Gesundheit heute
Austrocknung
Austrocknung (Dehydratation, Exsikkose, Flüssigkeitsmangel, Volumendefizit): Wassermangel in den Körperzellen, entweder durch fehlende Flüssigkeitszufuhr oder durch vermehrten Flüssigkeitsverlust (z. B. bei Durchfallerkrankungen und starkem Schwitzen). Betroffen sind vor allem Säuglinge und Kleinkinder sowie alte Menschen, aber auch Sportler*innen bei intensiver Anstrengung. Austrocknung führt zunächst zu trockener Haut, Müdigkeit und Konzentrationsschwäche. Im fortgeschrittenen Stadium drohen lebensbedrohliche Störungen im Salzhaushalt, u. a. mit Bewusstseinstrübung oder Bewusstlosigkeit. Eine Dehydratation wird meist mit vermehrter Flüssigkeitszufuhr behandelt. In schweren Fällen oder bei Risikopatient*innen erfolgt dies meist mit Infusionen in der Klinik.
Symptome und Leitbeschwerden
- Mundtrockenheit
- Eingerissene, spröde Mundwinkel
- Pergamentartige, trockene Haut
- Weißlich-bräunlich belegte Zunge
- Raue Stimme
- Unruhe, Konzentrationsschwäche
- Verwirrtheit (was eine „akute“ Demenz vortäuschen kann)
- Sinkende und dunkel gefärbte Urinmenge (unter 1,5 l pro Tag)
- Herzrasen.
Wann in die Arztpraxis
Bei Verdacht auf Austrocknung sollte unverzüglich ärztliche Hilfe gesucht werden. Dies gilt insbesondere, wenn
- Säuglinge, Kleinkinder oder alte Menschen betroffen sind
- gleichzeitig starker Durchfall oder hohes Fieber vorliegt
- Verwirrtheit oder Bewusstseinsstörungen bestehen.
Die Erkrankung
Der Mensch besteht zu zwei Dritteln aus Wasser. Der Wasserhaushalt gewährleistet, dass dieser Wasseranteil im Körper konstant bleibt. Er benötigt dazu täglich ~ 2,6 l Wasser; 1,5–2 l davon in Form von Flüssigkeit. Die Ausscheidung erfolgt weitgehend über die Nieren, kleinere Wassermengen werden auch über den Schweiß und die Lunge (als Wasserdampf) abgegeben. Ist der Wasserhaushalt im Gleichgewicht, sind die Aufnahme von Wasser, die Bildung von Wasser im Körper (Oxidationswasser) und die Ausscheidung ausgeglichen. Vor allem die Nieren erhalten dieses Gleichgewicht aufrecht und regulieren die Wassermenge. Adiuretin (antidiuretisches Hormon, ADH), ein Hormon aus der Hypophyse, steuert diesen Vorgang. Ist der Wasserhaushalt gestört, trocknet der Organismus entweder aus oder er überwässert.
Ursachen und Risikofaktoren
Für eine Austrocknung gibt es viele Ursachen. So sinkt mit zunehmendem Alter das Trinkbedürfnis, weil das Durstgefühl nachlässt; die Gründe sind nicht bekannt. Ältere Menschen vergessen oft einfach, genügend zu trinken. Aus Angst vor unkontrolliertem Urinverlust beschränken vor allem inkontinente Personen das Trinken auf das Nötigste.
Eine Austrocknung kann aber auch auf einem erhöhten Flüssigkeitsverlust beruhen. Dazu gehören beispielsweise
- Starker Durchfall und Erbrechen
- Starkes Schwitzen bei Fieber oder Sport
- Übermäßige Urinausscheidung aufgrund von Erkrankungen, z. B. bei Diabetes mellitus oder bei einem Mangel an antidiuretischem Hormon (Diabetes insipidus)
- Einnahme von Entwässerungsmedikamenten (Diuretika, harntreibende Medikamente).
Etliche Medikamente sind ebenfalls dafür bekannt, eine Austrocknung zu begünstigen. Bestimmte Blutdrucksenker (ACE-Hemmer und Angiotensin-II-Rezeptorblocker) unterdrücken das Durstgefühl und können dadurch zu einer verringerten Flüssigkeitsaufnahme führen. Neue Diabetesmedikamente (SGLT2-Inhibitoren wie Dapaglifozin, Empaglifozin) erhöhen die Glukoseausscheidung und damit auch die Flüssigkeitsausscheidung über die Niere. Antidepressiva und Antihistaminika lösen oft Mundtrockenheit aus, was vor allem bei älteren Personen ausreichendes Trinken und Essen beeinträchtigt.
Klinik
Das Missverhältnis zwischen Flüssigkeitsaufnahme und -verlust hat vor allem Auswirkungen auf die Haut, das Herz, die Niere und das zentrale Nervensystem (ZNS). Je nachdem, wie stark die Dehydratation ist und wie lange sie dauert, entwickeln sich erst leichte, dann ernste Symptome.
Haut. Bei Wassermangel fühlt sich die Haut rau und trocken an, oft bilden sich kleine Schuppen an den Augenwinkeln und seitlich der Nase. Zudem verliert die Haut an Elastizität und Spannkraft. Dadurch bleiben Hautfalten beim Anheben stehen (Hautfaltentest).
Herz und Kreislauf. Durch das verringerte Volumen in den Gefäßen sinkt der Blutdruck, wodurch die Versorgung der Organe verschlechtert wird. Das versucht das Herz, mit häufigerem Schlagen auszugleichen. In der Folge kommt es zu Herzrasen, bei starker Ausprägung drohen Kreislaufversagen und Schock.
Niere und Blase. Wenn im Körper Flüssigkeit fehlt, scheidet die Niere weniger Urin aus. Deshalb wird der Urin konzentrierter und dunkler. Längere Phasen von Dehydratation können die Nierenfunktion beeinträchtigen und Nierensteine begünstigen. Da die Blase nicht mehr regelmäßig gespült wird, steigt das Risiko für Blasenentzündungen, wobei die Keime bis in das Nierengewebe aufsteigen und eine Niereninfektion auslösen können.
ZNS. Nervenzellen leiden besonders stark unter einer Dehydratation. Durch die verringerte Durchblutung erhalten sie weniger Sauerstoff und Nährstoffe, gleichzeitig können sich schädliche Stoffwechselprodukte ansammeln. Das alles beeinträchtigt die Hirnleistung. Es kommt zu Konzentrationsstörungen, Müdigkeit und Stimmungsveränderungen. Bei länger andauernder oder starker Austrocknung drohen Verwirrtheit, Unruhe, Krampfanfälle und Bewusstseinsstörungen bis hin zum Koma.
Diagnosesicherung
Eine Austrocknung wird aufgrund der Beschwerden und der klinischen Untersuchung diagnostiziert. Die Ärzt*in untersucht Haut und Schleimhäute auf Trockenheit, achtet auf eingesunkene Augen und prüft die Hautspannung mithilfe des Hautfaltentests. Puls und Blutdruck geben Hinweise auf die Kreislaufsituation.
Durch verschiedene Laboruntersuchungen kann das Ausmaß der Austrocknung beurteilt werden:
- Urinmenge und -konzentration.
- Blutbild. Anhand des Hämatokrit-Wertes lässt sich erkennen, ob das Blut verdickt ist.
- Elektrolyte im Serum. Sie geben Auskunft darüber, ob es schon zu Elektrolytverschiebungen wie z. B. einem Natriummangel gekommen ist.
- Nierenwerte. Ein Anstieg von Kreatinin und Harnstoff im Blut zeigt eine Funktionseinschränkung oder Schädigung der Niere an.
Bei der Ursachenforschung ist die Befragung zu eingenommenen Medikamenten wichtig. Wird eine Erkrankung hinter der Austrocknung vermutet, kommen weitere Untersuchungen wie die Bestimmung von Blutzucker oder von Hormonwerten hinzu.
Behandlung
Eine leichte Austrocknung kann man durch eine ausreichende Flüssigkeitszufuhr selbst ausgleichen. Dazu sollten mehrfach am Tag Mineralwasser oder Früchte- oder Kräutertees getrunken werden. Zwischendurch ist auch die Aufnahme leicht salzhaltiger Brühe vorteilhaft.
Betroffene mit schwerer Austrocknung müssen Infusionen erhalten. Bei alten Menschen oder Säuglingen passiert dies meist in der Klinik. Die verabreichte Flüssigkeit wählt die Ärzt*in nach den Elektrolytkonzentrationen im Blut aus. Dabei muss vorsichtig vorgegangen werden: Bei zu schneller Infusion kann es zu Wasseransammlungen in der Lunge oder im Gehirn kommen. In der Regel verläuft eine solche Akuttherapie jedoch unkompliziert, wenn keine sonstigen Erkrankungen bestehen.
Prognose
Wird eine Austrocknung früh erkannt und behandelt, ist die Prognose gut.
Ihre Apotheke empfiehlt
Unterstützung durch Angehörige
Damit ältere Menschen ausreichend trinken, brauchen sie in vielen Fällen die Unterstützung durch Angehörige. Um die täglich notwendige Trinkmenge von mindestens 2,5 l zu erreichen, helfen folgende Maßnahmen:
- Beobachten Sie das Trinkverhalten der Betroffenen und entwickeln Sie gemeinsam einen Trinkplan.
- Stellen Sie die erforderlichen Trinkrationen in Sichtweite bereit: z. B. ein Glas Wasser auf dem Nachtisch, das direkt nach dem Aufstehen getrunken wird, nach dem Frühstück eine Kanne Tee oder Saft, die bis zum Mittagessen geleert sein sollte, eine weitere Kanne für nachmittags usw.
- Bei Trinkbeschwerden erleichtern Strohhalme oder Schnabeltassen die Flüssigkeitsaufnahme.
- Frische Fruchtsäfte regen die Trinklust an und enthalten lebenswichtige Mineralien und Vitamine.
- Früchte mit hohem Flüssigkeitsgehalt (z. B. Melonen oder Weintrauben) sind manchmal eine gute Alternative zu Säften oder Tee. Auch Milch-, Gemüse- und Fleischsuppen sind gute Flüssigkeitsspender.
- Kaffee und schwarzer Tee sind erlaubt. Nach 17 Uhr führen sie allerdings nicht selten zu (Ein-)Schlafstörungen.
- Alkoholhaltige Getränke wie 1–2 Gläser Bier oder Weißwein am Abend sind in Ordnung. Im hohen Lebensalter hat die Restriktion des Alkoholkonsums keine Priorität. Es kommt lediglich darauf an, dass die Leber keine Schäden davonträgt. Die Hausärzt*in kann das durch einen einfachen Bluttest, z. B. durch Bestimmung der Gamma-GT prüfen.
Hinweis: Ein Zielkonflikt besteht, wenn die Ärzt*in die Trinkmenge aus medizinischen Gründen limitiert, z. B. bei Herzinsuffizienz oder Nierenschwäche. Diese Anordnung ist oft eine Gratwanderung zwischen dem, was dem Körper an Flüssigkeitsbelastung erspart werden soll und dem, was der Körper trotzdem zum Leben braucht. Eine ärztlich verordnete Trinkmenge sollte deshalb weder über- noch unterschritten werden und auf 10 % genau eingehalten werden.
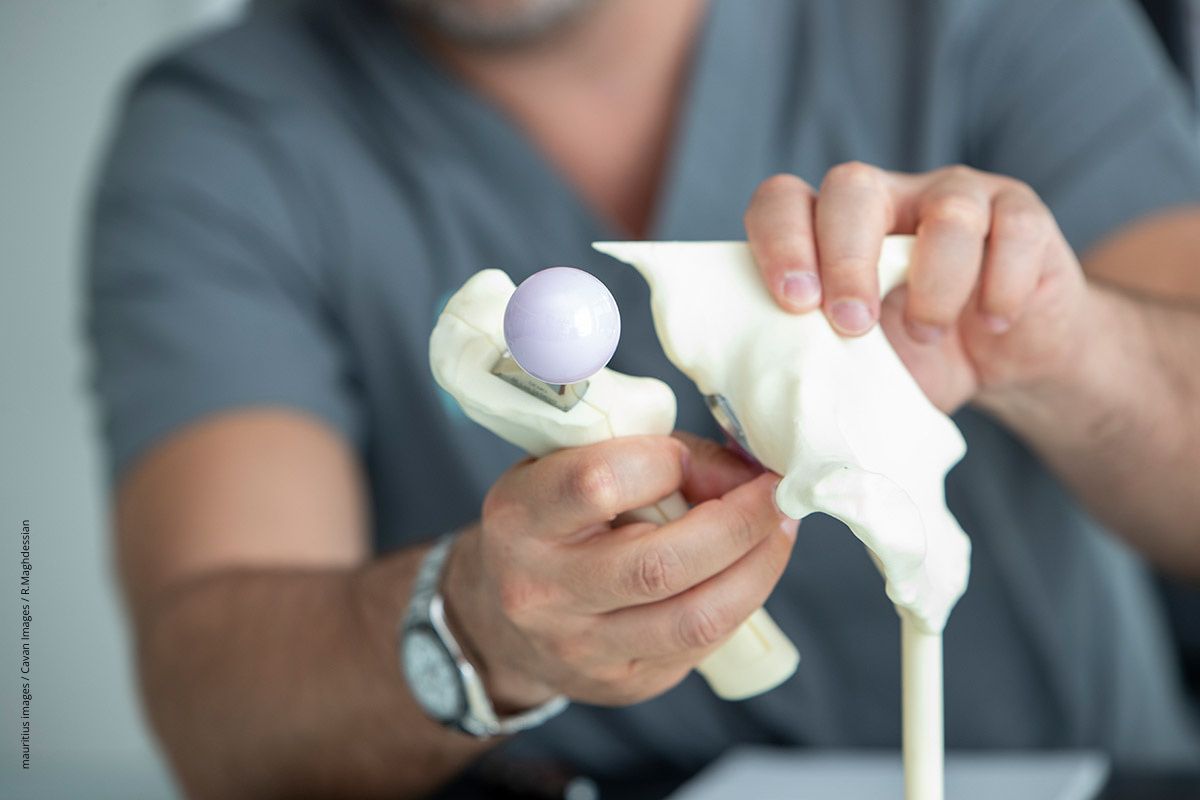
Das Einpflanzen einer künstlichen Hüfte und ihre Funktion werden häufig an Modellen aus Kunststoff erklärt.
Zweitmeinung zur Hüftprothese
Seit 2024 möglich
Bei ausgeprägter Arthrose wird oft das Einsetzen eines künstlichen Hüftgelenks empfohlen. Doch viele Betroffene sind unsicher, ob das wirklich die beste Maßnahme ist. Seit 2024 gibt´s Entscheidungshilfe: Wer eine Hüftprothese bekommen soll, kann sich auf Kassenkosten eine zweite Meinung dazu einholen.
Wenn nichts anderes mehr hilft
In Deutschland werden pro Jahr etwa 240 000 künstliche Hüftgelenke (Hüftendoprothese) eingesetzt. In etwa 75% wird der Gelenkersatz aufgrund von Arthrose nötig. Empfohlen wird eine neue Hüfte nur dann, wenn alle anderen Maßnahmen zur Behandlung der Arthrose ausgeschöpft sind. Dazu gehören schmerz- und entzündungshemmende Medikamente, Krankengymnastik, Physiotherapie und die Anpassung der Belastung.
Es ist nicht ganz einfach, bei einer Hüftgelenksarthrose den besten Zeitpunkt für das Einsetzen einer Endoprothese zu finden. Operiert man zu spät, kann das Ergebnis darunter leiden. Z.B. wenn das Gelenk schon zu eingesteift war, um durch die Prothese die volle Bewegung zurückzuerlangen. Oder wenn sich das Schmerzgedächtnis nicht „löschen“ lässt, Schmerzen also trotz reibungslos funktionierender neuer Hüfte weiter bestehen bleiben. In seltenen Fällen ist vielleicht auch der Gelenkersatz gar nicht die richtige Entscheidung für die Betroffene.
Anspruch auf eine qualifizierte zweite Meinung
Auch wenn die behandelnde Ärzt*in nach bestem Wissen und Gewissen zum Hüftersatz rät – oft bleibt bei den Betroffenen eine gewisse Unsicherheit zurück. Da hilft eine neue Entscheidung des Gemeinsamen Bundesausschusses (GbA). Danach haben gesetzlich Krankenversicherte in Zukunft das Recht, sich eine zweite Meinung einzuholen, wenn ihnen ein Hüftgelenksersatz oder der Austausch ihrer Hüftprothese empfohlen wird. Die Kosten dafür übernimmt die Krankenkasse.
Ärzt*innen für die Zweitmeinung findet man im Netz
Die Zweitmeinung gibt es von speziell qualifizierte Fachärzt*innen, im Fall der Hüftgelenksprothese z.B. aus dem Bereich der Orthopädie und Unfallchirurgie. Sie beraten die Patient*innen darüber, ob der geplante Eingriff medizinisch notwendig ist und ob es eventuell doch Behandlungsalternativen gibt.
Zweitmeinungsberechtigte Ärzt*innen findet man im Internet unter www.116117.de/zweitmeinung. Auch die Krankenkassen beraten darüber, wer in der Nähe eine Zweitmeinung abgeben darf. Zu welchem der ermächtigten Fachleute man schließlich geht, entscheidet die Betroffene dann selbst.
Quellen: GbA, Ärztezeitung

