Gesundheit heute
Einnässen
Einnässen (Enuresis, Harninkontinenz): Unwillkürlicher Urinverlust bei einem Kind auch nach seinem 5. Geburtstag, entweder nur während der Nacht (Enuresis nocturna) oder auch bei Tag (Enuresis diurna).
Die häufigste Form des Einnässens ist das Einnässen ausschließlich in der Nacht (Enuresis nocturna). Das Kind – in zwei Drittel der Fälle handelt es sich um einen Jungen – "wird einfach nicht trocken", ist aber ansonsten völlig unauffällig. Die Enuresis ist häufig: 10 % aller 7-Jährigen sind nachts noch nicht trocken.
Abzugrenzen ist das Einkoten (Enkopresis), dem meist schwere psychische Störungen des Kindes zugrunde liegen, und das andere Ursachen hat als das Einnässen.
Symptome und Leitbeschwerden
- Häufigeres unwillkürliches Einnässen nach dem 5. Geburtstag
- Kein Nachweis organischer Erkrankungen.
Wann zum Kinderarzt
Bei Gelegenheit, wenn
- sich Ihr Kind nach dem 5. Geburtstag mind. 2 Nächte im Monat einnässt.
In den nächsten 2 bis 4 Wochen, wenn
- Ihr Kind erneut regelmäßig einnässt, obwohl es vorher schon trocken war.
Heute noch, wenn
- Ihr Kind große Mengen Urin lässt, auffällig viel trinkt und sich sein Allgemeinbefinden in letzter Zeit verschlechtert hat; dies weist z. B. auf Diabetes hin.
- Ihr Kind wieder einnässt und es gleichzeitig Fieber oder neuartige Beschwerden beim Wasserlassen hat; dies weist auf einen Harnwegsinfekt hin.
Hinweis: Die meisten Kinderärzte raten dazu, regelmäßiges Einnässen nach dem 5. Geburtstag durch eine gründliche körperliche Untersuchung (evtl. auch Urin- und Ultraschalluntersuchungen) zu klären.
Die Erkrankung
Einnässen gehört zur normalen kindlichen Entwicklung: Bis die Kontrolle über die Blase zuverlässig klappt, geht mancher Schwall daneben. Gerade im Kindergartenalter wird das "Geschäft" wegen eines spannenden Spiels oft so lange aufgeschoben, bis es zu spät ist. Oder das Kind will auch wieder so klein und umsorgt sein wie das frisch geborene Geschwisterkind. Entsprechend schwierig ist es, eine genaue Grenze festzulegen, ab wann Einnässen nicht mehr normal ist.
Die meisten Mediziner sprechen erst von Einnässen, wenn ein Kind nach dem 5. Geburtstag noch nicht trocken ist. Andere Ärzte setzen die Grenze für das Trockenwerden über Tag auf den 4. und für die Nacht auf den 6. Geburtstag fest.
Gelegentliche "Unfälle" z. B. auf Reisen oder in Krisensituationen kommen auch bei älteren Kindern immer wieder mal vor und sind kein Grund zur Besorgnis.
Ursachen
Was genau dem Einnässen zugrunde liegt, ist unbekannt, genetische Einflüsse sind jedoch sicher von Bedeutung (oft hatte z. B. der Vater als Kind auch Probleme mit dem nächtlichen Trockenwerden). Nur bei wenigen Kindern sind andere Faktoren von Bedeutung:
Schlaf. Die häufigste Ursache für das nächtliche Bettnässen scheint zu sein, dass das Kind zu tief schläft und nicht aufwacht, wenn die Blase voll ist.
Funktionelle Blasenfunktionsstörung. Bei manchen Kindern, vor allem solchen, die vorzugsweise am Tag einnässen, ist die Blasenkontrolle unzureichend. Die betroffenen Kinder (oft Mädchen) haben aufgrund eines unzureichenden Zusammenspiels der an der Blasenentleerung beteiligten Muskeln einen häufigen, schnell einsetzenden Harndrang.
Fassungsvermögen der Blase. Bei einigen Kindern liegt es daran, dass die Blase nicht mehr so viel Flüssigkeit fasst oder die Nieren die Urinproduktion nachts nicht drosseln.
Nerven. Nässt ein größeres Kind ungewollt ein, sind die für die Blasenkontrolle notwendigen Nervenfunktionen noch nicht ausgereift.
Getränke. Kakao oder auch koffeinhaltige Getränke wie Cola, Kaffee, grüner oder schwarzer Tee wirken harntreibend und tragen zum Bettnässen bei, v. a. wenn sie abends getrunken werden.
Bestehende Erkrankungen. Auch organische Störungen führen zu einem unwillkürlichen Urinabgang, wie etwa Fehlbildungen der Harnleiter oder des Rückenmarks, Harnwegsinfektionen oder Diabetes. Ist der Harntrakt fehlgebildet, nässt das Kind meist auch tagsüber ein.
Psychische Auslöser. Das Einnässen eines vormals "trockenen Kindes" ist oft die Folge psychischer Belastungen – von der Geburt eines Geschwisterkindes über Partnerprobleme der Eltern bis zur schulischen Überforderung.
Schlafapnoe. Selten setzt bei Kindern die Atmung während des Schlafes für einen Moment aus. Dadurch wird das Gehirn für kurze Zeit nicht mit Sauerstoff versorgt. Dadurch wird auch die Blasenkontrolle kurzzeitig blockiert.
Komplikationen
Viele Kinder leiden unter Isolation, Resignation und unter einem geringen Selbstwertgefühl. Aber auch soziale Probleme und Konflikte innerhalb der Familie sind nicht selten.
Diagnosesicherung
Bereits aufgrund der Schilderungen der Eltern wird der Arzt die Diagnose stellen.
48-Stunden-Protokoll. Oft ist auch ein Tagebuch hilfreich, in dem die Eltern über 48 Stunden das Trink- und Toilettenverhalten festhalten, das heißt, wie oft und zu welchen Uhrzeiten das Kind einnässt, wie häufig es zur Toilette geht und wie groß die Urinmenge ist, aber auch, ob Schwierigkeiten bestehen, mit dem Urinieren zu beginnen oder aufzuhören.
Körperliche Untersuchungen. Ein besonderes Augenmerk legt der Arzt auf die Untersuchung von Bauch, äußeren Geschlechtsorganen und des unteren Rückens. So stellt er sicher, dass die Blase und der Darm richtig funktionieren und der Harntrakt des Kindes normal entwickelt ist.
Urinanalyse. Falls das Kind auch über Schmerzen beim Wasserlassen klagt, wird der Urin auf mögliche Harninfekte untersucht.
Uroflowmetrie. Bei dieser Harnflussmessung muss das Kind die Blase in einen Trichter des Untersuchungsgeräts entleeren. Mithilfe von Sensoren wird erfasst, wie viel Urin pro Zeiteinheit ausgeschieden wird.
Ultraschall. Mit diesem Verfahren schließt der Arzt Fehlbildungen von Blase und Niere aus und überprüft die Restharnbildung. Bei dieser Blasenentleerungsstörung wird die Blase nicht komplett geleert; es bleibt Restharn in der Harnblase.
Ärztliche Behandlung
Meist versuchen Eltern und Kinder einfache Möglichkeiten, um dem Bettnässen vorzubeugen. Beim Blasentraining übt das Kind, tagsüber möglichst spät zur Toilette zu gehen, das Wasserlassen also hinauszuzögern. Dadurch lernt es, wie sich eine volle Blase anfühlt, und gleichzeitig wird das Blasenvolumen vergrößert.
Hinweis: Bei Kindern unter 7 Jahren sollte auf eine medikamentöse Behandlung verzichtet werden, und auch bei älteren Kindern stehen nicht-medikamentöse Verfahren wie die Verwendung einer Klingelhose (siehe unten) an erster Stelle.
Apparative Verhaltenstherapie (AVT). Gerade nachts ist es wichtig, die volle Blase wahrzunehmen und rechtzeitig die Toilette aufzusuchen. Dafür stehen diverse elektronische Wecksysteme (tragbares Gerät oder Bettgerät, mit Klingelton und/oder Vibration) zur Verfügung und sind Mittel der ersten Wahl. Diese Wecksysteme registrieren die Nässe – sei es in der Hose (Klingelhose) oder auf der Matratze (Klingelmatte) oder als Mini-Wecksysteme, die an der Unterhose oder am Schlafanzug angebracht werden – und lösen einen Alarm aus, sobald sich die Blase des Kindes zu leeren beginnt. Der Alarm wird entweder als Vibration oder als Lichtsignal oder auch über Funk ausgelöst. Das Kind soll möglichst das Wasserlassen noch anhalten und zur Toilette gehen oder nach den Eltern rufen. Ziel dieser apparativen Verhaltenstherapie ist es, bereits vor dem Alarm aufzuwachen, das heißt, das Kind soll die volle Blase selbst wahrnehmen und rechtzeitig zur Toilette gehen.
Auch wenn die ersten Wochen wegen der häufigen nächtlichen Klingelalarme sowohl für die Kinder als auch für die Eltern recht anstrengend sind, ist diese Therapie eine einfache und vor allem eine meist erfolgreiche Methode zur Behandlung der Beschwerden. Allerdings setzt sie die Motivation der Kinder voraus. In Deutschland übernehmen die gesetzlichen Krankenkassen für bestimmte Weckgeräte die Kosten; Voraussetzung ist, dass diese als Hilfsmittel anerkannt und ärztlich verschrieben sind.
Pharmakotherapie
Überbrückend, z. B. auf einer Klassenfahrt, hilft die abendliche Einnahme des Wirkstoffs Desmopressin. Es handelt sich dabei um einen Abkömmling des natürlichen Hormons ADH, das die Urinbildung hemmt. Das Medikament wirkt relativ schnell und ist meist bereits nach der ersten Einnahme erfolgreich. Leider gibt es auch Nebenwirkungen: Kopfschmerzen und Übelkeit haben ihren Grund oft darin, dass die Kinder zu viel Wasser im Körper behalten. Deshalb sollen Kinder und Jugendliche während der Therapie abends nicht mehr als 1 Glas Flüssigkeit trinken.
Vorübergehend lässt sich Bettnässen auch durch ein trizyklisches Antidepressivum stoppen (einige Wirkstoffe sind auch für die Therapie des Bettnässens zugelassen).
Bei beiden Medikamenten müssen die Anwendungsvorschriften genau eingehalten werden. Meist wirken sie nur so lange, wie sie eingenommen werden, sodass Rückfälle nach Absetzen des Medikaments leider häufig sind.
Leidet das Kind unter der Enuresis nocturna bringen Parasympatholytika wie Oxybutynin, Trospiumchlorid oder Darifenacin eine Besserung.
Prognose
Die allermeisten Kinder entwachsen dem Bettnässen bis zum Schulalter. Dennoch bleibt bei einzelnen Kindern das Problem bis zur Pubertät aktuell und ist eine Belastung.
Das wichtigste Ziel der "Behandlung" sollte sein, aus dem Problem Einnässen nicht noch größere Probleme zu machen wie vermindertes Selbstwertgefühl, Familienärger oder seelischer Rückzug. Pro weiteres Jahr werden 10–15 % der betroffenen Kinder auch ohne Maßnahmen beschwerdefrei.
Ihr Apotheker empfiehlt
Was Sie als Eltern tun können
- Führen Sie ein Miktionsprotokoll über das Wasserlassen (= Miktion) und die "Unfälle".
- Schimpfen, Bloßstellen oder Bestrafen helfen nicht. Die meisten Kinder leiden unter dem Einnässen ebenso wie ihre Eltern. Auch das viel geübte ein- oder zweimalige Wecken in der Nacht hat sich als eine überwiegend unwirksame Tortur erwiesen. Unterstützen Sie das Selbstwertgefühl des Kindes, indem Sie offen über das Einnässen reden und ihm dabei vermitteln, dass es nichts "falsch" macht.
- Große Trinkmengen nach dem Abendessen sollten vermieden werden. Ein radikales Trinkverbot ab 16 oder 17 Uhr bringt jedoch weder nennenswerte Erfolge noch ist es eine dauerhafte Lösung.
- Bei Kindern bis 6 Jahren, die nur nachts einnässen, ist es oft das Beste, eine waschbare wasserdichte Unterlage ins Bett zu legen, bügelfreie Bettwäsche zu benutzen und ansonsten einfach abzuwarten.
- Bei einem Teil der Kinder hilft ein Sonne-und-Wolken-Kalender, bei dem "trockene" Nächte mit einer Sonne und "nasse" mit einer Wolke gekennzeichnet werden. Kleine Belohnungen, z. B. ein Gummibärchen oder ein Sticker, können die Motivation des Kindes unterstützen.
- Löst sich das Problem bis zum 6. Geburtstag nicht von selbst und ist ein 5-Jähriger sehr motiviert, ist als nächster Schritt die Verwendung einer Klingelhose oder einer Klingelmatte möglich (Näheres siehe unten).
Komplementärmedizin
Angeboten werden Akupunktur, Chiropraktik, Hypnose sowie pflanzliche und homöopathische Arzneimittel, die je nach Begleitsymptomen gewählt werden. Die Wirkungen sind nicht nachgewiesen.
Ebenfalls ist derzeit noch nicht geklärt, ob Kinder von unterschiedlichen Formen der Psychotherapie profitieren.
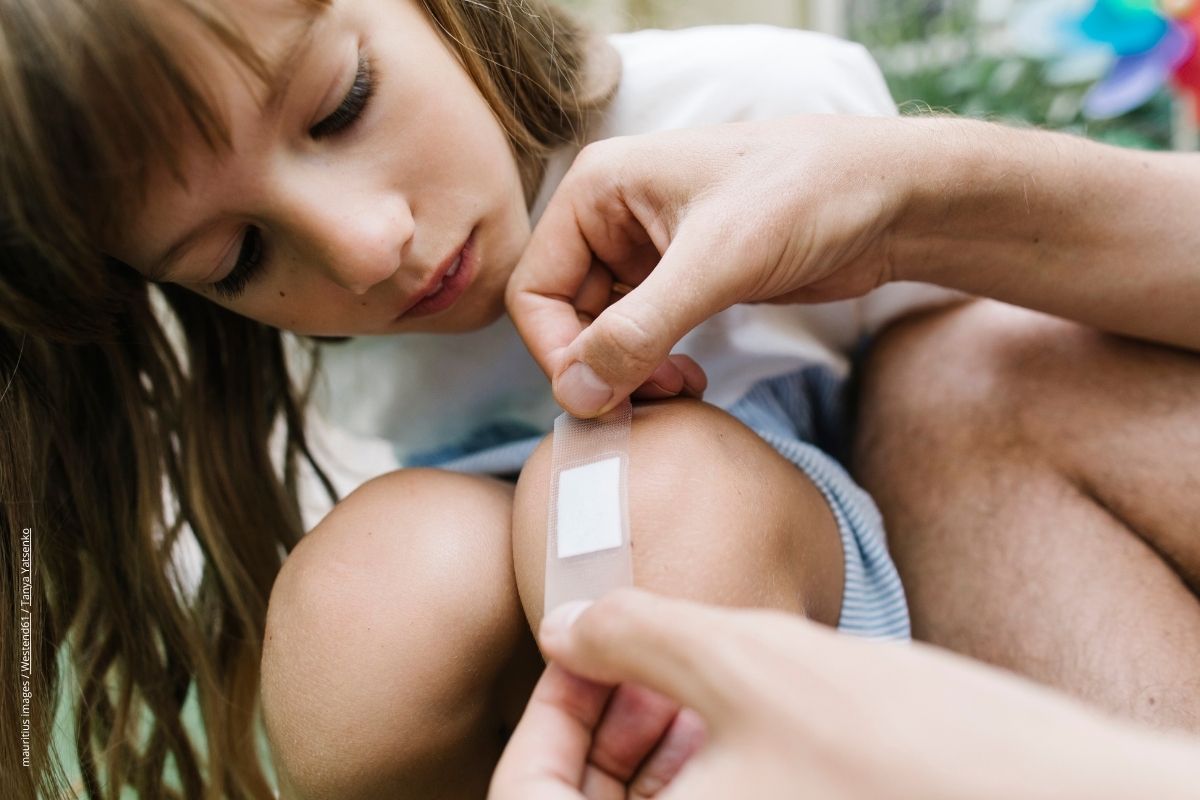
Kleine Wunden lassen sich bei Kindern mit den richtigen Hausmitteln meist gut verarzten.
Wunden bei Kindern sicher behandeln
Hilfe, es blutet!
Stürze und kleine Verletzungen sind bei aktiven Kindern alltäglich. Meist kommt es nur zu harmlosen blauen Flecken, Abschürfungen oder kleinen Wunden. Die lassen sich mit dem nötigen Know-How und einer gut ausgestatteten Hausapotheke gut behandeln. Wichtig ist aber zu wissen, wann das Kind bei einer Verletzung zur Ärzt*in muss – und was bei Verbrennungen tun ist.
Mehr Stürze, weniger Folgen
Hinfallen gehört zu den häufigsten Alltagsereignissen bei Kindern. Kleinkinder fallen besonders oft: Obwohl sie noch wacklig und unsicher auf den Beinen sind, wollen sie alles ausprobieren und lassen sich von nichts aufhalten. Auch ihre Körperproportionen bringen sie leichter zu Fall: Weil ihr Kopf etwa 25% des Körpergewichts ausmacht, liegt ihr Schwerpunkt höher als bei Erwachsenen. Dadurch ist der Körper instabiler und sie verlieren leichter ihr Gleichgewicht.
Kinder stürzen zwar viel häufiger als Erwachsene – ihr Körper kann dies aber deutlich besser verkraften. Das gilt besonders für die Wundheilung. Die ist bei gesunden Kindern durch ihre höhere Stoffwechselrate schneller und effektiver als bei den Großen. Deshalb verlaufen alle drei Wundheilungsphasen besser:
- Blutstillung und Entzündungsphase: Als erstes wird durch Blutplättchen (Thrombozyten) und die Blutgerinnung ein schützender Schorf gebildet und die Blutung gestillt. Anschließend wandern spezielle Blutzellen ein und beseitigen eingedrungene Bakterien und abgestorbenes Gewebe.
- Proliferative Phase: Ab dem zweiten Tag beginnt der Körper, die Gewebeverluste wieder aufzufüllen. Dafür bildet er neues Bindegewebe, insbesondere Kollagen, das von speziellen Hautzellen (Fibroblasten) produziert wird. Auch diese Kollagenproduktion läuft bei Kindern meist effektiver ab als im Erwachsenenalter.
- Reparative Phase: Ab Tag 5, also noch parallel zur proliferativen Phase, baut der Körper das neu gebildete Gewebe um. Dadurch wird die Wunde immer kleiner und stabiler. In diesem Stadium können sich sichtbare Narben entwickeln. Das Risiko für ausgeprägte Narben ist bei Kindern wiederum geringer als bei Erwachsenen. Die reparative Phase dauert etwa bis zu vier Wochen, dann ist die Wunde meist vollständig verheilt.
Hinweis: Wunden von Kindern infizieren sich seltener als Wunden von Erwachsenen. Dass liegt u.a. daran, dass gerade in den ersten Lebensjahren die Produktion und die Aktivität der Immunzellen besonders hoch ist. So gut ausgerüstet kann das Immunsystem besonders schnell und effektiv auf eingedrungene Keime reagieren.
Wann muss das gestürzte Kind in die Arztpraxis?
Zum Glück sind Stürze im Kindesalter meist leicht und haben deshalb nur harmlose Folgen. Abschürfungen, blaue Flecken und kleine Wunden kann man deshalb recht gut selbst versorgen. Rat und die erforderlichen Produkte gibt es in der Apotheke.
In einigen Fällen ist es allerdings unabdingbar, mit dem gestürzten Kind eine Arztpraxis aufzusuchen, z. B. bei
- Stürzen aus mehr als 1,5 m Höhe
- stark blutenden Wunden
- Flüssigkeits- oder Blutaustritt aus Nase oder Ohren
- Bewusstlosigkeit (auch kurze) nach dem Sturz
- Erbrechen, Schläfrigkeit, Trinkunlust nach dem Sturz
- Krampfanfällen oder Muskelzuckungen
- Schielen oder Sehstörungen
Kälte und Cremes bei blauen Flecken
Wenn durch eine Prellung, einen Stoß oder einen Schlag Gefäße verletzt werden, sammelt sich unter der Haut Blut an. Es kommt zu einem blauen Fleck, auch Hämatom genannt. Sie heilen – besonders bei Kindern – meist schnell ab. Der frische Fleck ist erst rot, dann wird er durch die Gerinnung blauviolett. Im Rahmen der Aufräumarbeiten im Gewebe bauen die Fresszellen den Blutfarbstoff ab. Je nach Abbauprodukt verändert der Fleck seine Farbe von braun-schwarz über dunkelgrün bis gelb-braun.
Blaue Flecken tun vor allem zu Beginn sehr weh. Kälte hilft dagegen am besten und sorgt dafür, dass Schwellungen nicht noch größer werden. Gekühlt werden sollte möglichst rasch und für mehrere Minuten. Achtung: Um den Kreislauf nicht zu stark zu belasten, darf dies bei Kleinkindern nur punktuell, also an der betroffenen Stelle, und feucht-kühl passieren.
Dazu eignet sich ein mit kühlem Wasser angefeuchteter Waschlappen oder eine im Kühlschrank (!) gelagerte Kalt-Warm-Kompresse. Für unterwegs sind Sofort-Kühl-Kompressen zum Knicken praktisch. Tiefgekühlte Coolpacks sind ungeeignet für Kleinkinder, ebenso Eissprays – sie können ihre besonders empfindliche und dünne Haut und die dicht darunter liegenden Nerven schädigen und zu schmerzhaften Erfrierungen führen.
Ist der Schmerz abgeklungen, können Gele mit Arnika-Extrakt die Abheilung unterstützen. Manche Eltern haben auch gute Erfahrungen mit homöopathischen Cremes gemacht. Bei Kindern ab acht Jahren darf man blaue Flecken auch mit Schmerzsalben mit Beinwell-Fluidextrakt behandeln.
Hinweis: Die klassischen Schmerzgele auf der Basis von Diclofenac oder Ibuprofen sind erst für Jugendliche ab 14 Jahren zugelassen und für jüngere Kinder nicht geeignet.
Blutende Wunden und Schürfwunden sicher versorgen
Bei stark blutenden Wunden muss die Blutung schnell gestoppt werden. Erst legt man eine sterile Kompresse auf, wenn nötig, muss ein Druckverband angelegt werden. Dazu kann man eine Verbandrolle verwenden. Diese packt man aus und legt sie auf die Kompresse, um sie dann mit einer zweiten Verbandrolle zu umwickeln und zu fixieren. So versorgt muss das Kind in eine Arztpraxis oder eine Notfallambulanz gebracht werden.
Oberflächliche, leichte Blutungen und Schürfwunden können selbst behandelt werden. In jedem Fall ist eine gute Wundreinigung wichtig. Dabei ist es wichtig, die Wunde gut mit Wasser oder steriler Kochsalzlösung zu spülen. Bei kleinen oberflächlichen Schürfwunden ist eine Desinfektion meist überflüssig. Schon das Spülen verringert die Infektionsgefahr. Zudem reinigt sich die Wunde selbst, indem sie Wundsekret bildet.
Anders sieht das bei tieferen Wunden aus. Sie können auch nach dem Spülen noch Schmutz und Keime enthalten und sollten desinfiziert werden. Gleiches gilt für Wunden, die mit Erde oder Tierkot in Kontakt geraten sind – sie sollte man ebenfalls desinfizieren.
Auch für Kinder geeignete Antiseptika sind die Wirkstoffe Octenidin, Povidon-Iod, Polihexanid und Chlorhexidin. Entsprechende Präparate und die dazugehörende Beratung gibt es in der Apotheke.
Tipp: Für das Säubern von leicht blutenden Wunden eignen sich bei Kindern besonders dunkle Tücher. Darauf fällt das rote Blut weniger auf, und das Kind bekommt weniger Angst.
Wundheilung fördern
Die nicht mehr blutende Wunde wird wie bei Erwachsenen nach dem Prinzip der feuchten Wundheilung behandelt. Dazu kann man entweder feuchtes Wundgel oder Hydrokolloidpflaster verwenden.
Feuchte Wundgele brennen nicht auf der Wunde, spenden Feuchtigkeit für die Heilung und haben einen angenehm kühlenden Effekt. Sie müssen mehrmals täglich aufgetragen werden. Zum Schutz vor Verunreinigung, Reibung durch die Kleidung oder Herumkratzen klebt man ein Pflaster darüber. Der Wechsel des Pflasters kann sehr schmerzhaft sein. Um das Lösen des Pflasters zu erleichtern, gibt es zwei Wege:
- Sterile Kochsalzlösung zwischen den Rand des Pflasters und die Haut tröpfeln.
- Auf die Klebefläche des Pflasters ölgetränkte Wattepads auflegen und einwirken lassen.
Hydrokolloidpflaster sind die Alternative zu Wundgel und Pflaster. Sie bestehen aus wasserdichtem Material und versorgen die Wunde mit Feuchtigkeit. Außerdem polstern sie diese ab und schützen vor Reibung und Druck. Um sie beim Spielen zu sichern, kann man darüber täglich eine selbstklebende Binde anlegen. Das schützt auch davor, dass Schmutz unter den Rändern eindringt. Hydrokolloidpflaster bleiben bis zu sieben Tage auf der Wunde – das mehrmals tägliche Pflasterwechsel entfällt also.
Narbengele mit Silikon können bei ausgedehnten Schürfwunden die Abheilung verbessern. Sie dürfen erst aufgetragen werden, wenn kein Schorf mehr vorhanden ist. Man trägt sie zweimal täglich vorsichtig auf. Bitte nicht einmassieren – sonst bildet sich der nötige Silikonfilm nicht. Spezielle Präparate gibt es in der Apotheke schon für Babys ab drei Monaten.
Hinweis: Bei Verletzungen sollte immer der im Auge behalten werden, ob die Tetanusimpfung aufgefrischt werden muss. Grundimmunisiert wird meist mit 2, 4 und 11 Monaten. Danach wird die Impfung mit 5 bis 6 Jahren, später alle zehn Jahre wiederholt. Ist der Impfstatus nicht bekannt, wird das Kind wie ungeimpft behandelt und erhält eine Tetanusimpfung.
Achtung Verbrennungsgefahr
Auch Verbrennungen gehören zu den häufigen Verletzungen im Kindesalter. Typisch sind Unfälle am Herd oder mit dem Wasserkocher. Im Sommer gibt es neben dem Grillen noch zwei weitere typische Verbrennungsmöglichkeiten:
- Im Gartenschlauch stehendes Wasser kann durch die Sonne extrem heiß werden und Verbrühungen verursachen.
- Metallteile an Klettergerüsten und Rutschen können sich so aufheizen, dass es zu Kontaktverbrennungen an Po, Händen und Füßen kommt.
Bei einer Verbrennung muss sofort gehandelt werden. Ist ein größerer Bereich als der Handteller (des Kindes) betroffen, muss sofort der Notruf gewählt werden. Bereits ab 8% verbrannter Haut besteht bei Kindern Lebensgefahr. Zusätzlich gilt für alle Verbrennungen:
- Bei verbrannten oder verbrühten Kindern sollte so schnell wie möglich die Kleidung entfernt werden. Das gilt allerdings nur, wenn diese nicht mit der Haut verklebt ist. Ist das der Fall, muss die Kleidung mitgekühlt werden. Denn je länger die heißen Textilien an der Haut bleiben, desto größer wird der Hautschaden.
- Brandwunde 10 bis 15 Minuten mit handwarmem Wasser kühlen. Ausnahme: Nicht gekühlt werden großflächige Verletzungen wie z. B. der Rumpf – es droht sonst die Gefahr, dass die Körperkerntemperatur nicht mehr gehalten werden kann. Auch Neugeborene und Säuglinge sollen nicht gekühlt werden.
- Nach dem Kühlen kleinere Brandwunden steril abdecken, bei größeren Wunden ein sauberes Tuch verwenden.
- Keinesfalls Hausmittel auftragen (Mehl, Salben, Puder)! Säuglinge und Kleinkinder sollen bei jeder Art von Verbrennung zur Ärzt*in. Das Gleiche gilt, wenn es zu Verbrennungen im Gesicht, an den Händen, Füßen oder Genitalien gekommen ist.
Bei älteren Kindern können leichte, sehr kleinflächige Brandwunden zuhause behandelt werden. Brandblasen darf man dabei nicht aufstechen. Einerseits, weil sie die Wunde vor Verunreinigungen schützt. Außerdem bildet sich unter der Brandblase ein feuchtes Milieu, das die Heilung fördert. Zudem schmerzen geöffnete Brandblasen besonders stark.
Auch geschlossene Brandwunden schmerzen. Dagegen helfen Hydrokolloidpflaster oder Blasenpflaster, die besonders dick sind. Speziell abkühlende Wundgele gibt es auch für Kinder.
Tipp: Haben Windelkinder einen Unfall mit heißen Flüssigkeiten, muss unbedingt die Windel ausgezogen und geprüft werden. Denn das heiße Wasser kann sich darin sammeln und zu Verbrühungen am Po oder an den Geschlechtsorganen führen.
Gut gerüstet für den Notfall
Wer Kinder hat, sollte auf kleine Verletzungen gut vorbereitet sein. Es ist ratsam, folgende Produkte in der Hausapotheke vorrätig zu haben: Ampullen mit steriler Kochsalzlösung
- Wunddesinfektionsmittel
- sterile Kompressen
- Wundgel
- klassische Kinderpflaster
- Mullbinden
- Pinzette
Für Eltern ist es ratsam, die genannten Produkte in eine kleine Tasche zu packen und unterwegs immer dabei zu haben. So ist man beim Spazierengehen, auf dem Spielplatz und bei anderen Outdoor-Aktivitäten gut gerüstet.
Tipp: Es gibt auch Fertigsets zu Kaufen. So haben z. B. Expert*innen von der Universitätsklinik Bonn ein Erste-Hilfe-Set für Kinder entwickelt, das zusätzlich einen Notfallratgeber enthält (Dr. Till Kindernotfallbox-Tasche®).
Quellen: Steinbrück C, DAZ 2023; 31: 34-36, www. Paulinchen.de, www.kinderaerzte-im-netz.de, www.kindernotfall-bonn.de

