Gesundheit heute
Morbus Wilson
Morbus Wilson (Kupferspeicherkrankheit, Wilsonsche Erkrankung): Angeborene Störung des Kupferstoffwechsels infolge einer Gen-Mutation am Chromosom 13. Das Transporteiweiß des Kupfers (Coeruloplasmin) wird vermindert gebildet, sodass Kupfer in Gehirn, Augen, Niere und Leber abgelagert wird. Frühzeitig erkannt und lebenslang therapiert ist Morbus Wilson praktisch harmlos – unbehandelt aber tödlich.
Das Kupfer lagert sich vor allem in der Leber an. Die Folgen sind Leberschäden mit chronischen Bauchschmerzen, Gelbsucht und Leberverfettung bis hin zur Leberzirrhose. Seltener, aber charakteristisch sind braune Hautflecken. Bei rund 45 % der Betroffenen wird das zentrale Nervensystem geschädigt, was sich in Bewegungs- und Sprachstörungen zeigt. In der Regel manifestiert sich die Erkrankung im 2. oder 3. Lebensjahrzehnt. Frühsymptome wie eine leichte Gelbsucht zeigen sich häufig bereits im Kindesalter.
Zu den wichtigsten Symptomen zählen:
- Leberbeschwerden unklarer Ursache
- Kayser-Fleischer-Kornealring: goldbrauner bis grünlicher Ring rund um die Regenbogenhaut im Auge, verursacht durch Einlagerungen von Kupfer in die Hornhaut
- Sonnenblumen-Katarakt: gelbbraune Flecken in der Augenlinse
- Flapping Tremor: ruckartige Zuckungen der Extremitäten durch kurzzeitigen Verlust des Muskeltonus, gefolgt von einer reflektorischen Korrekturbewegung
- Psychiatrische Symptome wie chronische Unruhe, Depression, kognitive und soziale Störungen.
Die Diagnose wird oft erst spät gestellt. Im Urin finden sich erhöhte Kupferkonzentrationen. Mittels Biopsie sind erhöhte Kupferkonzentrationen in der Leber nachweisbar. Die Serumspiegel für Coeruloplasmin sind erniedrigt.
Therapie. Mittel der Wahl für die Erstbehandlung ist der Komplexbildner D-Penicillamin (Metalcaptase®, Trolovol®), der mit dem Kupfer Komplexe bildet, die mit dem Urin ausgeschieden werden. Bei Unverträglichkeit bietet das nebenwirkungsärmere, aber schwächer wirkende Triethylentetramin-Dihydrochlorid (Trientine™) eine Alternative. Beide Wirkstoffe erhöhen die Ausscheidung von Kupfer mit dem Urin. Für die Erhaltungstherapie bei bereits „entkupferten“ Patienten eignen sich auch Zinksalze wie Zinkacetat oder Zinksulfat. Sie hemmen die Kupferresorption im Darm.
Daneben sind stark kupferhaltige Nahrungsmittel zu meiden wie z. B. Pilze, Erdnüsse, Schokolade oder Leber. Evtl. ist die Zufuhr von Vitamin B6 notwendig. Der Tremor wird mit Betablockern behandelt, starke Unruhezustände mit Tiaprid.
Prognose.Unbehandelt verläuft die Erkrankung tödlich. Bei rechtzeitiger und dauerhafter Therapie ist die Prognose gut.
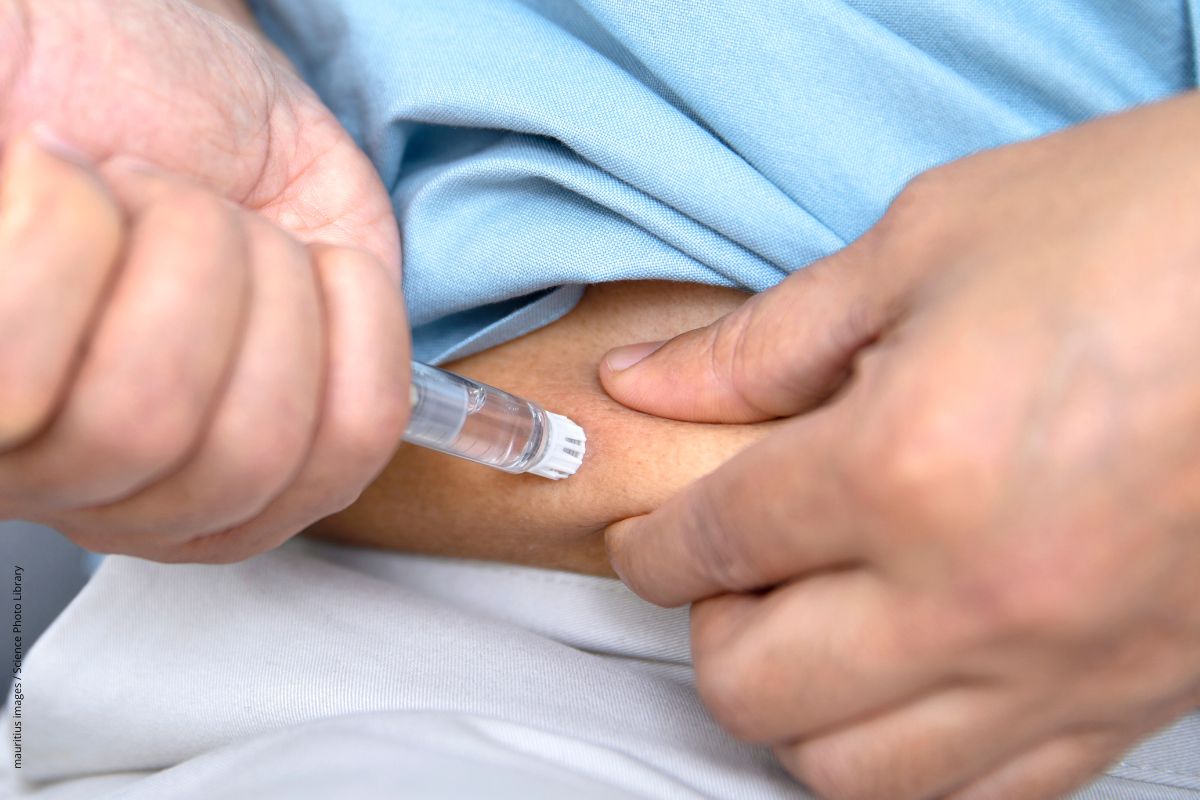
GLP1-Rezeptoragonisten werden subkutan gespritzt und gehören zu den antidiabetischen Wirkstoffen, die bei Menschen mit Typ-2-Diabetes auch das Herz-Kreislauf-Risiko senken.
Antidiabetika schützen das Herz
Verringertes Infarktrisiko
Menschen mit einem Typ-2-Diabetes haben ein erhöhtes Risiko, an einem Schlaganfall oder einem Herzinfarkt zu versterben – auch bei guter Stoffwechselkontrolle. Einige Antidiabetika scheinen die Gefahr dafür jedoch zu verringern.
Arteriosklerose mit schweren Folgen
Ein Großteil der Typ-2-Diabetiker*innen leidet zusätzlich zum Zucker auch an einer Herz-Kreislauf-Erkrankung. Eine zentrale Rolle spielt dabei die Arteriosklerose, also die Verkalkung und Verengung der Blutgefäße. Sie kann zu Angina pectoris (Brustschmerzen), Herzinfarkten und Schlaganfällen führen und erklärt dadurch die erhöhte Sterblichkeitsrate von Menschen mit Diabetes.
In den letzten Jahren wurde zunehmend untersucht, ob bestimmte antidiabetische Medikamente nicht nur den Blutzucker senken, sondern auch das Risiko für schwere Herz-Kreislauf-Ereignisse verringern können.
US-amerikanische Forschende haben dazu nun die Daten von knapp 300 000 Patient*innen mit einem Typ-2-Diabetes ausgewertet. Ziel war herauszufinden, ob es einen Zusammenhang zwischen schweren Ereignissen (Herzinfarkt, Schlaganfall und Herz-Kreislaufbedingter Tod) und vier verschiedenen antidiabetischen Substanzklassen gab. Dafür teilten sie die Patient*innen je nachdem, welches Antidiabetikum sie einnahmen, in Gruppen und verglichen diese bezüglich der Herz-Kreislauf-Ereignisse.
Begleiterkrankungen mit entscheidend
Den Ergebnissen zufolge boten GLP-1-Rezeptoragonisten den stärksten Schutz. Zu dieser Wirkstoffgruppe gehören zum Beispiel Liraglutid und Semaglutid. Auch SGLT2-Hemmer (die sogenannten Gliflozine), Sulfonylharnstoffe und DPP-4-Inhibitoren (Gliptine) konnten schweren Herz-Kreislauf-Ereignissen vorbeugen, allerdings etwas weniger ausgeprägt als es die GLP-1-Agonisten taten. Metformin, Insulin und Glitazone wurden in dieser Analyse nicht berücksichtigt.
Wie stark GLP-1-Rezeptoragonisten im Vergleich zu SGLT2-Hemmern schützten, hing allerdings stark davon ab, wie alt die Personen waren und ob sie bereits Gefäß-, Herz- oder Nierenprobleme hatten, betonen die Forschenden. Diese individuellen Faktoren müssen bei der Wahl des richtigen Medikaments ebenso berücksichtigt werden wie dessen Fähigkeit, den Blutzucker zu regulieren und das Risiko für Herz-Kreislauf-Komplikationen zu senken.
Quelle: Springer Medizin

