Gesundheit heute
Supinatorlogen-Syndrom
Häufigkeit: 1
Supinatorlogen-Syndrom (Supinatortunnel-Syndrom, untere Radialislähmung, distale Radialislähmung): Engpasssyndrom im Bereich des Ellenbogens, bei dem der Betroffene die Finger nicht mehr richtig strecken kann. Ursache ist die Einengung und Schädigung des Speichennervs (Nervus radialis) auf seinem Weg durch den Supinatormuskel, z. B. durch Fehlbelastungen wie exzessives Klavierspielen, störende Fettgeschwulste oder schlecht verheilte Knochenbrüche im Ellenbogenbereich. Je nach Ausmaß der Beschwerden und nach zugrunde liegendem Auslöser wird konservativ oder operativ behandelt. Bei schwerer Schädigung des Nervs dauert es mitunter Monate, bis sich nach einer Operation die Lähmungserscheinungen wieder zurückbilden.
Symptome und Leitbeschwerden
- Oft dumpfer Druckschmerz am Arm in Höhe des Supinatortunnels
- Schmerzen bei Drehbewegungen des Unterarms
- Erst Schwäche, später Lähmung der Fingerstrecker.
Wann zum Arzt
Demnächst, wenn
- oben genannte Beschwerden auftreten.
Die Erkrankung
Der Speichennerv (N. radialis) ist ein wichtiger Nerv für die Motorik (Bewegung) und die Sensibilität (wie z. B. Druck- oder Schmerzempfindung) von Arm und Hand. Motorisch versorgt er die Streckmuskulatur am Ellenbogen, am Handgelenk und an den Fingern. In seinem Verlauf vom Oberarm bis zur Hand gibt er zahlreiche Äste (Rami musculares) ab. Ein Ast, der Ramus profundus, zieht dabei durch den Supinatormuskel. Hier hat der Nerv nur sehr wenig Platz. Die Engstelle heißt Supinatorloge.
Bei Überanspruchung oder Verletzungen kann sich die Supinatorloge noch weiter verengen. Durch den Platzmangel klemmt sich der Nerv ein oder wird durch den entstandenen Druck geschädigt. Je nach Ausmaß kommt es zunächst zu einer Schwäche, später auch zu einer Lähmung der Fingerstrecker. Manche Ärzt*innen sprechen dann auch von Fallfingern, weil die Finger schlaff von der Mittelhand herabhängen.
Hinweis: Beim Supinatorlogen-Syndrom kommt es nicht zu einer Fallhand. Bei einer Fallhand lassen sich weder Finger noch Handgelenk strecken, die komplette Hand hängt also schlaff vom Unterarm herab. Das Handgelenk wird von einem Anteil des Speichennervs versorgt, der schon vor der Supinatorloge abzweigt. Er wird also durch die dortige Einengung nicht geschädigt und das Strecken des Handgelenks ist weiterhin möglich. Auch die Sensibilität der Hand ist nicht gestört.
Ursachen
Der Speichennerv kann in der Supinatorloge durch eine Vielzahl von Ursachen gequetscht, bedrängt oder geschädigt werden. Beispiele sind
- trainingsbedingte Vermehrung der Muskelmasse, z. B. durch exzessives Tennisspielen oder Klavierüben
- permanenter Druck von außen durch das Tragen von Kindern oder schweren Gegenständen
- entzündliche Prozesse mit bindegewebigen Vernarbungen
- Tumoren des peripheren Nervensystems (Neurinome) oder Fettgewebsgeschwulste (Lipome) im Bereich der Supinatorloge
- Ellenbogenschleimbeutelentzündungen, Arthrose und degenerative Veränderungen im Ellenbogengelenk
- verschobene Knochenbruchstücke bei einem Unterarmbruch
- Bluterguss bei Unterarmbruch oder starken Prellungen
- ungünstig liegendes Osteosynthesematerial (Drähte, Platten, Schrauben) nach Versorgung von Brüchen im Ellenbogenbereich.
Klinik und Verlauf
Die Schädigung des Nervus radialis in der Supinatorloge schwächt die Fingerstrecker zunächst. Nach längerem Dauerdruck auf den Nerv kommt es zu einer Lähmung der Fingerstrecker. Oft zeigt sich ein deutlicher Druckschmerz an der Oberseite des Unterarms kurz unter dem Ellenbogen. Bestehen nur Schmerzen, spricht man von einem "algetischen Supinatorsyndrom".
Diagnosesicherung
Die charakteristischen Beschwerden lassen die Ärzt*in meist früh an eine Schädigung des Speichennervs denken. Durch gründliche Prüfung von Sensibilität, Kraft und Motorik von Arm und Hand versucht die Ärzt*in zu ermitteln, wo genau der Nerv gereizt oder geschädigt wird.
Die Messung der Nervenleitgeschwindigkeit in der Elektroneurografie (ENG) und die Messung der Muskelaktivität im Elektromyogramm (EMG) untermauern die Diagnose. Um der Ursache auf die Spur zu kommen, veranlasst die Ärzt*in oft weitere Untersuchungen. Röntgenaufnahmen zeigen beispielsweise, ob knöcherne Veränderungen oder alte, schlecht verheilte Brüche den Nerven einengen. Tumoren und Weichteilgeschwülste erkennt man dagegen mit dem Ultraschall oder der Magnetresonanztomografie.
Differenzialdiagnosen. Lähmungen der Finger entwickeln sich auch, wenn der Speichennerv oberhalb der Supinatorloge geschädigt wurde. Auch können andere Nerven für die Beschwerden verantwortlich sein. Aufgrund der Schmerzen im Ellenbogenbereich wird das Supinatorlogensyndrom oft mit einem Tennisarm verwechselt.
Behandlung
Bei akuten Schmerzen helfen schmerz- und entzündungshemmende Wirkstoffe wie Diclofenac (z. B. Voltaren® oder Diclac®) oder Ibuprofen (z. B. Dolgit® oder Ibuprofen AbZ). Sie haben den Vorteil, dass sie nicht nur den Schmerz, sondern auch mögliche Entzündungen bekämpfen und die Ausheilung eines gereizten Nervs fördern. Manche Ärzt*innen verordnen auch Medikamente, die die Muskeln entspannen. Ob Kälte oder Wärme dem schmerzenden Arm besser helfen, muss die Patient*in selbst ausprobieren. Daneben gilt es natürlich, Fehlhaltungen oder falsche Belastungen abzustellen und den Arm zunächst zu schonen. Zur Ruhigstellung des Armes in der Nacht wird gerne eine Kunststoffschiene verordnet. Physiotherapie hilft, die umliegende Muskulatur zu stärken und den Supinatormuskel zu entlasten.
Operation
Halten die Beschwerden trotz der genannten konservativen Maßnahmen weiter an, raten viele Ärzt*innen zu einem operativen Vorgehen. Das gilt vor allem, wenn Lähmungen auftreten. Eine Operation ist außerdem erforderlich, wenn z. B. ein Neurinom, ein Fettgewebsgeschwulst (Lipom) oder störendes Osteosynthesematerial den Nerv reizen oder quetschen.
Bei der Operation wird der Speichennerv in der Tiefe der Supinatorloge aufgesucht und freigelegt. Je nach Befund entfernen die Operateur*innen störendes Gewebe und durchtrennen enge Faserzüge und Bindegewebe, um die Eintrittsstelle des Nervs in den Muskel zu weiten. Die Operation führt in den meisten Fällen dazu, dass sich die Lähmungserscheinungen zurückbilden.
Prognose
Ist es erst einmal zu Lähmungserscheinungen gekommen, dauert es nach der Operation mitunter Monate, bis sich der Nerv wieder erholt und die Funktion der Finger wiederhergestellt oder zumindest verbessert ist.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Konsequente Schonung. Hat Ihnen die Ärzt*in Schonung und Ruhigstellung des Arms empfohlen, sollten Sie sich konsequent daran halten. Nur so hat der Nerv ausreichend Gelegenheit, sich zu regenerieren.
Fehlbelastungen vermeiden. Versuchen Sie, mechanische Fehlbelastungen zu erkennen und abzustellen.
Fingerschwäche nicht ignorieren. Sollten Sie das Gefühl haben, dass Ihre Finger schwächer werden oder sich nicht mehr richtig strecken, zögern Sie nicht, dies bei Ihrer Ärzt*in abklären zu lassen. Je früher ein Nervenengpasssyndrom entdeckt wird, desto besser lässt es sich behandeln.
Komplementärmedizin
Manche Betroffene profitieren von der Lasertherapie oder einer Elektrostimulation (TENS) des Nervs. Diese Verfahren werden vor allem bei den Formen eingesetzt, bei denen sich der gereizte Nerv "nur" mit Schmerzen und (noch) nicht mit Lähmungen bemerkbar macht.
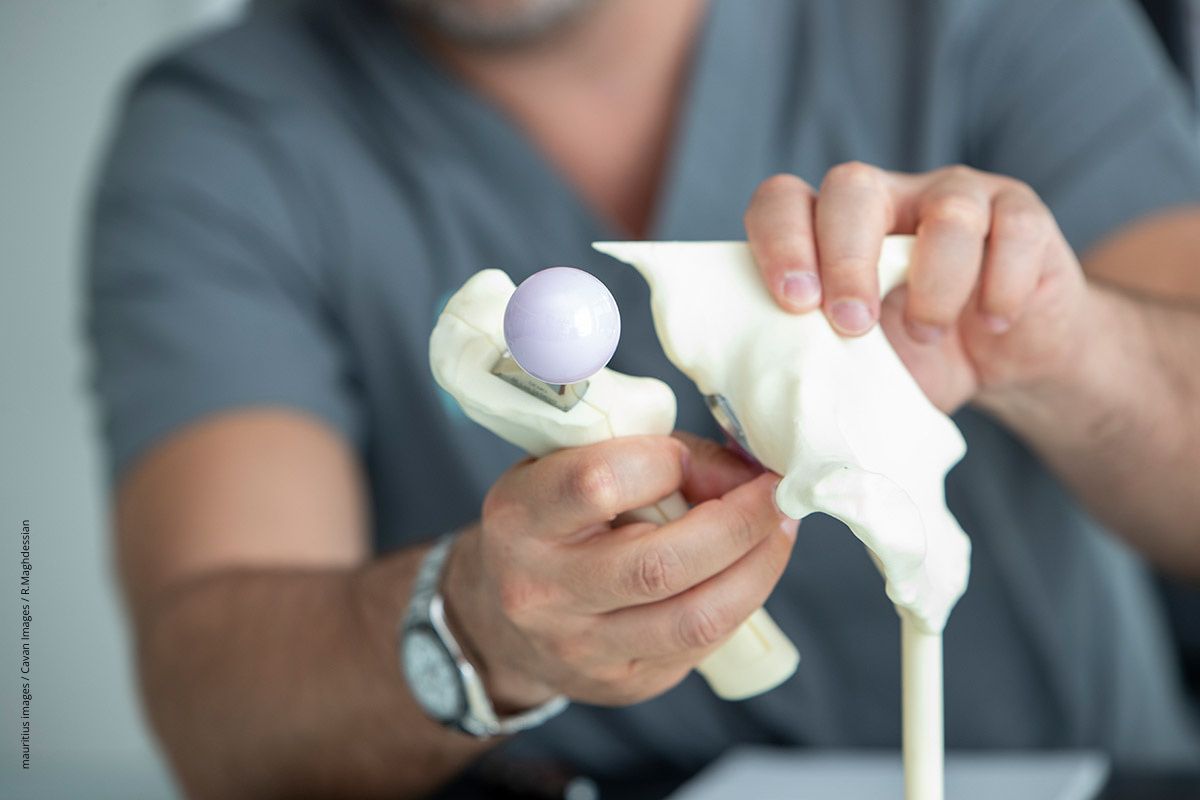
Das Einpflanzen einer künstlichen Hüfte und ihre Funktion werden häufig an Modellen aus Kunststoff erklärt.
Zweitmeinung zur Hüftprothese
Seit 2024 möglich
Bei ausgeprägter Arthrose wird oft das Einsetzen eines künstlichen Hüftgelenks empfohlen. Doch viele Betroffene sind unsicher, ob das wirklich die beste Maßnahme ist. Seit 2024 gibt´s Entscheidungshilfe: Wer eine Hüftprothese bekommen soll, kann sich auf Kassenkosten eine zweite Meinung dazu einholen.
Wenn nichts anderes mehr hilft
In Deutschland werden pro Jahr etwa 240 000 künstliche Hüftgelenke (Hüftendoprothese) eingesetzt. In etwa 75% wird der Gelenkersatz aufgrund von Arthrose nötig. Empfohlen wird eine neue Hüfte nur dann, wenn alle anderen Maßnahmen zur Behandlung der Arthrose ausgeschöpft sind. Dazu gehören schmerz- und entzündungshemmende Medikamente, Krankengymnastik, Physiotherapie und die Anpassung der Belastung.
Es ist nicht ganz einfach, bei einer Hüftgelenksarthrose den besten Zeitpunkt für das Einsetzen einer Endoprothese zu finden. Operiert man zu spät, kann das Ergebnis darunter leiden. Z.B. wenn das Gelenk schon zu eingesteift war, um durch die Prothese die volle Bewegung zurückzuerlangen. Oder wenn sich das Schmerzgedächtnis nicht „löschen“ lässt, Schmerzen also trotz reibungslos funktionierender neuer Hüfte weiter bestehen bleiben. In seltenen Fällen ist vielleicht auch der Gelenkersatz gar nicht die richtige Entscheidung für die Betroffene.
Anspruch auf eine qualifizierte zweite Meinung
Auch wenn die behandelnde Ärzt*in nach bestem Wissen und Gewissen zum Hüftersatz rät – oft bleibt bei den Betroffenen eine gewisse Unsicherheit zurück. Da hilft eine neue Entscheidung des Gemeinsamen Bundesausschusses (GbA). Danach haben gesetzlich Krankenversicherte in Zukunft das Recht, sich eine zweite Meinung einzuholen, wenn ihnen ein Hüftgelenksersatz oder der Austausch ihrer Hüftprothese empfohlen wird. Die Kosten dafür übernimmt die Krankenkasse.
Ärzt*innen für die Zweitmeinung findet man im Netz
Die Zweitmeinung gibt es von speziell qualifizierte Fachärzt*innen, im Fall der Hüftgelenksprothese z.B. aus dem Bereich der Orthopädie und Unfallchirurgie. Sie beraten die Patient*innen darüber, ob der geplante Eingriff medizinisch notwendig ist und ob es eventuell doch Behandlungsalternativen gibt.
Zweitmeinungsberechtigte Ärzt*innen findet man im Internet unter www.116117.de/zweitmeinung. Auch die Krankenkassen beraten darüber, wer in der Nähe eine Zweitmeinung abgeben darf. Zu welchem der ermächtigten Fachleute man schließlich geht, entscheidet die Betroffene dann selbst.
Quellen: GbA, Ärztezeitung

