Gesundheit heute
Ulkustherapeutika (Mittel bei Magengeschwüren)
Geschwüre von Magen und Zwölffingerdarm werden heute meist erfolgreich mit Medikamenten behandelt. Dazu stehen folgende Medikamentengruppen zur Verfügung:
Protonenpumpenhemmer (Protonenpumpeninhibitoren, PPI) wie z. B. Pantoprazol (Pantozol®), Esomeprazol (Nexium®), Omeprazol (Antra®) oder Lansoprazol (Agopton, Lanzor®), blockieren die Wasserstoff-Kalium-ATPase (H,K-ATPase), ein wichtiges Enzym, das für die Säureproduktion im Magen verantwortlich ist. PPI sind wegen ihrer großen und rasch einsetzenden Wirksamkeit die heute dominierende Medikamentengruppe. Protonenpumpenhemmer werden vor dem Essen eingenommen; meist genügt eine Dosis pro Tag, bei Langzeitanwendung und zur Prophylaxe (z. B. bei Kortisoneinnahme) auch 2–3 Dosen pro Woche.
H2-Rezeptorenblocker (H2-Antagonisten) sind ebenfalls hochwirksam, aber schwächer als die Protonenpumpenhemmer. Zu ihnen gehören Ranitidin (Ranitic®), Nizatidin (Nizax®) und Roxatidin (Roxit®). Sie blockieren die Histamin-H2-Rezeptoren an den Belegzellen (Drüsenzellen der Magenschleimhaut) und verhindern so die Magensäurebildung. Meistens werden sie zur Vorbeugung von Rückfällen eingesetzt. Eine Einzeldosis am Tag (abends vor dem Zubettgehen) ist in der Regel ausreichend.
Schutzfilmbildner wie Sucralfat bestehen aus einem Komplex aus Aluminium und Saccharose (Haushaltszucker). Sie sorgen für einen schützenden Film, der sich über die Magenschleimhaut legt. Dazu werden sie möglichst bei leerem Magen eingenommen, also 1–2 Stunden vor einer Mahlzeit. Sie sind schwächer wirksam und deshalb nur noch Reservemedikamente, wenn Protonenpumpenhemmer und H2-Rezeptorenblocker nicht verwendet werden können.
Ältere und deutlich schwächer wirksame Medikamente sind die Antazida, meistens mit Aluminiumoxid und Magnesiumhydroxid (Maaloxan®, Riopan®), und mit Karbonatverbindungen (Rennie®). Sie neutralisieren die Magensäure und werden 1–2 Stunden nach den Mahlzeiten eingenommen. Da sie nur die im Magen befindliche Magensäure neutralisieren, müssen sie hochdosiert und häufig eingenommen werden.
Um eine Helicobacter-pylori-Infektion auszuheilen, werden Protonenpumpenhemmer mit Antibiotika kombiniert, in Form der Eradikationstherapie: 1 Woche lang werden zwei Antibiotika (z. B. Clarithromycin und Metronidazol oder Amoxicillin) zusammen mit einem Protonenpumpenhemmer eingenommen. Die Therapie hat sich als hochwirksam erwiesen; bis zur endgültigen Heilung kann es aber 3– 4 Monate dauern.
Wie bei jeder Antibiotikatherapie ist es wichtig, die Medikamente lange genug und regelmäßig einzunehmen, um alle Bakterien abzutöten und zu verhindern, dass einige wenige Keime überleben, die gegen die verordneten Antibiotika resistent werden.
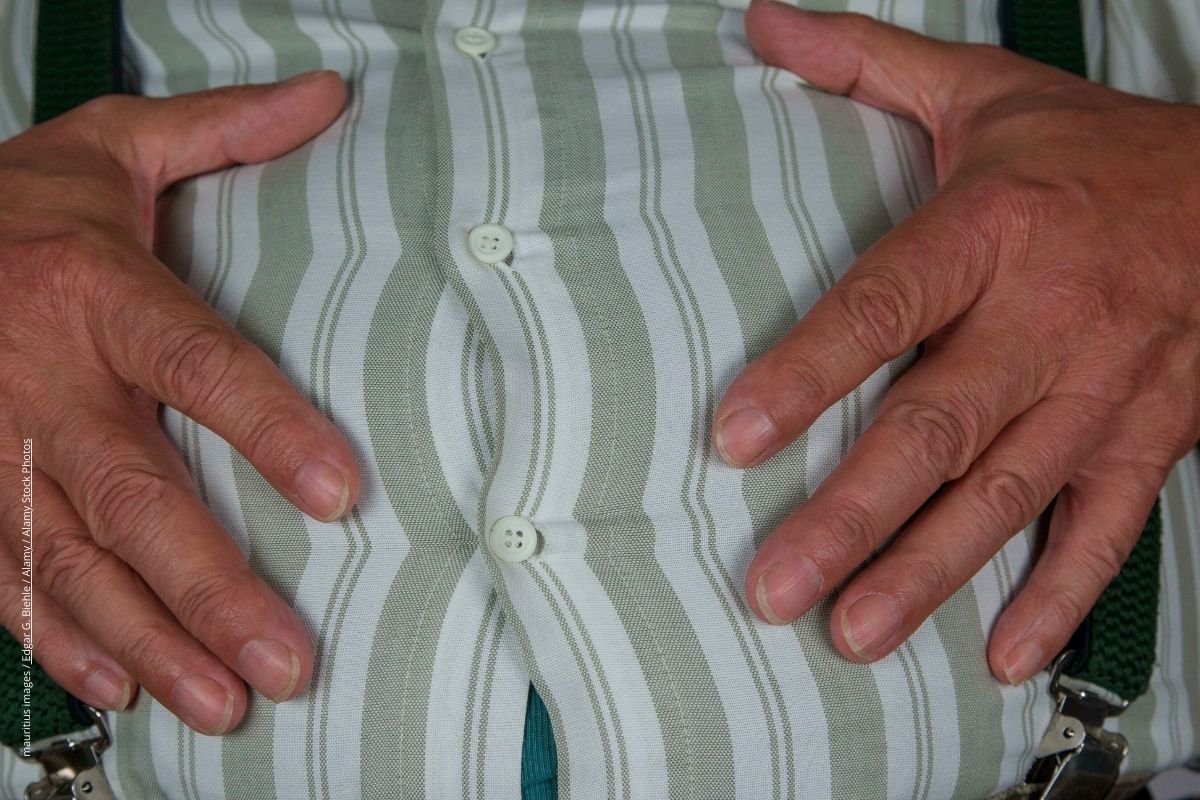
Übergewichte Menschen haben häufig auch eine nicht-alkoholische Fettleber.
8 Mythen zur Ernährung bei Fettleber
Kräutertee statt Kaffee?
Die nicht-alkoholische Fettleber wird vor allem durch Umstellung der Ernährung behandelt. Doch wie macht man es richtig? Muss man tatsächlich auf Kaffee verzichten? Welche Kohlenhydrate und Fette sind günstig? Und ist Fleisch schädlich?
Ein Drittel der Erwachsenen betroffen
Die nicht-alkoholische Fettleber ist in Deutschland häufig: Bis zu einem Drittel der Erwachsenen soll darunter leiden. Das ist kein Wunder, denn eine der wichtigsten Ursachen für die Fettansammlung in der Leber ist eine Insulinresistenz, die durch kalorien- und fettreiche Ernährung begünstigt wird. Übergewichtige Menschen und solche mit einem Typ-2-Diabetes sind deshalb auch besonders oft von einer Fettleber betroffen.
Zentrale Maßnahme bei Fettleber ist die Ernährungsumstellung. Doch genau hier gibt es viele Irrtümer, wie Wissenschaftler*innen betonen. Eine brasilianische Arbeitsgruppe hat die wichtigsten Falschaussagen zusammengetragen und korrigiert:
- Es zählt nur die Kalorienmenge. Falsch: Natürlich ist es wichtig, bei Übergewicht die Kalorienmenge zu reduzieren. Doch zusätzlich beeinflusst auch die Zusammensetzung der Nahrung die Fettleber. Die mediterrane Ernährung zeigt beispielsweise positive Effekte, selbst wenn es dadurch nicht zu einem Gewichtsverlust kommt.
- Alle Kohlenhydrate sind schädlich. Falsch: Besonders problematisch für die Fettleber sind einfache Zucker, vor allem Fruktose. Kohlenhydrate aus Vollkorn, Obst und Gemüse schützen dagegen die Leber.
- Fette sollten prinzipiell gemieden werden. Falsch: Ungesättigte Fettsäuren wie z. B. aus Olivenöl oder Fisch sind sogar vorteilhaft für die Leber. Meiden sollte man allerdings Transfette und stark gesättigte Fette, wie sie z. B. in Backwaren, Fertigprodukten, Fleisch und Kokosfett zu finden sind.
- Intervallfasten belastet die Leber. Falsch: Intervallfasten kann sich sogar günstig auf das Leberfett auswirken. Voraussetzung ist, dass man es richtig anwendet. Empfohlen wird die 16:8 Methode, bei der täglich 16 Stunden gefastet und in einem 8-stündigen Zeitfenster gegessen wird.
- Kaffee schadet der Leber. Falsch: 2 bis 3 Tassen am Tag wirken schützend auf die Leber, Voraussetzung ist allerdings, dass das Gebräu ohne Milch, Zucker oder pflanzliche Cremes getrunken wird.
- Kräutertees entgiften die Leber. Falsch: Viele Naturprodukte oder Kräutertees werden als entschlackend oder entgiftend für die Leber angepriesen. Das ist oft nicht nur falsch, sondern auch gefährlich. Hochdosierter Grüntee, Kava-Kava und Kurkuma können u. U. sogar lebertoxisch wirken.
- Ein bisschen Alkohol ist erlaubt: Falsch. Auch die nicht-alkoholische Fettleber muss geschont werden, schon ganz geringe Mengen können sie schädigen. Deshalb ist Alkoholabstinenz angesagt.
- Fleisch ist unproblematisch. Falsch: Vor allem gegrilltes oder geräuchertes Fleisch kann die Fettleber verschlimmern. Empfohlen werden deshalb nicht mehr als ein bis zwei Portionen Fleisch pro Woche, die zudem mager und schonend gegart sein sollen. Noch besser ist es, rotes Fleisch durch andere Proteinquellen zu ersetzen. Ganz besonders gilt dies für Menschen, die an einer besonderen genetisch bedingten Risikovariante leiden (PNPLA3-Fettleber).
Quelle: Ärztezeitung

