Gesundheit heute
Dreimonatskoliken
Dreimonatskoliken (Regulationsstörungen): Anhaltendes Schreien eines Babys – meist nach dem Füttern – ohne erkennbare Ursache.
Als "Schrei-Baby" gilt ein Säugling, der mehr als 3 Stunden pro Tag an mind. 3 Tagen in der Woche über mehr als 3 Wochen aus unerklärlichen Gründen schreit und sich kaum beruhigen lässt. Diese sogenannten Dreimonatskoliken beginnen meist um die 2. Lebenswoche und nehmen bis etwa zur 6. Lebenswoche zu. In der Regel geht die "Kolikzeit" bis zum Ende des 3. Monats völlig zurück – daher auch der Name "Dreimonatskoliken".
Symptome und Leitbeschwerden
- Plötzlich auftretendes schrilles Schreien des Säuglings, die Stirn ist gerunzelt, das Gesicht rot, die Fäuste sind geballt, die Beine angezogen
- Sich ständig wiederholende Anfälle, die meist nach 5–20 Minuten enden
- Beruhigungsversuche, wie das sonst meist gut wirksame Hochnehmen oder Füttern, helfen nur zeitweilig
- Vermehrtes Auftreten der Symptomatik nachmittags und in den frühen Abendstunden
- Ansonsten vollkommen unauffälliges Wachstum und Entwicklung des Säuglings.
Wann zum Kinderarzt
Heute noch, wenn
- Ihr Baby nicht gedeiht, da es nicht gut trinkt (siehe Gedeihstörungen).
- es apathisch, lustlos oder blass (bzw. blass-grau) ist.
- es immer wieder erbricht.
- es länger als 1 Stunde voller Schmerzen oder schrill schreit; dies kann auf einen eingeklemmten Leistenbruch oder eine Darmeinstülpung hinweisen.
- Ihr Baby über das normale Maß von etwa 3 Stunden am Tag hinaus schreit und sich dabei jedem Einfluss von außen entzieht (wie Hochheben oder Beruhigungsversuche).
- es Schwierigkeiten hat, sich an Schlaf- und Wachphasen anzupassen, es tagsüber meist nur kurz schläft (oft weniger als eine halbe Stunde) und es auch Probleme beim Einschlafen hat.
- Sie sich überfordert fühlen und/oder Angst vor einem Kontrollverlust haben (z. B. zu starkes Schütteln, Anschreien, Schlagen des Babys).
Die Erkrankung
Krankheitsentstehung
Viele Säuglinge haben direkt nach dem Trinken eine kurze "K(r)ampfzeit". Das Baby hat vielleicht einen geblähten Bauch, spuckt ein bisschen oder weint – mit dem "Bäuerchen" hört das Weinen auf. Anders ist es bei den sogenannten Dreimonatskoliken, an denen nahezu jedes 4. Baby leidet. Die Babys schreien anhaltend und immer wieder, bevorzugt in den frühen Abendstunden, oft aber auch noch in die Nacht hinein, und es bleibt unklar, was dahintersteckt. Die "Koliken" beginnen oft schon nach den ersten Lebenstagen. Glücklicherweise ist aber Licht am Ende des Tunnels: 85 % der Babys haben ihre "Kolikzeit" nach 3 Monaten hinter sich.
Ursachen
Die Ursachen für die Schreiattacken sind nicht bekannt. Nur in seltenen Fällen stehen greifbare Ursachen dahinter, die den Kleinen Schmerzen bereiten, wie etwa eine Mittelohrentzündung, eine Refluxkrankheit oder eine Analfissur.
Vieles deutet aber darauf hin, dass es Bauchkrämpfe sind, wie es der Begriff "Kolik" suggeriert. Der Bauch ist oft angespannt. Die Säuglinge ziehen die Beinchen an und strecken sie dann plötzlich wieder, als wollten sie den Schmerz "wegkicken". Diese Krämpfe nehmen durch "Winde" oder Stuhlaustritt ab. Allerdings zeigen Röntgenaufnahmen, dass Schreibabys nicht mehr Darmgas haben als "gesunde" Säuglinge.
Sensibilität. Heute geht man auch davon aus, dass die Bauchkrämpfe erst als Folge des Schreiens und der damit verbundenen Aufregung entstehen, dass also ganz am Anfang ein anderer Auslöser steht und sich dann "auf den Bauch schlägt". Vermutet wird deshalb, dass Schreibabys "sensibler" als ihre Altersgenossen sind und deshalb empfindlicher auf die bei jedem Schreien geschluckte Luft reagieren. Eine andere Vermutung ist, dass der Bauch bei einigen Babys stärker auf Reize reagiert als bei anderen. Zu dieser Vermutung passt, dass die Koliken vor allem abends auftreten, wenn das Baby sowieso müde und möglicherweise überreizt ist. Da diese Babys es noch nicht wie ihre Altersgenossen gelernt haben, sich selbst zu beruhigen, zählen Experten dieses Verhalten zu den sogenannten "Regulationsstörungen", zu denen auch Schlaf- und Fütterstörungen gerechnet werden.
Melatonin-Theorie. Das für den Biorhythmus mitverantwortliche Hormon wird unter den hiesigen Lichtverhältnissen erst ab 3 Monate nach der Geburt in ausreichenden Mengen gebildet. Bis dahin fehlt seine entspannende Wirkung auf die Darmmuskulatur – Babys neigen in dieser Zeit also mehr zu Darmverkrampfungen.
Überfüllungstheorie. In warmen Klimazonen trinken Babys vor allem "durstgesteuert" und damit weitaus häufiger als hierzulande, wo Babys eher "hungergesteuert" trinken. Man vermutet, dass die für hiesige Mahlzeiten typischen großen Milchmengen für einige Babys nicht bekömmlich sind. Diese Theorie wird von zwei Argumenten gestützt: Zum einen tritt das in unseren Breiten häufig beobachtete Spucken in warmen Ländern seltener auf. Zum anderen zeigen Experimente, dass häufiges Füttern tatsächlich bei manchen Babys als eine vorbeugende Strategie gegen Koliken funktioniert.
Frühkindliche Dysregulation. Bei den meisten Babys verschwindet das Schreien. Bei einigen bleibt es jedoch; Ärzte sprechen hier von einem "persistierenden" Schreien. Die Kinder fallen zudem oft durch andere Persönlichkeitszüge auf – Eltern beschreiben sie als fordernd, unzufrieden und leicht reizbar. Manchmal kommt außerdem eine ausgeprägte körperliche Unruhe hinzu, sodass es kein Wunder ist, dass diese Kinder schlecht schlafen. Kinderärzte bezeichnen dieses Phänomen auch als frühkindliche Dysregulation. Viele der betroffenen Kinder haben im Kleinkindalter Wutphasen und passen sich nur schwer im Kindergarten und in der Schule an. Bei einigen wird später AD[H]S diagnostiziert.
Risikofaktoren
Schwedische Forscher konnten bei Kolikkindern ein Zuviel an bestimmten, auf die Darmbewegungen wirkenden Hormonen nachweisen (z. B. Motilin). Auf eine gestörte Darmflora weist eine Studie der Universität Houston hin, sie kam zu dem Ergebnis, dass Kolikbabys eine ungewöhnlich kleine Vielfalt von Bakterien im Darm haben. Die Forscher hoffen, bald eine Therapie gegen das anhaltende Schreien zu finden, die auf probiotischer Ernährung basieren soll.
Familiäres Umfeld. Was auch immer der Auslöser ist, es scheint wenig damit zu tun zu haben, was Eltern tun oder lassen. Studien zeigen, dass Mütter von Kolikkindern sich in nichts von denen unterscheiden, deren Kinder keine Koliken haben. Sie sind weder "unsicherer" noch weniger "bindungsfähig" noch unterscheidet sich der Erziehungsstil
Ernährung. Auch "Allergien" oder "Milchunverträglichkeit" als Auslöser der Dreimonatskoliken wurde für die allermeisten Fälle nicht bestätigt – solche Krankheiten zeigen sich nicht nur durch Schreien, sondern auch durch andere Zeichen wie Durchfall, Blut im Stuhl oder schlechtes Gedeihen. Dass die Nahrung bei den allermeisten Kindern keine Rolle spielt, zeigt auch die Tatsache, dass "Koliken" bei gestillten und nicht gestillten Kindern etwa gleich häufig vorkommen. Die ebenfalls manchmal vermutete Unverträglichkeit von Milchzucker (Laktoseintoleranz) ist so selten, dass sie als generelle Erklärung kaum Gültigkeit hat.
Raucherhaushalt. Untersuchungen haben gezeigt, dass es in Raucherhaushalten häufiger Schreibabys gibt als in Nichtraucherhaushalten. Erklärung dafür scheint zu sein, dass Nikotin die Krampfbereitschaft des Darmes fördert.
Überforderung der Eltern. In Deutschland erleiden etwa 400 Kinder pro Jahr ein Schütteltrauma, ein Viertel davon stirbt daran. Wenn Eltern das schreiende Baby in ihrer Verzweiflung schütteln, besteht die Gefahr, dass es innerhalb kürzester Zeit schwerwiegende Schäden erleidet: Da die Nackenmuskulatur noch schwach ist und der Kopf bei Babys einen großen Teil des Körpergewichts ausmacht, wird das Köpfchen durch das Schütteln nach vorne und hinten geschleudert. Die Gehirnmasse bewegt sich hin und her, wodurch im schlimmsten Fall Blutgefäße und Nervenbahnen reißen und es zu Hirnblutungen und Hirnverletzungen kommt. Ebenso sind Blutungen an der Augennetzhaut möglich, mögliche Folgen sind Sehstörungen oder sogar Blindheit.
Komplikationen
Bei der Darmeinstülpung (Invagination) stülpt sich ein Darmabschnitt ohne bisher bekannte Ursache teleskopartig in sich ein; dadurch wird die Durchblutung unterbunden. Etwa 80 % aller Darmeinstülpungen treten bei Babys im 6.–12. Monat auf. Typisch ist plötzlich einsetzendes Schreien, das nicht aufhört. Oft zieht das Kind die Beinchen an, manchmal erbricht es auch. Auch wenn das Baby sich zwischendurch beruhigt, kommen die Schmerzattacken wieder, und möglicherweise wird das Kind blass, unruhig oder sogar apathisch. Blutig-schleimige Stühle können nach ein paar Stunden hinzukommen.
Diagnosesicherung
Um eine körperliche Erkrankung (z. B. eine Mittelohrentzündung oder Verstopfung) auszuschließen, helfen die sorgfältige Anamnese sowie die Beschreibungen oder Aufzeichnungen der Eltern über die Verteilung des Schreiens und die Essenszufuhr.
Ultraschallaufnahmen, Röntgenuntersuchungen, Untersuchung von Blut oder Stuhl. Diese Untersuchungen sind selten notwendig, helfen aber, körperliche Erkrankungen auszuschließen.
Ärztliche Behandlung
85 % der Babys haben ihre "Kolikzeit" auch ohne ärztliche Behandlung spätestens nach 3 Monaten überstanden.
Darmeinstülpung. Besteht der Verdacht auf eine Darmeinstülpung, versucht der Kinderarzt, den betroffenen Darmabschnitt zu ertasten, oder die Diagnose wird durch eine Ultraschalluntersuchung oder eine Röntgendarstellung des Dickdarms mit durch den Po eingeflößtem Kontrastmittel gestellt. Dabei wird in den meisten Fällen gleichzeitig die Ursache beseitigt: Durch den Druck des flüssigen Kontrastmittels wird das eingestülpte Darmstück wieder in die richtige Lage geschoben. Gelingt dies nicht, muss operiert werden.
Videoanalyse. In schwerwiegenden Fällen ist zu erwägen, im Rahmen einer Beziehungsanalyse mit Videofeedback die Verhaltensweisen von Eltern und Baby zu analysieren. Studien haben gezeigt, dass es Eltern danach besser gelang, die Bedürfnisse ihres Kindes zu erkennen und entsprechend zu reagieren.
Prognose
Trotz des hohen Leidensdrucks beim Säugling und den Eltern: Dreimonatskoliken sind harmlos. Auch wenn die Koliken und das begleitende Schreien eine große Anstrengung für Baby und Eltern darstellen – nach 3 Monaten gehen die Beschwerden von allein zurück und führen auch nicht zu länger andauernden gesundheitlichen Problemen.
Ihr Apotheker empfiehlt
Was Sie als Eltern tun können
Prüfen Sie als Erstes, ob Ihr Baby krank ist und deshalb schreit. Bei Blut in der Windel, Apathie, Blässe oder Erbrechen suchen Sie sofort den Kinderarzt auf.
Bei Dreimonatskoliken funktionieren die beim "normalen Schreien" wirksamen Strategien – wie Stillen, Füttern oder den Schnuller geben – nicht. Oft macht gerade das Anlegen oder Füttern die Sache noch schlimmer. Folgende Strategien können versucht werden:
- Tragen und Körperkontakt. Bei vielen Babys hilft Herumtragen, Schaukeln und enger Körperkontakt. Dabei bevorzugen manche Babys kräftige Bewegungen, andere mögen es sachte. Sanftes Streicheln des Bauches bringt manchen Säuglingen Erleichterung.
- Massage. Eine sanfte Massage des Bauches beruhigt und ist oft hilfreich, da dem Schreien manchmal auch gastrointestinale Beschwerden zugrunde liegen. Oder legen Sie den Säugling auf den Bauch und streichen ihm behutsam mit den Fingern über den Rücken.
- Einwickeln. Viele Eltern haben auch gute Erfahrungen damit gemacht, das Baby fest in ein großes Handtuch einzuschlagen und es dann sanft in den Armen zu wiegen. Auch ein warmes Bad kann möglicherweise eine Kolik "lösen".
- Tragetuch oder Tragegestell. Gut bewährt hat sich auch, das Baby in ein Tragetuch zu nehmen, und zwar auf den Rücken; dort lässt sich das Kind ohne viel Mühe schaukeln.
- Rhythmen. Manche Kolikkinder können durch Rhythmen oder auch durch monotone Töne beruhigt werden, etwa wenn Sie den Staubsauger anstellen, das Baby den Rhythmus der Waschmaschine hört (Kind nur neben, nicht auf die Waschmaschine stellen) oder das Baby auf eine Spazierfahrt mit dem Auto mitnehmen oder mit ihm an der frischen Luft spazieren gehen. Auch Singen hat sich bewährt.
- Einreiben. Manche Säuglinge mögen es, wenn der Bauch mit Fenchelöl eingerieben wird und zwar langsam im Uhrzeigersinn, immer um das Bäuchlein herum (in dieser Richtung arbeitet auch der Dickdarm).
- Auflagen. Für die feuchtwarme Auflage wird ein Tee aus Anis und Fenchel oder auch aus Kümmel und Fenchel zubereitet. 1 Esslöffel der Saaten wird mit 0,5 l kochendem Wasser überbrüht und muss dann etwa 10 Minuten ziehen. Tränken Sie mit dem Sud ein Baumwolltuch und legen dies auf den Bauch. Aber testen Sie vorab die Temperatur an Ihrer Handgelenksinnenseite. Legen Sie über die Auflage ein weiteres Baumwolltuch und ein kleines Wolltuch. Lassen Sie die Tücher so lange liegen, bis sie abgekühlt sind.
- Entspannungsbad. Auch ein warmes Bad "löst" möglicherweise eine Kolik. Mischen Sie 1 Esslöffel Sahne mit 2 Tropfen ätherischem Öl (zum Beispiel Anis und Kümmel oder Fenchel und Kümmel) und rühren Sie diese Mischung in das Badewasser.
- Kirschkernkissen. Legen Sie ein warmes Kirschkernkissen auf den Babybauch. Aber testen Sie vorab die Temperatur an Ihrer Handgelenksinnenseite. Machen Sie das Kissen auf keinen Fall zu heiß!
- Fencheltee. Die Europäische Arzneimittel-Agentur (EMA) rät davon ab, Kindern unter 4 Jahren den sonst gut wirksamen Fencheltee zu geben, da dieser evtl. karzinogene Stoffe enthält.
Für Entlastung sorgen. Am wichtigsten ist aber die eigene Entlastung – denn jeder läuft bei einem unstillbar schreienden Säugling Gefahr, die Nerven zu verlieren. Wann immer möglich, sollte deshalb in den schweren Wochen der Partner, die Tagesmutter, eine Freundin oder Verwandte in den Abendstunden mit aushelfen. Hilfreich ist es auch, wenn jeweils ein Elternteil bei dem schreienden Säugling bleibt, während der andere zur eigenen Entlastung für einige Minuten den Raum verlässt. Nach 5–15 Minuten kann dann getauscht werden.
Ruhe. Babys benötigen ausreichend Ruhe, um die vielen neuen Eindrücke zu verarbeiten. Gönnen Sie Ihrem Kind einen geregelten Tagesablauf und achten Sie auf genügend Zeit zum Schlafen.
Schreiambulanz. Holen Sie sich auch Hilfe von Profis: In jeder größeren Stadt gibt es Schreiambulanzen, die meistens in Kinderkrankenhäusern angesiedelt sind. Oft hilft es, die Probleme zu schildern und sich dann von Fachleuten beraten zu lassen. Fragen Sie den Kinderarzt oder Ihre Hebamme nach Adressen vor Ort.
Geeignete Medikamente
Entschäumende Medikamente mit dem Wirkstoff Simeticon (z. B. in sab simplex® und Lefax®) bringen bei einfachen Blähungen Erleichterung; bei Koliken haben sie keine Wirkung.
Auch Carminativum Babynos® wird als Therapeutikum speziell gegen Blähungen im Säuglings- und Kindesalter vermarktet und empfohlen. Die Tropfen enthalten eine Heilkräuterkombination aus Kamillenblüten, Pfefferminzblättern, Fenchel- und Kümmelfrüchten sowie Pomeranzenschalen, aber auch einen hohen Zucker- und Alkoholgehalt, weshalb sie umstritten sind. Trotzdem (oder deswegen?) scheinen sie bei manchen Säuglingen zu wirken.
Eine Studie aus dem Jahr 2013 zeigt, dass auch Probiotika (Milchsäurebakterien) die Dauer der täglichen Koliken verringern. Frühere Studien kamen jedoch eher zu einem verhaltenen Ergebnis bezüglich der Wirksamkeit, auch wenn manchmal gewisse Effekte erkennbar waren. Dennoch ist es bestimmt einen Versuch wert.
Komplementärmedizin
Homöopathie. Viele Eltern probieren homöopathische Mittel aus, z. B. leicht probiotische Tropfen wie BiGaia®. Wenn der Kopf Ihres Kindes bei den Schreiattacken hochrot ist und sich Schweiß auf der Stirn bildet, soll Belladonna helfen.
Akupunktur. Eine neue Studie hat gezeigt, dass eine Mini-Akupunktur (Akupunkturpunkt L14) das Schreien reduziert.
Prävention
Um Koliken vorzubeugen, werden leider oft Patentlösungen angeboten, die aber immer nur beim Nachbarkind zu funktionieren scheinen. Die meisten Eltern von Kolikkindern stellen fest, dass sich mit den ergriffenen Maßnahmen allenfalls einmal eine Etappe gewinnen lässt.
- Die Ernährung der stillenden Mutter umstellen. Auch das ist einen Versuch wert, aber mehr nicht. Lassen Sie die blähenden Zwiebeln weg und die Bohnen und vielleicht auch Kraut, aber vermeiden Sie, schließlich bei einer Radikaldiät zu landen, unter der Ihre eigenen Kräfte schwinden. Die Beweise, dass solche Nahrungsumstellungen etwas bringen, sind sehr dürftig.
- Das gilt auch für einen Wechsel der Milchfertignahrung. Natürlich schadet es nicht, einmal von Hipp auf Beba zu wechseln oder umgekehrt, und oft glaubt man auch in den ersten Tagen, das Schreien würde weniger – aber der Effekt hält meist nicht an. Das gilt grundsätzlich auch für die oft empfohlenen hypoallergenen Nahrungen (HA-Nahrungen): Es gibt zwar durchaus positive Studien, liest man die aber genau, so ist auch hier nicht klar, ob das positive Ergebnis an den (teureren) Nahrungen selber liegt oder nur an der Erwartung der Eltern. Dasselbe gilt für "alternative" Milch wie Sojamilch.
- Wenn Sie Ihr Kind nicht stillen, versuchen Sie es stattdessen mit Milchersatznahrung ohne Molke. Das Füttern mit Sojamilch wird bei Säuglingskoliken nicht empfohlen, da die Proteine unter Umständen Allergien auslösen; außerdem ist der Gehalt an pflanzlichen Östrogenen in diesen Präparaten bedenklich.
- Und anders stillen? Auch das entpuppt sich meist als nutzlos. Ratschläge wie "Pumpen Sie die ersten 30 g ab, damit die Milch nicht in den Mund Ihres Babys schießt" oder "Begrenzen Sie das Stillen auf 20 Minuten" sind gut gemeint, aber meist bringen sie nur zusätzliche Arbeit, Anspannung und Verdruss. Einfacher (und laut einzelnen Studien auch erfolgreich) mag es sein, das Baby insgesamt öfter anzulegen – dies könnte den Magen bei den einzelnen Mahlzeiten entlasten.
- Einfacher umzusetzen ist der Tipp, in einer halb aufrechten Position zu stillen, sodass das Verschlucken von Luft verhindern wird, Ihr Kind häufiger aufstoßen zu lassen (aber wer macht das nicht?), oder, bei Flaschenkindern, kein zu großes Saugerloch zu verwenden (optimal ist angeblich, wenn ein Tropfen pro Sekunde aus der Flasche kommt).
Hinweis: Auf keinen Fall sollten Sie mit dem Stillen aufhören. Es ist nicht die Muttermilch, die an dem Weinen Ihres Kindes schuld ist.
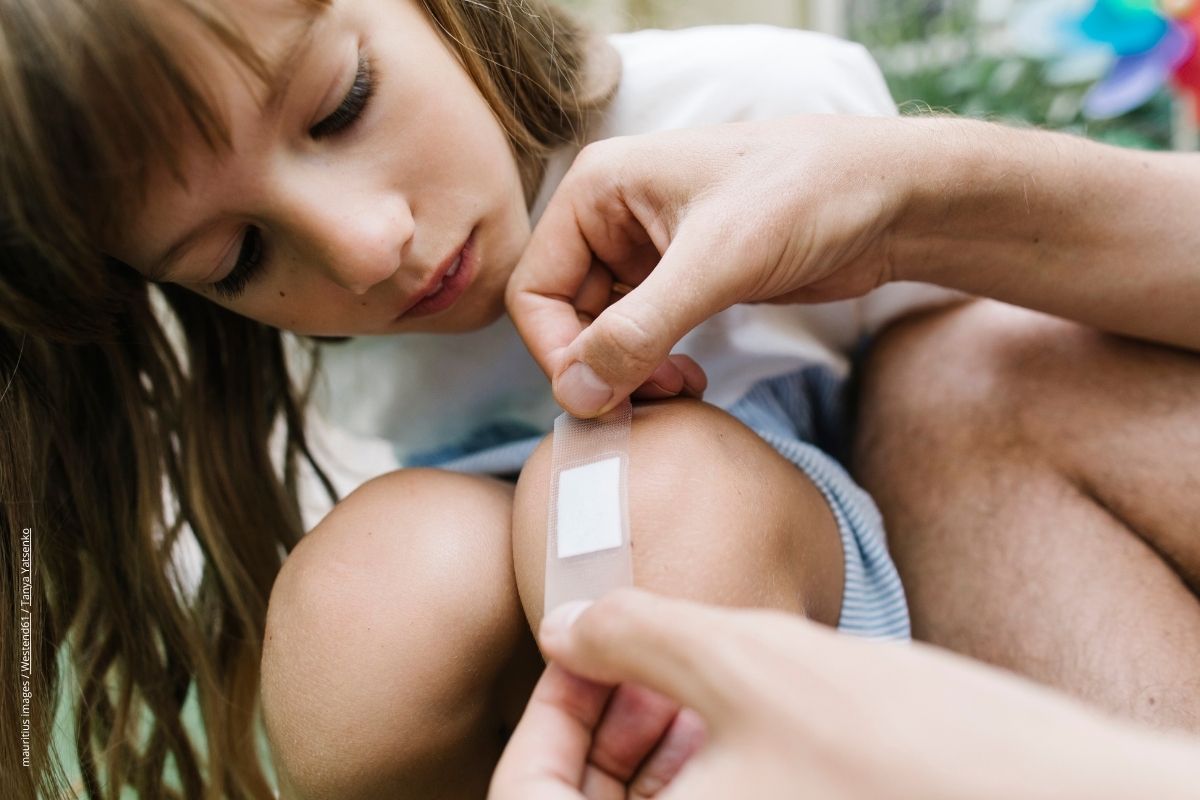
Kleine Wunden lassen sich bei Kindern mit den richtigen Hausmitteln meist gut verarzten.
Wunden bei Kindern sicher behandeln
Hilfe, es blutet!
Stürze und kleine Verletzungen sind bei aktiven Kindern alltäglich. Meist kommt es nur zu harmlosen blauen Flecken, Abschürfungen oder kleinen Wunden. Die lassen sich mit dem nötigen Know-How und einer gut ausgestatteten Hausapotheke gut behandeln. Wichtig ist aber zu wissen, wann das Kind bei einer Verletzung zur Ärzt*in muss – und was bei Verbrennungen tun ist.
Mehr Stürze, weniger Folgen
Hinfallen gehört zu den häufigsten Alltagsereignissen bei Kindern. Kleinkinder fallen besonders oft: Obwohl sie noch wacklig und unsicher auf den Beinen sind, wollen sie alles ausprobieren und lassen sich von nichts aufhalten. Auch ihre Körperproportionen bringen sie leichter zu Fall: Weil ihr Kopf etwa 25% des Körpergewichts ausmacht, liegt ihr Schwerpunkt höher als bei Erwachsenen. Dadurch ist der Körper instabiler und sie verlieren leichter ihr Gleichgewicht.
Kinder stürzen zwar viel häufiger als Erwachsene – ihr Körper kann dies aber deutlich besser verkraften. Das gilt besonders für die Wundheilung. Die ist bei gesunden Kindern durch ihre höhere Stoffwechselrate schneller und effektiver als bei den Großen. Deshalb verlaufen alle drei Wundheilungsphasen besser:
- Blutstillung und Entzündungsphase: Als erstes wird durch Blutplättchen (Thrombozyten) und die Blutgerinnung ein schützender Schorf gebildet und die Blutung gestillt. Anschließend wandern spezielle Blutzellen ein und beseitigen eingedrungene Bakterien und abgestorbenes Gewebe.
- Proliferative Phase: Ab dem zweiten Tag beginnt der Körper, die Gewebeverluste wieder aufzufüllen. Dafür bildet er neues Bindegewebe, insbesondere Kollagen, das von speziellen Hautzellen (Fibroblasten) produziert wird. Auch diese Kollagenproduktion läuft bei Kindern meist effektiver ab als im Erwachsenenalter.
- Reparative Phase: Ab Tag 5, also noch parallel zur proliferativen Phase, baut der Körper das neu gebildete Gewebe um. Dadurch wird die Wunde immer kleiner und stabiler. In diesem Stadium können sich sichtbare Narben entwickeln. Das Risiko für ausgeprägte Narben ist bei Kindern wiederum geringer als bei Erwachsenen. Die reparative Phase dauert etwa bis zu vier Wochen, dann ist die Wunde meist vollständig verheilt.
Hinweis: Wunden von Kindern infizieren sich seltener als Wunden von Erwachsenen. Dass liegt u.a. daran, dass gerade in den ersten Lebensjahren die Produktion und die Aktivität der Immunzellen besonders hoch ist. So gut ausgerüstet kann das Immunsystem besonders schnell und effektiv auf eingedrungene Keime reagieren.
Wann muss das gestürzte Kind in die Arztpraxis?
Zum Glück sind Stürze im Kindesalter meist leicht und haben deshalb nur harmlose Folgen. Abschürfungen, blaue Flecken und kleine Wunden kann man deshalb recht gut selbst versorgen. Rat und die erforderlichen Produkte gibt es in der Apotheke.
In einigen Fällen ist es allerdings unabdingbar, mit dem gestürzten Kind eine Arztpraxis aufzusuchen, z. B. bei
- Stürzen aus mehr als 1,5 m Höhe
- stark blutenden Wunden
- Flüssigkeits- oder Blutaustritt aus Nase oder Ohren
- Bewusstlosigkeit (auch kurze) nach dem Sturz
- Erbrechen, Schläfrigkeit, Trinkunlust nach dem Sturz
- Krampfanfällen oder Muskelzuckungen
- Schielen oder Sehstörungen
Kälte und Cremes bei blauen Flecken
Wenn durch eine Prellung, einen Stoß oder einen Schlag Gefäße verletzt werden, sammelt sich unter der Haut Blut an. Es kommt zu einem blauen Fleck, auch Hämatom genannt. Sie heilen – besonders bei Kindern – meist schnell ab. Der frische Fleck ist erst rot, dann wird er durch die Gerinnung blauviolett. Im Rahmen der Aufräumarbeiten im Gewebe bauen die Fresszellen den Blutfarbstoff ab. Je nach Abbauprodukt verändert der Fleck seine Farbe von braun-schwarz über dunkelgrün bis gelb-braun.
Blaue Flecken tun vor allem zu Beginn sehr weh. Kälte hilft dagegen am besten und sorgt dafür, dass Schwellungen nicht noch größer werden. Gekühlt werden sollte möglichst rasch und für mehrere Minuten. Achtung: Um den Kreislauf nicht zu stark zu belasten, darf dies bei Kleinkindern nur punktuell, also an der betroffenen Stelle, und feucht-kühl passieren.
Dazu eignet sich ein mit kühlem Wasser angefeuchteter Waschlappen oder eine im Kühlschrank (!) gelagerte Kalt-Warm-Kompresse. Für unterwegs sind Sofort-Kühl-Kompressen zum Knicken praktisch. Tiefgekühlte Coolpacks sind ungeeignet für Kleinkinder, ebenso Eissprays – sie können ihre besonders empfindliche und dünne Haut und die dicht darunter liegenden Nerven schädigen und zu schmerzhaften Erfrierungen führen.
Ist der Schmerz abgeklungen, können Gele mit Arnika-Extrakt die Abheilung unterstützen. Manche Eltern haben auch gute Erfahrungen mit homöopathischen Cremes gemacht. Bei Kindern ab acht Jahren darf man blaue Flecken auch mit Schmerzsalben mit Beinwell-Fluidextrakt behandeln.
Hinweis: Die klassischen Schmerzgele auf der Basis von Diclofenac oder Ibuprofen sind erst für Jugendliche ab 14 Jahren zugelassen und für jüngere Kinder nicht geeignet.
Blutende Wunden und Schürfwunden sicher versorgen
Bei stark blutenden Wunden muss die Blutung schnell gestoppt werden. Erst legt man eine sterile Kompresse auf, wenn nötig, muss ein Druckverband angelegt werden. Dazu kann man eine Verbandrolle verwenden. Diese packt man aus und legt sie auf die Kompresse, um sie dann mit einer zweiten Verbandrolle zu umwickeln und zu fixieren. So versorgt muss das Kind in eine Arztpraxis oder eine Notfallambulanz gebracht werden.
Oberflächliche, leichte Blutungen und Schürfwunden können selbst behandelt werden. In jedem Fall ist eine gute Wundreinigung wichtig. Dabei ist es wichtig, die Wunde gut mit Wasser oder steriler Kochsalzlösung zu spülen. Bei kleinen oberflächlichen Schürfwunden ist eine Desinfektion meist überflüssig. Schon das Spülen verringert die Infektionsgefahr. Zudem reinigt sich die Wunde selbst, indem sie Wundsekret bildet.
Anders sieht das bei tieferen Wunden aus. Sie können auch nach dem Spülen noch Schmutz und Keime enthalten und sollten desinfiziert werden. Gleiches gilt für Wunden, die mit Erde oder Tierkot in Kontakt geraten sind – sie sollte man ebenfalls desinfizieren.
Auch für Kinder geeignete Antiseptika sind die Wirkstoffe Octenidin, Povidon-Iod, Polihexanid und Chlorhexidin. Entsprechende Präparate und die dazugehörende Beratung gibt es in der Apotheke.
Tipp: Für das Säubern von leicht blutenden Wunden eignen sich bei Kindern besonders dunkle Tücher. Darauf fällt das rote Blut weniger auf, und das Kind bekommt weniger Angst.
Wundheilung fördern
Die nicht mehr blutende Wunde wird wie bei Erwachsenen nach dem Prinzip der feuchten Wundheilung behandelt. Dazu kann man entweder feuchtes Wundgel oder Hydrokolloidpflaster verwenden.
Feuchte Wundgele brennen nicht auf der Wunde, spenden Feuchtigkeit für die Heilung und haben einen angenehm kühlenden Effekt. Sie müssen mehrmals täglich aufgetragen werden. Zum Schutz vor Verunreinigung, Reibung durch die Kleidung oder Herumkratzen klebt man ein Pflaster darüber. Der Wechsel des Pflasters kann sehr schmerzhaft sein. Um das Lösen des Pflasters zu erleichtern, gibt es zwei Wege:
- Sterile Kochsalzlösung zwischen den Rand des Pflasters und die Haut tröpfeln.
- Auf die Klebefläche des Pflasters ölgetränkte Wattepads auflegen und einwirken lassen.
Hydrokolloidpflaster sind die Alternative zu Wundgel und Pflaster. Sie bestehen aus wasserdichtem Material und versorgen die Wunde mit Feuchtigkeit. Außerdem polstern sie diese ab und schützen vor Reibung und Druck. Um sie beim Spielen zu sichern, kann man darüber täglich eine selbstklebende Binde anlegen. Das schützt auch davor, dass Schmutz unter den Rändern eindringt. Hydrokolloidpflaster bleiben bis zu sieben Tage auf der Wunde – das mehrmals tägliche Pflasterwechsel entfällt also.
Narbengele mit Silikon können bei ausgedehnten Schürfwunden die Abheilung verbessern. Sie dürfen erst aufgetragen werden, wenn kein Schorf mehr vorhanden ist. Man trägt sie zweimal täglich vorsichtig auf. Bitte nicht einmassieren – sonst bildet sich der nötige Silikonfilm nicht. Spezielle Präparate gibt es in der Apotheke schon für Babys ab drei Monaten.
Hinweis: Bei Verletzungen sollte immer der im Auge behalten werden, ob die Tetanusimpfung aufgefrischt werden muss. Grundimmunisiert wird meist mit 2, 4 und 11 Monaten. Danach wird die Impfung mit 5 bis 6 Jahren, später alle zehn Jahre wiederholt. Ist der Impfstatus nicht bekannt, wird das Kind wie ungeimpft behandelt und erhält eine Tetanusimpfung.
Achtung Verbrennungsgefahr
Auch Verbrennungen gehören zu den häufigen Verletzungen im Kindesalter. Typisch sind Unfälle am Herd oder mit dem Wasserkocher. Im Sommer gibt es neben dem Grillen noch zwei weitere typische Verbrennungsmöglichkeiten:
- Im Gartenschlauch stehendes Wasser kann durch die Sonne extrem heiß werden und Verbrühungen verursachen.
- Metallteile an Klettergerüsten und Rutschen können sich so aufheizen, dass es zu Kontaktverbrennungen an Po, Händen und Füßen kommt.
Bei einer Verbrennung muss sofort gehandelt werden. Ist ein größerer Bereich als der Handteller (des Kindes) betroffen, muss sofort der Notruf gewählt werden. Bereits ab 8% verbrannter Haut besteht bei Kindern Lebensgefahr. Zusätzlich gilt für alle Verbrennungen:
- Bei verbrannten oder verbrühten Kindern sollte so schnell wie möglich die Kleidung entfernt werden. Das gilt allerdings nur, wenn diese nicht mit der Haut verklebt ist. Ist das der Fall, muss die Kleidung mitgekühlt werden. Denn je länger die heißen Textilien an der Haut bleiben, desto größer wird der Hautschaden.
- Brandwunde 10 bis 15 Minuten mit handwarmem Wasser kühlen. Ausnahme: Nicht gekühlt werden großflächige Verletzungen wie z. B. der Rumpf – es droht sonst die Gefahr, dass die Körperkerntemperatur nicht mehr gehalten werden kann. Auch Neugeborene und Säuglinge sollen nicht gekühlt werden.
- Nach dem Kühlen kleinere Brandwunden steril abdecken, bei größeren Wunden ein sauberes Tuch verwenden.
- Keinesfalls Hausmittel auftragen (Mehl, Salben, Puder)! Säuglinge und Kleinkinder sollen bei jeder Art von Verbrennung zur Ärzt*in. Das Gleiche gilt, wenn es zu Verbrennungen im Gesicht, an den Händen, Füßen oder Genitalien gekommen ist.
Bei älteren Kindern können leichte, sehr kleinflächige Brandwunden zuhause behandelt werden. Brandblasen darf man dabei nicht aufstechen. Einerseits, weil sie die Wunde vor Verunreinigungen schützt. Außerdem bildet sich unter der Brandblase ein feuchtes Milieu, das die Heilung fördert. Zudem schmerzen geöffnete Brandblasen besonders stark.
Auch geschlossene Brandwunden schmerzen. Dagegen helfen Hydrokolloidpflaster oder Blasenpflaster, die besonders dick sind. Speziell abkühlende Wundgele gibt es auch für Kinder.
Tipp: Haben Windelkinder einen Unfall mit heißen Flüssigkeiten, muss unbedingt die Windel ausgezogen und geprüft werden. Denn das heiße Wasser kann sich darin sammeln und zu Verbrühungen am Po oder an den Geschlechtsorganen führen.
Gut gerüstet für den Notfall
Wer Kinder hat, sollte auf kleine Verletzungen gut vorbereitet sein. Es ist ratsam, folgende Produkte in der Hausapotheke vorrätig zu haben: Ampullen mit steriler Kochsalzlösung
- Wunddesinfektionsmittel
- sterile Kompressen
- Wundgel
- klassische Kinderpflaster
- Mullbinden
- Pinzette
Für Eltern ist es ratsam, die genannten Produkte in eine kleine Tasche zu packen und unterwegs immer dabei zu haben. So ist man beim Spazierengehen, auf dem Spielplatz und bei anderen Outdoor-Aktivitäten gut gerüstet.
Tipp: Es gibt auch Fertigsets zu Kaufen. So haben z. B. Expert*innen von der Universitätsklinik Bonn ein Erste-Hilfe-Set für Kinder entwickelt, das zusätzlich einen Notfallratgeber enthält (Dr. Till Kindernotfallbox-Tasche®).
Quellen: Steinbrück C, DAZ 2023; 31: 34-36, www. Paulinchen.de, www.kinderaerzte-im-netz.de, www.kindernotfall-bonn.de

