Gesundheit heute
Antimykotika: Mittel gegen Pilze
Mit den Pilzmitteln, den Antimykotika, verhält es sich im klinischen Alltag ähnlich wie mit den Virostatika (wenn auch aus anderem Grund):
- Örtlich begrenzt auf Haut oder Schleimhäute aufgetragen, werden Antimykotika sehr gut vertragen, weil praktisch nichts von der Substanz ins Blut gelangt. Zu den lokal wirksamen Antimykotika zählen einerseits die (freiverkäuflichen) Cremes gegen Hautpilze (wie z. B. Canesten® oder Clotrimazol-Stada®), die Cremes gegen Scheidenpilze, die antimykotischen Nagellacke gegen Nagelpilz, andererseits die antimykotischen Lösungen zum Gurgeln und Schlucken bei Pilzinfektionen von Mundbereich, Speiseröhre oder Darm (z. B. Nystatin). Hier wird das Präparat nicht aus dem Darm aufgenommen, sondern wirkt streng lokal an der Schleimhaut von Mund und Magen-Darm-Trakt.
- Antimykotika, die geschluckt und ins Blut aufgenommen oder in die Vene gespritzt werden, sind oft nebenwirkungsreich. Erschwerend kommt hinzu, dass die Medikamente häufig über Wochen oder Monate gegeben werden müssen, damit die Pilze wirklich vernichtet werden. Beispiele für solche Antimykotika sind Amphotericin B (z. B. Ampho-Moronal®), Fluconazol (z. B. Diflucan®), Itraconazol (z. B. Sempera®), oder Variconazol (z. B. Vfend®).
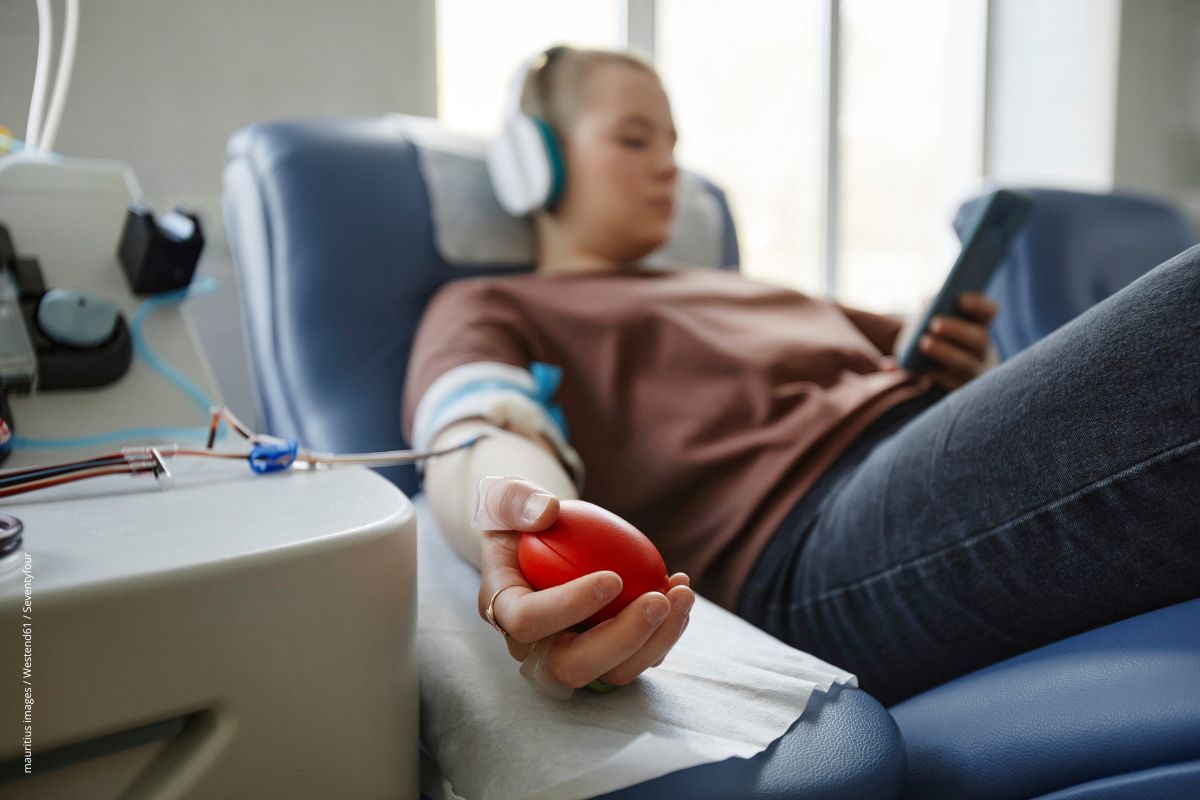
Regelmäßige Blutspenden regen das Knochenmark an und sollen vor Blutkrebs schützen.
Blutspenden als Schutz vor Blutkrebs?
Gesunde Reaktion
Wer Blut spendet, tut nicht nur etwas Gutes für die Allgemeinheit: Möglicherweise schützen regelmäßige Blutspenden auch vor Krebs.
Blutproduktion auf Hochtouren
Wenn der Körper Blut verliert, läuft die Produktion neuer Blutzellen im Knochenmark auf Hochtouren. Das geschieht auch bei regelmäßigen Blutspenden. Theoretisch könnte durch die starke Aktivierung der Stammzellen im Knochenmark die Mutation zu bösartigen Zellen gefördert werden – also die Gefahr für Blutkrebs (Leukämie) ansteigen. Dass womöglich das Gegenteil der Fall ist, konnte eine Gruppe von Forschenden jetzt zeigen.
Unterschiedliche Mutationen
Sie verglichen die Blutproben von 219 älteren Männern, die in ihrem Leben mehr als 100 Mal Blut gespendet hatten mit denen von 217 Männern und Frauen, die dies im gleichen Zeitraum nur bis zu 10 Mal getan hatten. Die genetische Vielfalt der Blutzellen war in beiden Gruppen gleich groß. Das bedeutet, dass die im Alters zunehmenden Veränderungen am Erbgut etwa gleich häufig waren. Unterschiede zeigten sich jedoch, wo diese Mutationen auftraten.
Bei den Vielspendern zeigten sich die Mutationen insbesondere an den Regionen des Erbguts, die bekanntermaßen keinen Blutkrebs begünstigen. Bei den anderen Studienteilnehmenden waren dagegen riskante, präleukämische Veränderungen häufiger.
Vorzeichen für Blutkrebs
Das unterstrich auch der Tierversuch: Es zeigte sich, dass die in Mäuse injizierten Stammzellen der Vielspender das Wachstum normaler gesunder roter Blutkörperchen förderten. Die Zellen der Wenigspender*innen, also die Zellen mit präleukämischen Veränderungen, lösten dagegen einen deutlichen Anstieg weißer Blutkörperchen aus. Das wird als mögliches Vorzeichen für Blutkrebs interpretiert.
Diesen Versuchen zufolge führt die Reaktion auf häufige Blutspenden nicht zu bösartigen Mutationen in den Stammzellen, sondern zu einer gesunden Blutproduktion. Regelmäßiges Blutspenden könnte dadurch vor Blutkrebs schützen, mutmaßen die Forscher*innen.
Quelle: Blood

