Gesundheit heute
Zahnspangen & Co.
Je nach Art und Schwere der Fehlstellung werden unterschiedliche kieferorthopädische Apparate eingesetzt. Viele Probleme lassen sich gleich auf mehreren Wegen oder mit einer kombinierten Methode lösen. Prinzipiell eignen sich bei den meisten Fehlstellungen sowohl herausnehmbare als auch festsitzende Zahnspangen. In schwereren Fällen werden eher feste Spangen eingesetzt. Manchmal können die Betroffenen allerdings auch wählen, welche Variante ihnen lieber ist. Beide haben ihre Vor- und Nachteile:
- Herausnehmbare Zahnspangen haben den Vorteil, dass man sie bei Schmerzen herausnehmen kann und sie eine gute Mundhygiene ermöglichen. Da viele Behandlungen in einem Alter stattfinden, in dem die Mundhygiene noch nicht optimal ist, schützen sie so vor Kariesschäden. Mit herausnehmbaren Zahnspangen können auch Kräfte auf Zähne und Kiefer ausgeübt werden, die bei einer ununterbrochenen Anwendung Schäden hinterließen oder zu schmerzhaft wären. Zudem sind sie auch bei den Patienten beliebt, da man sie bei wichtigen Anlässen oder zum Sport weglassen kann. Dass man sie herausnehmen kann, ist jedoch auch ein Nachteil, denn sie gehen leichter verloren oder werden beschädigt. Außerdem können der Kieferorthopäde und die Eltern die Tragedauer nicht kontrollieren. Mit herausnehmbaren Spangen sind zudem nicht alle Zahnbewegungen möglich und die Behandlung dauert insgesamt länger.
- Festsitzende Zahnspangen ermöglichen eine kürzere Behandlungsdauer. Mit ihnen lassen sich fast alle Zahnbewegungen durchführen, daher eignen sie sich auch zur Korrektur komplizierter Fehlstellungen. Bei festsitzenden Zahnspangen weiß der Kieferorthopäde zudem genau, wie lange sie getragen werden. Eine gute Mundhygiene ist auch mit festsitzenden Geräten möglich, allerdings ist sie aufwendiger. Die Patienten stört vor allem die dauerhafte Sichtbarkeit der festen Apparate. Feste Zahnspangen sind mittlerweile aber so verbreitet, dass es schon fast zur Pubertät gehört, eine zu tragen. Feste Spangen sind zwar etwas teurer als herausnehmbare, dafür dauert die Behandlung mit ihnen nicht so lange.
Im Anschluss an die feste Spange sorgt oft eine herausnehmbare Spange dafür, dass sich die Zähne nicht in die alte Position zurückbewegen. Manchmal fixiert der Kieferorthopäde die Zähne auch einfach mit einem Draht oder einer Schiene auf der Innenseite (Retainer) für den Zeitraum von 2–8 Jahren, um Rückbewegungen zu verhindern.
Welche Spange für wen?
Mundvorhofplatten. Mundvorhofplatten (Lippenformer) sehen ein wenig aus wie ein Schnuller und sind herausnehmbar. Sie dienen dazu, schädliche Lutschgewohnheiten (z. B. Daumenlutschen oder Dauergebrauch des Schnullers) zu beenden oder die Innenseite der Zähne vor der Zunge zu schützen. Der Kieferorthopäde setzt sie vor allem zur Vorbeugung oder zur Vorbereitung und Unterstützung der Behandlung ein.
Multibrackets. Multibrackets (Multiband-Apparatur) sind die typischen festen Zahnspangen, sie bestehen aus Halterungen, die der Kieferorthopäde direkt auf die Zähne klebt (das sind die Brackets), und Drähten, die sie verbinden. Nun kann er jeden einzelnen Zahn gezielt in verschiedene Richtungen bewegen und so auch komplizierte Korrekturen durchführen. Je dicker der Draht ist, umso mehr Kraft übt er aus. Um bestimmte Zugwirkungen zu erreichen, setzt der Kieferorthopäde zusätzlich Federn und Gummibänder ein.
Das beste Material für Brackets ist immer noch Stahl. Es gibt aber auch Brackets aus durchsichtigem Kunststoff und zahnfarbener Keramik, die kosmetisch vorteilhafter sind. Diese Alternativmaterialien bringen jedoch Nachteile mit sich. So neigen Kunststoffbrackets bei langem Gebrauch zu Verfärbungen; Keramikbrackets brechen schneller und können andere Zähne beschädigen, da sie härter als der natürliche Zahnschmelz sind. Aus diesem Grund werden Keramikbrackets fast ausschließlich im Oberkiefer eingesetzt, an den unteren Schneidezähnen könnten sie die Innenseite der oberen Schneidezähne ramponieren. Ein weiterer Nachteil ist, dass gesetzlich Versicherte die zusätzlichen Kosten selbst übernehmen müssen.
Brackets können auch von innen an die Zähne geklebt werden. Diese so genannten Lingualbrackets ergeben eine unsichtbare, feste Zahnspange. Sie werden vor allem aus kosmetischen Gründen bei Erwachsenen eingesetzt. Da Herstellung und Anwendung kompliziert sind, entstehen hohe Kosten. Medizinisch gesehen haben sie eher Nachteile: Sie stören beim Sprechen, erschweren die Zahnreinigung (da sie nicht ohne Spiegel zu sehen sind) und führen zu Zungenverletzungen.
Herausnehmbare Zahnspange. Herausnehmbare Zahnspangen bestehen entweder nur aus Draht oder aus einer Kunststoffplatte, an der Drahtbügel und Klammern befestigt sind. Sie werden im Lauf der Behandlung immer wieder nachgestellt, bis die erwünschte Zahnstellung erreicht ist.
Dehnplatten. Dehnplatten (Expander, aktive Platten) sind herausnehmbare Spangen für den Ober- bzw. Unterkiefer, die den Kiefer allmählich weiten. Viele aktive Platten verfügen über eine oder mehrere eingebaute Dehnschrauben, die der Kieferorthopäde Schritt für Schritt verstellt. Es gibt sehr viele verschiedene Bauformen, schließlich ist jede Zahnspange eine Einzelanfertigung für den jeweiligen Patienten. Oft kombiniert der Kieferorthopäde Dehnplatten und feste Zahnspangen, z. B. wenn er erst den Kiefer weitet und anschließend die Zähne verschiebt.
Teilweise werden herausnehmbare Dehnplatten bzw. Zahnspangen beweglich miteinander verbunden, um den Biss und das Verhältnis der Kiefer zueinander zu beeinflussen. Rückschubdoppelplatten schieben zur Behandlung eines Vorbisses den Unterkiefer zurück und fördern dabei durch die Gegenkraft auch die Entwicklung des Oberkiefers. Genau umgekehrt funktionieren Vorschubdoppelplatten, mit denen der Kieferorthopäde einen Rückbiss korrigiert.
Headgear. Bei den Patienten besonders unbeliebt, aber kieferorthopädisch sehr sinnvoll ist ein Headgear (Gesichtsbogen). Wenn die Zahnstellung im Oberkiefer beeinflusst werden soll, ohne den Unterkiefer mit einzubeziehen, gibt es kaum eine andere Behandlungsmöglichkeit. Ein Headgear ist ein herausnehmbarer Bügel, an dem eine Zahnspange befestigt wird. Er wird verwendet, wenn eine Abstützung außen am Kopf notwendig ist, z. B. wenn die Backenzähne im Oberkiefer nach hinten verlagert werden sollen. Im Mund wird ein Metallbogen an den Zähnen befestigt. Dieser Metallbogen führt aus dem Mund heraus, halb um den Kopf herum und wird in einen Federzug eingehängt, der hinter oder auf dem Kopf (z. B. mit einem Band im Nacken oder durch eine Kappe) gehalten wird. Ein Headgear sollte etwa 14–16 Stunden am Tag getragen werden, für die Schule, zum Essen und zum Sport kann der Patient ihn aber abnehmen.
Gesichtsmaske. Bei Patienten ähnlich unbeliebt wie ein Headgear ist eine Gesichtsmaske (Delaire-Gesichtsmaske). Kieferorthopäden verordnen sie daher nur selten und wenn es keine medizinisch sinnvolle Alternative gibt. Sie besteht aus einer Stirn- und einer Kinnstütze, die über einen Metallbügel oder Rahmen verbunden sind. An der Gesichtsmaske werden Gummibänder oder Federn befestigt, die den Oberkiefer nach vorne ziehen. Die Gesichtsmaske bringt bei einem unterentwickelten Oberkiefer oft schon in wenigen Monaten ein deutliches Wachstum, obwohl sie nur nachts getragen wird.
Aktivatoren und Bionatoren. Aktivatoren und Bionatoren sind herausnehmbare einteilige Geräte, mit denen beide Kiefer gleichzeitig behandelt werden. Beide kommen aus der ganzheitlichen Kieferorthopädie und funktionieren sehr ähnlich: Im Gegensatz zu Zahnspangen, die mit Drähten oder Federn aktiv auf die Zähne einwirken, nutzen sie die beim Kauen, Schlucken und Sprechen entstehenden Kräfte zu einer passiven Umformung des Bisses. Aktivatoren und Bionatoren werden während der Wachstumsphase als Plastikblock im Mund getragen. Durch gelegentliches Zurechtschleifen schafft der Kieferorthopäde Platz für Zahnbewegungen oder er lenkt Kau- und Schluckkräfte gezielt auf einzelne Zähne. Beide Geräte können durch Bügel ergänzt werden. Sie eignen sich für den Umbau der Kiefergelenke und für Bissverschiebungen. Bei einigen Problemen (z. B. einem ausgeprägten Vorbiss oder bei verdrehten Zähnen) scheitern sie jedoch.
Der Unterschied zwischen Aktivatoren und Bionatoren ist gering und besteht vor allem darin, dass Aktivatoren auf eine Steigerung der Muskeltätigkeit abzielen, während Bionatoren die vorhandenen Kräfte lenken. Die Behandlung wird oft durch Körperhaltungsübungen und andere Maßnahmen unterstützt.
Unsichtbare Zahnspangen. Relativ neu sind unsichtbare Zahnspangen (Invalisign®-Spangen, Kunststoffzahnschienen), dabei handelt es sich um Schienen aus transparentem Kunststoff, die nach einem Computermodell des Gebisses hergestellt werden. Nach jeweils 2–3 Wochen wird die Schiene durch eine neue ersetzt, die leicht veränderte Form bewegt die Zähne allmählich in die gewünschte Richtung. Dieses Verfahren eignet sich nur für leichte bis mittelschwere Fehlstellungen und kann nur bei bleibenden Zähnen eingesetzt werden. Invalisign®-Spangen sind eine reine Privatleistung. Für Patienten, die bereits mit beiden Beinen im Berufsleben stehen, kann sich diese Ausgabe für den kosmetischen Vorteil dieser Behandlungsmethode jedoch lohnen.
Behandlungskosten
Da praktisch bei jedem Menschen die Zahnstellung ein wenig vom Idealgebiss abweicht, werden die Kosten für eine Behandlung erst ab einem gewissen Schweregrad von den Kassen übernommen, dann aber komplett. In Österreich übernehmen die Kassen weniger Kosten – entsprechend seltener wird dort behandelt.
Die Kosten für eine kieferorthopädische Behandlung werden von der Krankenkasse beim ersten Kind zu 80 %, beim zweiten Kind zu 90 % sofort nach Vorlage der Arztrechnung übernommen. Den Differenzbetrag müssen die Eltern zunächst als Eigenanteil vorstrecken, bekommen ihn aber nach erfolgreichem Abschluss der Behandlung von der Kasse erstattet.
Eine kieferorthopädische Behandlung sollte nicht nur aus gesundheitlichen, sondern auch aus finanziellen Gründen während der Kindheit oder im Jugendalter beginnen. Ab 18 müssen die Patienten nämlich sämtliche Kosten selbst tragen, es sei denn, es liegen wirklich schwere, von einem Gutachter bestätigte Fehlstellungen vor. Grundsätzlich ist die Behandlung von Zahnverschiebungen in jedem Alter möglich, bei Erwachsenen dauert sie allerdings länger. Das Kieferwachstum lässt sich bei Erwachsenen kaum noch ohne begleitende Operationen beeinflussen.
Die Krankenkassen übernehmen nur die Kosten für eine ausreichende, zweckmäßige und wirtschaftliche Behandlung. Zusätzliche Leistungen wie z. B. Keramikbrackets oder Lingualbrackets müssen von den Patienten selbst getragen werden. Sie werden nach der Gebührenordnung für Zahnärzte berechnet.
Weiterführende Informationen
- www.zahnspangen.org – Informationsseite des Berufsverbands der Deutschen Kieferorthopäden e. V. (BDK, Berlin): Die Informationen sind für Kinder, Eltern und erwachsene Patienten zielgruppengerecht aufbereitet.
- Stiftung Warentest (Hrsg.): Zähne – Vorsorge, Behandlung, Kosten. Verein für Konsumenteninformation, 2005. Ratgeber rund um Zähne und Zahnbehandlungen. Sehr empfehlenswert.
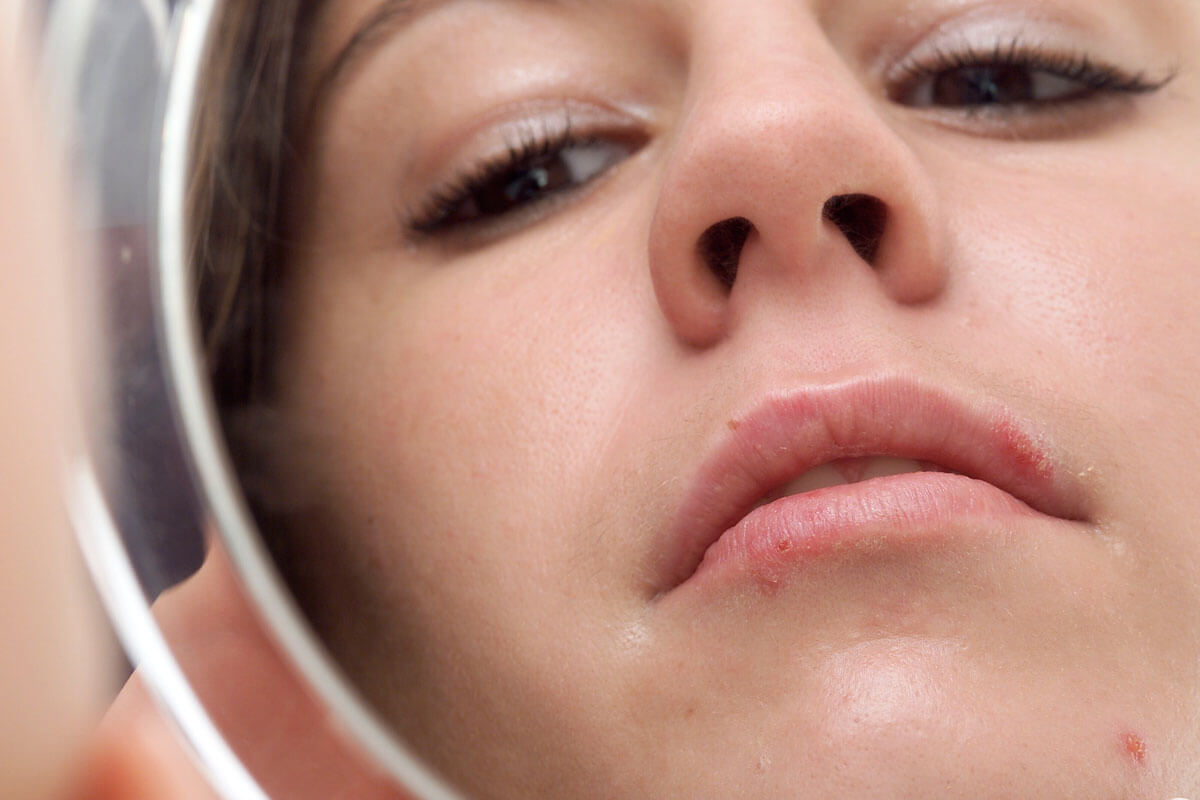
Lippenherpes lässt sich bezwingen
Mit Creme, Patch oder Hitze
Lippenherpes juckt, schmerzt und ist mit seinen gelblichen Krusten alles andere als eine Zierde. Häufig taucht er gerade dann auf, wenn man ihn am allerwenigstens gebrauchen kann. Zum Glück gibt es gegen die üblen Fieberbläschen inzwischen viele Gegenmittel. Wer sie frühzeitig einsetzt, hat gute Chance, den Herpes im Zaum zu halten.
Lebenslange Untermieter
Herpes-simplex-Viren (HSV) sind weit verbreitet. Am häufigsten kommt der Typ HSV-1 vor: Neun von zehn Erwachsenen tragen ihn in sich. Die meisten stecken sich damit schon in der frühen Kindheit an. Das Virus gelangt dabei über Körperflüssigkeiten wie Speichel oder Nasensekrete zunächst auf die Schleimhaut oder wird eingeatmet. Von dort erreicht es dann die Blutbahn. Nach dieser ersten, oft unbemerkten Infektion ziehen sich die Viren in bestimmte Nervenzellen (Ganglienzellen) zurück und bleiben lebenslang im Körper. Werden die „schlafenden“ Viren allerdings durch Stress oder andere Faktoren reaktiviert, wandern sie die Nervenbahnen entlang und lösen Geschwüre und Bläschen an der Haut aus.
Besonders häufig sitzen die Herpesviren in den Ganglienzellen des Nervus trigeminus. Dieser innerviert die Gesichtshaut, die Lippen und die Mundschleimhaut. Werden die Viren reaktiviert, kommt es in diesen Gebieten zu Symptomen. Am allerhäufigsten betroffen sind dabei die Lippen und der Bereich um den Mund herum. Im Volksmund nennt man die dann auftretenden kleinen schmerzhaften Geschwüre Fieberbläschen. Fachleute sprechen von einem Herpes labialis, wenn er an den Lippen oder im Mund sitzt, vom Herpes nasalis, wenn er die Nase befällt.
Fieberbläschen kündigen sich oft durch Brennen, Kribbeln oder Jucken an. Innerhalb weniger Stunden blüht der Herpes auf: Es entwickelt sich ein münzgroßer, geröteter Herd mit kleinen Blasen. Diese sind prall gefüllt mit HSV. Nach wenigen Tagen platzen sie und trocknen schließlich aus. Dabei bilden sich höchst schmerzhafte Krusten. Nach acht bis zehn Tagen ist die Wunde abgeheilt, und die Haut sieht wieder so aus wie vorher. Dummerweise bleibt es meist nicht bei der einen Attacke. Bei vielen Menschen, die das HSV in sich tragen, kommt das Fieberbläschen immer wieder. Oft an der gleichen Stelle, manchmal auch in anderen Bereichen des Mundes oder an der Nase.
In manchen Fällen bleibt es bei der Reaktivierung nicht beim harmlosen Fieberbläschen. Vor allem bei immungeschwächten Patient*innen und Neugeborenen drohen Komplikationen. Das Virus kann sich im gesamten Körper ausbreiten und das zentrale Nervensystem, die Lunge und die Leber infizieren. Atemnot, Fieber und Krampfanfälle sind nur einige der lebensbedrohlichen Folgen.
Hinweis: Manchmal kommt es durch die Reaktivierung von HSV-1 zu einer Augeninfektion. Dabei sind v.a. die Hornhaut und die Bindehaut betroffen. Bemerkbar macht sich der Augenherpes durch Rötung, Schmerzen, Juckreiz und Fremdkörpergefühl im Auge.
Was HSV aus seiner Zelle lockt
Fast alle Menschen sind mit HSV-1 infiziert. Doch nicht alle leiden unter Fieberbläschen. Das liegt daran, dass das Virus reaktiviert werden muss, bevor es aus den Nervenzellen auswandert und an der Haut zu Beschwerden führt. Provokationsfaktoren oder Trigger gibt es zahlreiche:
- UV-Strahlung der Sonne (eine andere Bezeichnung für den Herpes labialis ist auch der „Gletscherbrand“ durch starke UV-Strahlen im Gebirge)
- Fieber und Infektionskrankheiten
- Hormonumstellungen (z.B. bei der Menstruation)
- psychische Faktoren wie Stress, Ekel oder Traumata
Hinweis: Wer sehr häufig oder jeweils sehr lange unter Fieberbläschen leidet, sollte dies ärztlich abklären lassen. Dahinter kann eine Immunschwäche stecken.
Beschwerden mit Cremes und Gelen lindern
Das traditionelle Fieberbläschen ist nicht gefährlich, aber überaus lästig. Zum Glück gibt es inzwischen verschiedene Behandlungsmöglichkeiten. Besonders häufig werden spezielle Cremes eingesetzt.
Antivirale Cremes. Diese Cremes enthalten ein Virostatikum, das die Vermehrung der Viren stoppt. Trägt man sie schon beim ersten Kribbeln auf, bilden sich manchmal erst gar keine Bläschen aus. Ansonsten kann der Wirkstoff helfen, dass das Bläschen schneller abheilt und weniger schmerzt. Die Cremes sollten so früh wie möglich und dann alle drei bis vier Stunden eingesetzt werden. Für das Virostatikum Aciclovir gibt es keine Alterseinschränkung. Penciclovir darf erst ab einem Alter von zwölf Jahren angewendet werden. Aciclovir steht auch in Kombination mit antientzündlichem Hydrokortison zur Verfügung. Die Kombination soll die Symptome schneller lindern und die Wundheilung beschleunigen.
Zink. Zink soll auf Herpesviren ebenfalls einen hemmenden Effekt ausüben. Es wird für die virale Bläschenphase und die Zeit der Heilung empfohlen. Speziell für den Lippenherpes hergestellte Gele mit Zinksulfat-Heptahydrat sind in der Apotheke erhältlich.
Pflanzliche Salben. Melissenöl, Teebaumöl und Pfefferminzöl sind im Labor antiherpetisch wirksam, andere Pflanzeninhaltsstoffe haben desinfizierende Eigenschaften. Für den Lippenherpes gibt es spezielle Mixturen, z. B. Rephaderm mit Rosmarin-, Myrrhen- und Wermutkrautextrakten. Der Mikroalgenaktivstoff Spirulina-platensis-Extrakt (z.B. in Spiralin oder Ilon Lippencreme) soll das Eindringen und Anhaften von HSV in die Hautzellen verhindern. Dadurch kann er im Akutfall verhindern, dass das Bläschen weiter aufblüht. Auch vorbeugend soll Spirulina herpesanfällige Lippen schützen können. Außerdem reduziert der Algenwirkstoff die Krustenbildung und fördert die Abheilung.
Hinweis: Bei den Virostatika kommt es auch auf die Salbengrundlage an. So dringt Studien zufolge Aciclovir besonders gut in die Schleimhaut ein, wenn es mit einem Anteil von 40% Propylenglykol zubereitet ist.
Pflaster und Lippenstift
Statt Cremes lässt sich der Lippenherpes auch mit speziellen Pflastern oder Patches behandeln. Sie fördern durch Hydrokolloide die Wundheilung und reduzieren die Krustenbildung. Dabei sind sie auch ohne Wirkstoff etwa ebenso effektiv wie virostatische Cremes. Die Pflaster haben durchaus Vorteile: Sie schützen vor Infektionen und Weiterverbreitung der Viren. Außerdem lassen sie sich gut überschminken, d.h. das Fieberbläschen fällt weniger stark auf. Die Patches sollen 24 h auf der Läsion verbleiben. Beim Austausch lösen sich die Krusten mit ab – was allerdings recht schmerzhaft sein kann.
Ein weiteres Therapieprinzip ist Hitze. HSV sind wärmeempfindlich und lassen sich deshalb mit speziellen elektrischen Lippenstiften bekämpfen. Ab dem ersten Kribbeln soll man das Gerät stündlich für drei Sekunden auf die betroffene Stelle aufsetzen. Kribbelt es weiter, kann man die Behandlung nach zwei Minuten insgesamt fünf Mal pro Stunde wiederholen. Offene Bläschen oder verletzte Haut dürfen damit allerdings nicht behandelt werden. Außerdem muss die Haut frei von Cremes und trocken sein. Um eine Virenübertragung zu vermeiden, sollte der elektrische Stift nur von einer Person verwendet werden.
Tipp: Für ihre Vermehrung brauchen Herpesviren die Aminosäure L-Arginin. Nimmt man deren Gegenspieler L-Lysin ein, kann das die Abheilung unterstützen. L-Lysin ist in verschiedenen Nahrungsergänzungsmitteln (Kapseln oder Kautabletten) enthalten.
Allgemeine Maßnahmen verhindern die Ansteckung
Egal wie man seinen Lippenherpes behandelt: Auf jeden Fall sollte man dafür sorgen, dass man andere nicht infiziert. Denn die Flüssigkeit in den Bläschen ist prall gefüllt mit Viren. Hygiene ist bei einem akuten Lippenherpes deshalb oberstes Gebot. Das bedeutet:
- Hände regelmäßig waschen und desinfizieren.
- Bläschen nicht berühren oder öffnen. Cremes und Gele am besten mit einem Wattestäbchen auftragen.
- Körperkontakt mit Kindern und Schwangeren meiden.
- Läsionen mit einem Herpespatch oder Pflaster abdecken.
- Als Kontaktlinsenträger mit aktivem Lippenherpes lieber eine Brille tragen, um die Viren nicht in die Augen zu verschleppen.
- Nach dem Abheilen Zahnbürsten austauschen.
In manchen Fällen kann man dem wiederkehrenden Lippenherpes vorbeugen. Dazu muss man allerdings die Faktoren kennen, die das Aufblühen triggern. Ist Sonne der Auslöser, hilft Sonnenschutz – vor allem ein Lippenstift mit hohem Lichtschutzfaktor. Auch Kälte und trockene Luft kann HSV aufwecken. Deshalb sollte man im Winter die Lippen gut pflegen und draußen mit einem Schal oder Rollkragen vor eisigen Temperaturen schützen. Bei stressbedingtem Herpes können Entspannungstherapien zu einer besseren Stresskontrolle führen. Infektionen vermeidet man, indem man die empfohlenen Impfungen wahrnimmt und vor allem in der Erkältungszeit die Gebote der Hygiene beachtet.
Tipp: Wenn der Lippenherpes regelmäßig aufblüht, sollte man darüber Buch führen. Dadurch lassen sich die triggernden Faktoren leichter herausfinden.
Virostatika innerlich
In manchen Fällen müssen virostatische Medikamente auch innerlich eingesetzt werden. Dass ist z.B. der Fall, wenn schwere Verläufe drohen – wie bei Patient*innen mit Immunerkrankungen oder bei Neugeborenen. Meist verabreichen die Ärzt*innen den Wirkstoff dann über die Vene. Vor Zahnoperationen oder Schönheitsoperationen im Gesicht empfehlen Ärzt*innen oft die Einnahme von Aciclovir-Tabletten, um das Aufblühen von Läsionen zu verhindern. Bei immungeschwächten Menschen, die häufig Rezidive erleiden, wird zur Vorbeugung manchmal auch zu einer Langzeittherapie mit Valaciclovir oder Aciclovir in Tablettenform geraten.
Quelle: DAZ 2023, 26: 30

