Gesundheit heute
Knötchenflechte
Knötchenflechte (Lichen ruber planus): Chronisch-entzündliche, schubartig verlaufende, nicht ansteckende Erkrankung der Haut und Schleimhäute. Typisch sind Knötchen mit einer weißlichen Netzzeichnung an der Oberfläche, die einen unterschiedlich stark ausgeprägten Juckreiz hervorrufen. Die Ursache ist unklar; Stress, Medikamente und Impfungen können die Hautveränderungen auslösen. Die Knötchenflechte tritt überwiegend im mittleren Lebensalter auf und geht nach 6 Monaten bis 2 Jahren meist von allein zurück. Nur bei starken Beschwerden wird mit Kortison und physikalischen Therapiemaßnahmen behandelt.
Symptome und Leitbeschwerden
- Einzelne oder gruppierte flache, rötlich-blaue Papeln, die an der Oberfläche ein milchig-weißes Netz aufweisen (Wickham-Zeichen), vor allem an Handgelenken, Unterarmen beugeseitig, seitlichem Hals, Knöcheln sowie Penis
- Weißliche Netzzeichnungen an Wangen- und Zungenschleimhaut
- Meist starker Juckreiz.
Wann zum Arzt
In den nächsten Tagen oder Wochen, wenn
- juckende Papeln und Knötchen auftreten.
Die Erkrankung
Krankheitsentstehung
Betroffen sind von der Knötchenflechte vor allem Erwachsene im Alter von 30–60 Jahren, bei Kindern oder älteren Menschen kommt die Erkrankung nur sehr selten vor. Die Ursachen der Knötchenflechte sind noch nicht völlig aufgeklärt. Diskutiert wird eine autoimmune Reaktion, die zur Zerstörung bestimmter Hautzellen, der Keratinozyten, führt. Vermutliche Auslöser sind Arzneimittel (z. B. Betablocker, Hydrochlorothiazid oder D-Penicillamin), Impfungen, Chemikalien, Viruserkrankungen und Stressfaktoren.
Daneben ist die Knötchenflechte häufig mit anderen Erkrankungen, wie z. B. Diabetes, Fettstoffwechselstörungen, Hepatitis oder chronisch-entzündlichen Darmerkrankungen assoziiert. Warum dies so ist und welche krankheitsbedingten Zusammenhänge bestehen ist noch unbekannt.
Klinik und Verlauf
Die Knötchenflechte beginnt in der Regel schleichend mit wenigen Papeln, die im Verlauf immer zahlreicher werden und sich beginnend an Handgelenken, Beugeseiten der Unterarme, Hals, Knöcheln oder Penis in die Umgebung ausbreiten. Die Papeln stehen einzeln oder in Gruppen, manchmal fließen sie auch zu größeren Flächen (sogenannten Plaques) zusammen. Nach einigen Monaten werden die Papeln oft flacher und dunkler. In seltenen Fällen bilden sich auch kleine Blasen. Die dunklen Verfärbungen bleiben oft Monate nach dem eigentlichen Abheilen der Papeln bestehen und stören die Betroffenen oft sehr.
Der Juckreiz ist zum Teil erheblich, das Bedürfnis der Patienten, sich zu kratzen ist stark, aber schädlich: Denn typisch für die Knötchenflechte ist, dass Kratzen das Krankheitsbild verstärkt oder sogar an vorher nicht betroffenen Stellen auslöst (Köbner-Phänomen). Ebenso wie das Kratzen provozieren auch andere mechanische Irritationen die Hauterscheinung.
Bei bis zu 70 % der Patienten ist die Schleimhaut mitbetroffen, es zeigen sich weißliche Netzzeichnungen an den seitlichen Wangen, der Zunge oder an der Genital- oder Analschleimhaut. In 10 % der Fälle trifft es auch die Nägel, von Längsriffelung bis zur kompletten Nagelzerstörung kommen die verschiedensten Befallmuster vor.
Komplikationen
Komplikationen sind insgesamt sehr selten. Beim (seltenen) Befall der Kopfhaut kann es zu einem Haarausfall kommen, sind Nägel betroffen, droht deren Zerstörung.
Bei starker Ausprägung und langjährigem Befall kann sich aus den Läsionen ein bösartiger Hauttumor entwickeln.
Sonderformen
Neben der klassischen Knötchenflechte (Lichen ruber planus) gibt es noch viele andere Formen des Lichen planus, die entweder zusätzliche kleine Warzen ausbilden, vor allem die behaarte Kopfhaut befallen oder zu Geschwüren an den Fußsohlen, in der Mundhöhle oder am Anus führen. Ihnen allen ist gemeinsam, dass sie sehr selten sind, aber zu ausgeprägten Beschwerden wie unstillbarem Juckreiz, starken Schmerzen oder starkem Haarausfall führen und von den Hautärzten entsprechend individuell behandelt werden müssen.
Diagnosesicherung
Die Knötchenflechte ist bei typischem Aussehen, typischer Verbreitung und starkem Juckreiz für den Hautarzt eine Blickdiagnose. Im Zweifel entnimmt er eine Hauptbiopsie und untersucht das Präparat feingeweblich unter dem Mikroskop.
Um einen eventuellen Auslöser herauszufinden befragt der Hautarzt den Patienten ausführlich nach allen eingenommenen Arzneimitteln sowie nach vorangegangenen Impfungen.
Nötig ist aber eine Blutentnahme durch den Hausarzt oder Internisten um auszuschließen, dass der Patient an einer (noch unerkannten) Leber- oder Stoffwechselkrankheit wie Diabestes mellitus leidet.
Differenzialdiagnosen. Manchmal ist die Abgrenzung einer Knötchenflechte zu speziellen Formen der Psoriasis (Psoriasis punctuata), zu den Hautveränderungen einer Syphilis oder einem Pilzbefall der Mundschleimhaut (Candidose) schwierig.
Behandlung
Zur Behandlung der Knötchenflechte gibt es neben den wichtigen Basismaßnahmen (siehe unten, Ihr Apotheker empfiehlt) und dem Ab- oder Umsetzen eines eventuell auslösenden Medikaments verschiedene Therapiemaßnahmen. Die Erfolge sind leider oft unbefriedigend. Dazu zählen
- bei starkem Juckreiz orale Antihistaminika, evtl. auch milde, beruhigende Neuroleptika wie Promethazin (z. B. Atosil®)
- bei leichten Verläufen und kleinflächigem Befall Kortisonsalbe (z. B. Mometasonfuroat), evtl. auch Umspritzung der Herde mit verdünnter Kortisonlösung
- bei ausgedehnten Hautbefunden zusätzlich zur Kortisonsalbe Vitamin-D3-Analoga (Calcipotriol) oder Calcineurininhibitoren (z. B. Tacrolimus) als Salbe, Licht- (Bade-PUVA-Therapie), Kälte- oder Lasertherapie
- wenn die lokale Therapie nicht ausreicht, zusätzlich orales Kortison (z. B. Prednisolon), Acitretin, Isotretinoin oder Chloroquin
- bei schwersten Verläufen Azathioprin oder Ciclosporin.
Hinweis: Isotretinoin verursacht beim ungeborenen Kind schwere Missbildungen. Frauen im gebärfähigen Alter müssen im Zeitraum von einem Monat vor bis einen Monat nach Beendigung einer Isotretinoin-Behandlung eine Schwangerschaft verhüten.
Prognose
Die klassische Knötchenflechte bildet sich in den meisten Fällen im Verlauf von bis zu 2 Jahren wieder zurück. Manchmal entwickeln sich auch chronische Verläufe, die über Jahrzehnte anhalten.
Haben Medikamente die Knötchenflechte ausgelöst, ist etwa 3 Monate nach deren Absetzen mit einer Rückbildung der Papeln zu rechnen.
In sehr seltenen Fällen, besonders wenn die Schleimhaut betroffen ist, können die Hautveränderungen bösartig entarten.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
- Pflegen Sie nach dem Baden oder Duschen Ihre Haut reichlich, z. B. mit Excipial®Hydrolotio oder Physiogel®A.I.Lotion.
- Tragen Sie keine enge Kleidung, um die Haut nicht zusätzlich zu reizen.
- Wenn Kaffee, Alkohol Rauchen, scharfe Speisen oder Gewürze Ihre Erkrankung verschlechtern, meiden Sie diese Stimuli.
- Achten Sie bei Läsionen im Mund darauf, dass Ihre Zahnprothese gut sitzt und die Schleimhaut nicht reizt.
- Vermeiden Sie bei Befall der Nägel Tätigkeiten, die diese reizen können wie Schreibmaschineschreiben. Halten Sie Ihre Nägel kurz und schützen Sie sie mit klarem Nagellack und rückfettenden Handcremes.
Komplementärmedizin
Manchen Patienten helfen Cremes mit juckreizstillenden, kühlenden Pflanzeninhaltsstoffen wie Kampfer, Minzöl oder Menthol. Wichtig ist jedoch, dass diese Cremes nur auf intakter, also nicht-entzündeter Haut angewendet werden dürfen. Lassen Sie sich von Ihrem Hautarzt beraten, welche Creme für Sie die richtige ist, Menthol-Creme kann der Apotheker z. B. nach speziellen Rezepturen leicht herstellen.
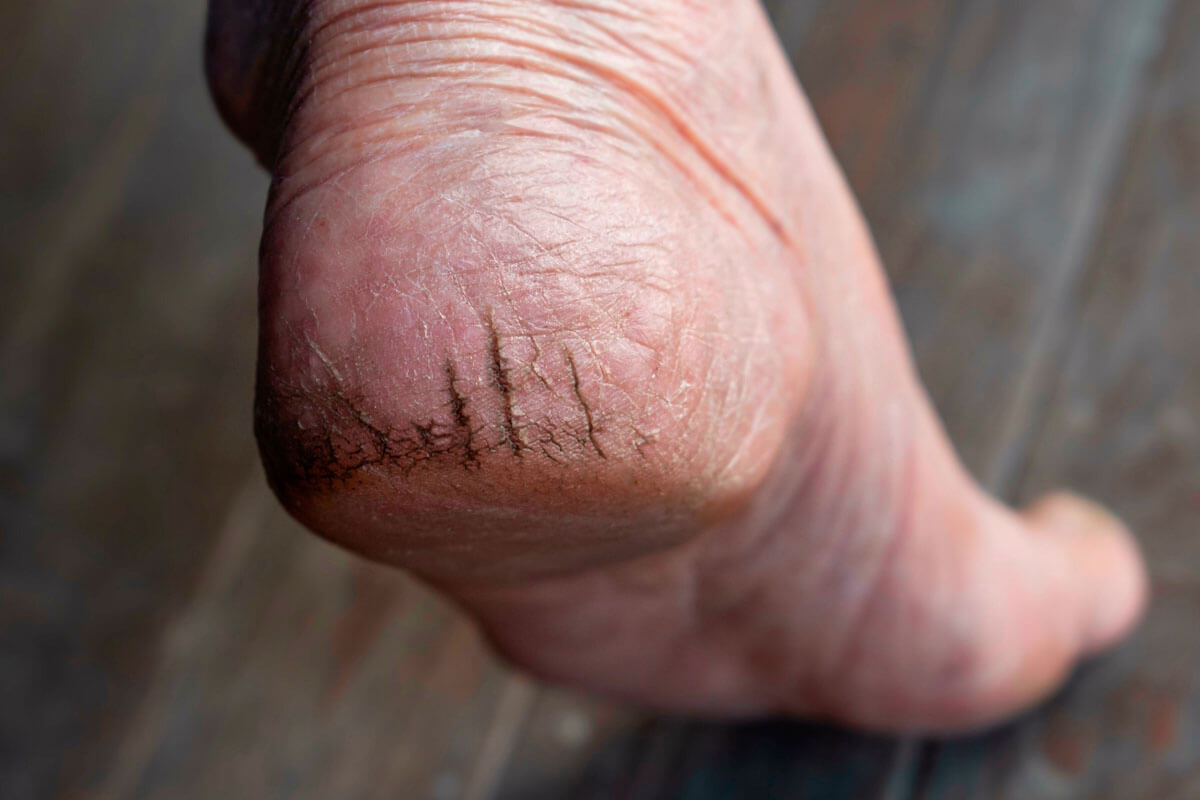
Solche Risse lassen sich auch gut mit Hautkleber aus der Apotheke versorgen.
Rhagaden einfach zukleben
Schrunden an den Fersen?
Kälte und Trockenheit führen bei manchen Menschen dazu, dass die Haut an Fingern, Zehen oder Ferse reißt. Dagegen kann man sich mit Pflastern helfen. Oder man klebt die Risse mit einem Sekundenkleber aus der Apotheke einfach wieder zu.
Starke Schmerzen und Probleme beim Gehen
Sie sind winzig, können aber gewaltig schmerzen: Die Rede ist von Rhagaden. Diese kleinen Risse bilden sich vor allem an trockener, gespannter Haut. Häufig kommen sie an der Ferse und an den Finger- oder Zehenkuppen vor. Betreffen sie nur die oberste Hautschicht, stellen sie allenfalls ein kosmetisches Problem dar. Gehen sie tiefer, können sie bei Berührung stark schmerzen. Im Bereich der Ferse führen sie in ausgeprägten Fällen sogar dazu, dass die Betroffenen kaum gehen können.
Mit Pflaster bedecken
Um das zu verhindern und das Abheilen zu fördern, kann man über die Rhagade ein Pflaster kleben. Dafür gibt es spezielle Rhagadenpflaster. Größere Risse schützt man besser mit einem okklusiven (luftdicht abschließenden) Pflasterverband, der ebenfalls in der Apotheke erhältlich ist. Sitzen die Rhagaden an der Ferse, sollte man diese zusätzlich gut polstern. Je weniger Druck und Reibung auf die gerissenen Bereiche einwirken, desto besser heilen diese wieder zu.
Hautkleber als Alternative
Eine Alternative zum Pflaster ist es, die Risse zu kleben, sagt der Hautarzt Prof. Dr. Dietrich Abeck. Durch das Kleben kann man die Rhagade oberflächlich schließen, was den Schmerz sofort zum Verschwinden bringt. Verwendet werden dazu Cyanacrylate aus der Apotheke. Die Prozedur ist nicht ganz einfach: Der Kleber muss exakt aufgetragen und dann der Riss für 30 Sekunden zusammengedrückt werden. Am besten klappt das zu Zweit.
Damit es gar nicht erst zu den unangenehmen Hautrissen kommt, empfiehlt der Hautarzt, Finger und Fersen gut vor Kälte zu schützen. Dabei sind Fäustlinge wärmespendender als Fingerhandschuhe. Eine gute Hautpflege trägt dazu bei, dass auch kritische Bereiche weich und elastisch bleiben. Als Feuchtigkeitsspender dienen Wasser-in-Öl-Emulsionen.
Quelle: Ärztezeitung

