Gesundheit heute
Rosazea
Rosazea (Couperose, Kupferfinne): Häufige, schubartig verlaufende, chronische Hauterkrankung der zweiten Lebenshälfte, die bevorzugt das Gesicht (zentrofazial = Stirn, Nase, Philtrum, Kinn) befällt, seltener gleichzeitig die enthaarte Kopfhaut (Glatze), Brust und Rücken. Es handelt sich um eine destruktive Entzündung der Haut und der Blutgefäße der Haut, die durch verschiedene Trigger ausgelöst wird.
Zur Behandlung der Rosazea stehen verschiedene Wirkstoffe zum Auftragen auf die Haut oder zum Einnehmen zur Verfügung. Dauerhafte Rötungen lassen sich außerdem mit dem Laser abmildern.
Symptome und Leitbeschwerden
Charakteristisch sind
- flüchtige, immer wiederkehrende Rötung des Gesichts im Frühstadium
- flächenhafte Rötung, die tagelang anhalten kann
- sichtbare oberflächlich erweiterte Äderchen
- Knötchen
- Pusteln.
Eiterpusteln wie bei der Akne finden sich nicht (weshalb auch der frühere Name Acne rosacea nicht mehr verwendet wird).
Wann zum Arzt
In den nächsten Tagen oder Wochen, wenn
- sich die oben genannten ersten Anzeichen der Rosazea bemerkbar machen.
Die Erkrankung
Die Rosazea entwickelt sich meist in mehreren Stadien. Zunächst kommt es zu kurzen, flüchtigen, anfallsartigen Gesichtsrötungen (Stadium 0), die später im Stadium I über Tage anhalten und von erweiterten Gefäßen begleitet werden. Im Stadium II treten zusätzlich entzündliche und schuppende Papeln und Pusteln auf, die noch narbenlos abheilen können.
Im Verlauf der Erkrankung kommt es zu immer weiteren Schüben und schließlich zu großen, entzündlichen Knoten (Stadium III, Endstadium). Jetzt droht – überwiegend bei Männern – die Entstehung eines Rhinophyms (wegen des Aussehens auch Knollennase oder Säufernase genannt). Ursächlich für die Knoten (Phymen) an der Nase ist eine Vermehrung von Bindegewebe und eine Vergrößerung der Talgdrüsen. Seltener entwickeln sich Knoten an Kinn, Stirn und Ohr.
Bei manchen Erkrankten entwickelt sich das Stadium III mit großen, entzündlichen Knoten und Rhinophym auch ohne das Durchlaufen der vorherigen Stadien.
Komplikationen
Komplikation ist bei 30–50 % der Patienten die Ausbreitung auf die Augen mit Rötung, Juckreiz und Trockenheit der Augen sowie gerötetem Lidrand. Die Augenbeteiligung wird nicht selten als Bindehautentzündung fehldiagnostiziert.
Aus ungeklärter Ursache besteht bei Frauen mit Rosazea ein erhöhtes Risiko für Schilddrüsenkrebs, Lungenkrebs und weißen Hautkrebs.
Ursachen und Risikofaktoren
Die Ursache ist unbekannt, diskutiert werden Störungen im Immunsystem und bei der Regulation des Gefäßsystems. Auch die Haarbalgmilbe (Demodex folliculorum), die sich bei Rosazea-Patienten in besonders hoher Dichte nachweisen lässt, soll bei der Entstehung einer Rosazea beteiligt sein. Weil sich bei betroffenen Patienten Alkoholmissbrauch und langjährige Kälte-, Hitze- und Sonnenlichtexposition häufig finden gelten diese Faktoren als (Mit)Auslöser.
Eine Rosazea tritt ferner als Nebenwirkung länger dauernder Kortisonbehandlungen auf (ebenso wie Hautverdünnung und Eiterpusteln der Gesichtshaut). Dann spricht der Arzt von Steroid-induzierter Rosazea (Steroid-induzierte Dermatose). Auch bestimmte Krebsmedikamente wie Cetuximab oder Imatinib lösen bei bis zu 40 % der damit behandelten Patienten rosazea-artige Hautveränderungen aus.
Diagnosesicherung
Wie viele Hauterkrankungen ist auch die Rosazea eine Blickdiagnose für den Haut- und Hausarzt, vor allem in den späteren Stadien. In manchen Fällen entnimmt er aber auch eine Hautprobe, um diese unter dem Mikroskop zu untersuchen. Dadurch kann der Hautarzt andere Diagnosen ausschließen und den Schweregrad der Erkrankung besser bestimmen.
Weil auch die Augen mitbeteiligt sein können, sollte bei Rosazea-Patienten immer eine gründliche Untersuchung der Augen erfolgen.
Differenzialdiagnosen. Je nach Stadium gibt es verschiedene Hauterkrankungen, die ein ähnliches Bild zeigen. Im Falle der Gesichtsrötung ist dies zum Beispiel die Gesichtsrose (Erysipel) oder der Lupus erythematodes. Papeln oder Pusteln finden sich auch bei der perioralen Dermatitis, bei Akne und bei der seltenen Erkrankung Demodikose, die ebenfalls durch Haarbalgmilben verursacht wird. Große Knoten an Nase oder Ohren verursacht zudem die großknotige Sarkoidose, manchmal versteckt sich dahinter aber auch ein bösartiger Tumor.
Behandlung
Je nach Schweregrad wird eine Rosazea mit Wirkstoffen zum Auftragen auf die Haut oder zum Einnehmen behandelt. Dabei kommen vor allem Antibiotika, Wirkstoffe gegen Parasiten und Aknemittel zum Einsatz. In manchen Fällen kombinieren die Hautärzte auch Präparate oder verordnen andere Wirkstoffe Off-Label.
Externa zum Auftragen auf die Haut (Auswahl)
- Vor allem gegen Rötungen wirkt Brimonidin, z. B. in Mirvaso® Gel.
- Seit Jahren erfolgreich im Einsatz bei papulöser und pustulöser Rosazea ist Metronidazol als Gel, Lotion oder Creme, z. B. in Metrogel®.
- Gegen Rötungen und Papeln/Pusteln helfen auch Cremes mit Azelainsäure (z. B. Skinoren®).
- Als neuer Wirkstoff ist das Milbenmittel Ivermectin (Soolantra®) seit 2015 zur Behandlung der Rosezea zugelassen. In Studien zeigte sich die Creme gut verträglich und in seiner Wirkung den Antibiotika überlegen.
Eine Reihe anderer Wirkstoffe und Verfahren werden von einigen Hautärzten Off-Label, also ohne Zulassung für diese Erkrankung eingesetzt. Dazu gehören Botox-Injektionen, Permethrin oder auf die Haut aufgetragene Retinoide. Die Wirkung dieser Behandlungen wird jedoch unterschiedlich bewertet und bezüglich ihrer oft nicht unerheblichen Nebenwirkungen auch kritisch gesehen.
Interne Behandlung (Auswahl)
- Papulo-pustulöse Formen sprechen sehr gut auf orale Antibiotika an. Häufig verordnet werden Tetracyclin, Minocyclin und Doxycyclin. Bei fehlender Wirkung kommen Erythromycin oder Clarithromycin zum Einsatz.
- Bei sehr schwerer Ausprägung und in Fällen, in denen Antibiotika keine Wirkung zeigen, verordnet der Arzt meist Isotretinoin. (z. B. Isoderm®). Die empfohlene Dosis liegt bei 0,3 mg Isotretinoin pro kg Körpergewicht.
Hinweis: Isotretinoin verursacht beim ungeborenen Kind schwere Missbildungen. Frauen im gebärfähigen Alter müssen im Zeitraum von einem Monat vor bis einen Monat nach Beendigung einer Isotretinoin-Behandlung konsequent eine Schwangerschaft verhüten.
Laserbehandlung
Dauerhafte Rötungen und rote Äderchen kann der Hautarzt mittels Laser (Lasertherapie) entfernen. Dabei kommen verschiedene Techniken und Geräte in Frage. Wichtig ist hierbei, dass zunächst entzündliche Papeln und Pusteln behandelt werden, da sich die Erkrankung sonst verschlechtert.
Auch das Rhinophym kann mithilfe einer Lasertherapie Schicht für Schicht abgetragen werden, bis die ursprüngliche Nasenform wieder erreicht ist.
Prognose
Die Rosazea ist eine chronische Erkrankung, die durch die Behandlung nicht geheilt, aber aufgehalten werden kann.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
- Unterstützend wirkt eine gründliche tägliche Hautreinigung. Verwenden Sie dafür seifenfreie Syndets.
- Meiden Sie hautirritierende Inhaltsstoffe in Kosmetik. Dazu zählen unter anderem Fruchtsäuren, Salicylsäure, Urea, Emulgatoren sowie Farb- und Duftstoffe.
- Meiden Sie auch alle Faktoren, die Blutgefäße erweitern, v. a. heiße und scharfe Speisen, Kaffee, intensive Sonneneinstrahlung, Alkohol, heiße Räume und Stress.
- Gegen eine intensive Sonneneinstrahlung empfehlen Ärzte oft physikalische Sonnenblocker auf Basis von Titandioxid und Zinkoxid.
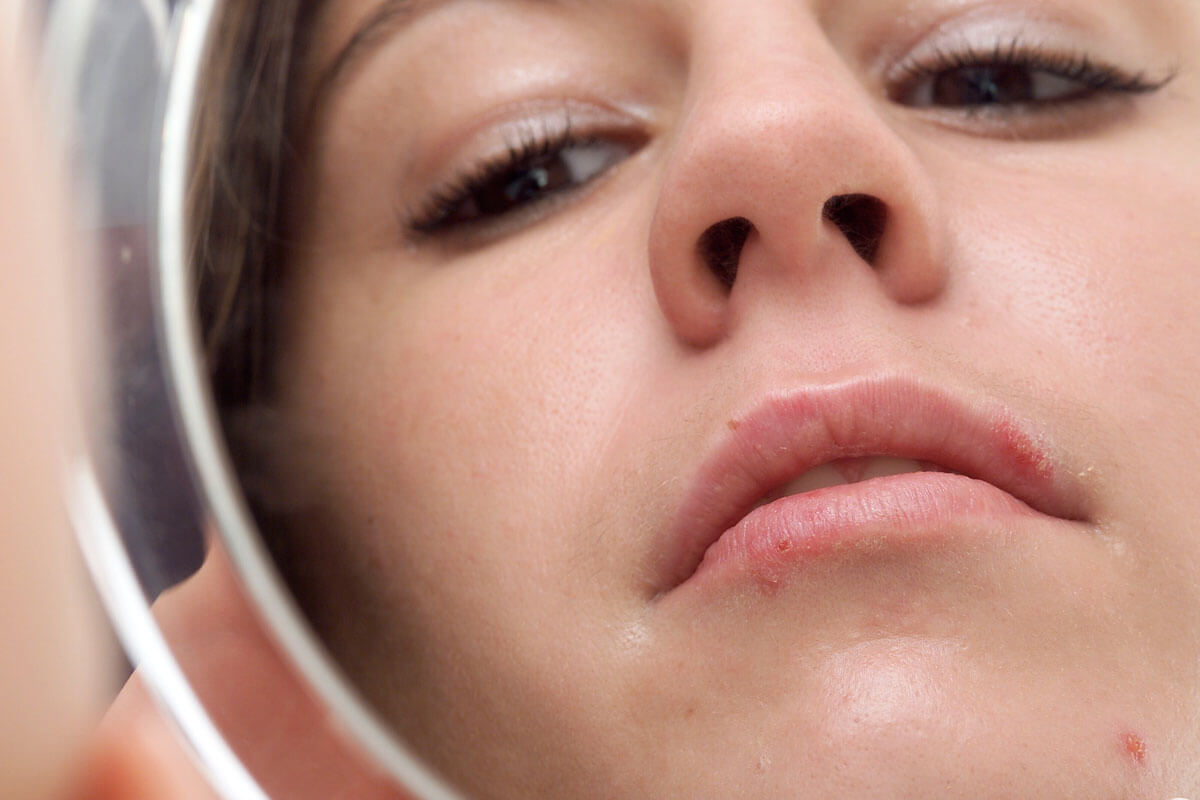
Lippenherpes lässt sich bezwingen
Mit Creme, Patch oder Hitze
Lippenherpes juckt, schmerzt und ist mit seinen gelblichen Krusten alles andere als eine Zierde. Häufig taucht er gerade dann auf, wenn man ihn am allerwenigstens gebrauchen kann. Zum Glück gibt es gegen die üblen Fieberbläschen inzwischen viele Gegenmittel. Wer sie frühzeitig einsetzt, hat gute Chance, den Herpes im Zaum zu halten.
Lebenslange Untermieter
Herpes-simplex-Viren (HSV) sind weit verbreitet. Am häufigsten kommt der Typ HSV-1 vor: Neun von zehn Erwachsenen tragen ihn in sich. Die meisten stecken sich damit schon in der frühen Kindheit an. Das Virus gelangt dabei über Körperflüssigkeiten wie Speichel oder Nasensekrete zunächst auf die Schleimhaut oder wird eingeatmet. Von dort erreicht es dann die Blutbahn. Nach dieser ersten, oft unbemerkten Infektion ziehen sich die Viren in bestimmte Nervenzellen (Ganglienzellen) zurück und bleiben lebenslang im Körper. Werden die „schlafenden“ Viren allerdings durch Stress oder andere Faktoren reaktiviert, wandern sie die Nervenbahnen entlang und lösen Geschwüre und Bläschen an der Haut aus.
Besonders häufig sitzen die Herpesviren in den Ganglienzellen des Nervus trigeminus. Dieser innerviert die Gesichtshaut, die Lippen und die Mundschleimhaut. Werden die Viren reaktiviert, kommt es in diesen Gebieten zu Symptomen. Am allerhäufigsten betroffen sind dabei die Lippen und der Bereich um den Mund herum. Im Volksmund nennt man die dann auftretenden kleinen schmerzhaften Geschwüre Fieberbläschen. Fachleute sprechen von einem Herpes labialis, wenn er an den Lippen oder im Mund sitzt, vom Herpes nasalis, wenn er die Nase befällt.
Fieberbläschen kündigen sich oft durch Brennen, Kribbeln oder Jucken an. Innerhalb weniger Stunden blüht der Herpes auf: Es entwickelt sich ein münzgroßer, geröteter Herd mit kleinen Blasen. Diese sind prall gefüllt mit HSV. Nach wenigen Tagen platzen sie und trocknen schließlich aus. Dabei bilden sich höchst schmerzhafte Krusten. Nach acht bis zehn Tagen ist die Wunde abgeheilt, und die Haut sieht wieder so aus wie vorher. Dummerweise bleibt es meist nicht bei der einen Attacke. Bei vielen Menschen, die das HSV in sich tragen, kommt das Fieberbläschen immer wieder. Oft an der gleichen Stelle, manchmal auch in anderen Bereichen des Mundes oder an der Nase.
In manchen Fällen bleibt es bei der Reaktivierung nicht beim harmlosen Fieberbläschen. Vor allem bei immungeschwächten Patient*innen und Neugeborenen drohen Komplikationen. Das Virus kann sich im gesamten Körper ausbreiten und das zentrale Nervensystem, die Lunge und die Leber infizieren. Atemnot, Fieber und Krampfanfälle sind nur einige der lebensbedrohlichen Folgen.
Hinweis: Manchmal kommt es durch die Reaktivierung von HSV-1 zu einer Augeninfektion. Dabei sind v.a. die Hornhaut und die Bindehaut betroffen. Bemerkbar macht sich der Augenherpes durch Rötung, Schmerzen, Juckreiz und Fremdkörpergefühl im Auge.
Was HSV aus seiner Zelle lockt
Fast alle Menschen sind mit HSV-1 infiziert. Doch nicht alle leiden unter Fieberbläschen. Das liegt daran, dass das Virus reaktiviert werden muss, bevor es aus den Nervenzellen auswandert und an der Haut zu Beschwerden führt. Provokationsfaktoren oder Trigger gibt es zahlreiche:
- UV-Strahlung der Sonne (eine andere Bezeichnung für den Herpes labialis ist auch der „Gletscherbrand“ durch starke UV-Strahlen im Gebirge)
- Fieber und Infektionskrankheiten
- Hormonumstellungen (z.B. bei der Menstruation)
- psychische Faktoren wie Stress, Ekel oder Traumata
Hinweis: Wer sehr häufig oder jeweils sehr lange unter Fieberbläschen leidet, sollte dies ärztlich abklären lassen. Dahinter kann eine Immunschwäche stecken.
Beschwerden mit Cremes und Gelen lindern
Das traditionelle Fieberbläschen ist nicht gefährlich, aber überaus lästig. Zum Glück gibt es inzwischen verschiedene Behandlungsmöglichkeiten. Besonders häufig werden spezielle Cremes eingesetzt.
Antivirale Cremes. Diese Cremes enthalten ein Virostatikum, das die Vermehrung der Viren stoppt. Trägt man sie schon beim ersten Kribbeln auf, bilden sich manchmal erst gar keine Bläschen aus. Ansonsten kann der Wirkstoff helfen, dass das Bläschen schneller abheilt und weniger schmerzt. Die Cremes sollten so früh wie möglich und dann alle drei bis vier Stunden eingesetzt werden. Für das Virostatikum Aciclovir gibt es keine Alterseinschränkung. Penciclovir darf erst ab einem Alter von zwölf Jahren angewendet werden. Aciclovir steht auch in Kombination mit antientzündlichem Hydrokortison zur Verfügung. Die Kombination soll die Symptome schneller lindern und die Wundheilung beschleunigen.
Zink. Zink soll auf Herpesviren ebenfalls einen hemmenden Effekt ausüben. Es wird für die virale Bläschenphase und die Zeit der Heilung empfohlen. Speziell für den Lippenherpes hergestellte Gele mit Zinksulfat-Heptahydrat sind in der Apotheke erhältlich.
Pflanzliche Salben. Melissenöl, Teebaumöl und Pfefferminzöl sind im Labor antiherpetisch wirksam, andere Pflanzeninhaltsstoffe haben desinfizierende Eigenschaften. Für den Lippenherpes gibt es spezielle Mixturen, z. B. Rephaderm mit Rosmarin-, Myrrhen- und Wermutkrautextrakten. Der Mikroalgenaktivstoff Spirulina-platensis-Extrakt (z.B. in Spiralin oder Ilon Lippencreme) soll das Eindringen und Anhaften von HSV in die Hautzellen verhindern. Dadurch kann er im Akutfall verhindern, dass das Bläschen weiter aufblüht. Auch vorbeugend soll Spirulina herpesanfällige Lippen schützen können. Außerdem reduziert der Algenwirkstoff die Krustenbildung und fördert die Abheilung.
Hinweis: Bei den Virostatika kommt es auch auf die Salbengrundlage an. So dringt Studien zufolge Aciclovir besonders gut in die Schleimhaut ein, wenn es mit einem Anteil von 40% Propylenglykol zubereitet ist.
Pflaster und Lippenstift
Statt Cremes lässt sich der Lippenherpes auch mit speziellen Pflastern oder Patches behandeln. Sie fördern durch Hydrokolloide die Wundheilung und reduzieren die Krustenbildung. Dabei sind sie auch ohne Wirkstoff etwa ebenso effektiv wie virostatische Cremes. Die Pflaster haben durchaus Vorteile: Sie schützen vor Infektionen und Weiterverbreitung der Viren. Außerdem lassen sie sich gut überschminken, d.h. das Fieberbläschen fällt weniger stark auf. Die Patches sollen 24 h auf der Läsion verbleiben. Beim Austausch lösen sich die Krusten mit ab – was allerdings recht schmerzhaft sein kann.
Ein weiteres Therapieprinzip ist Hitze. HSV sind wärmeempfindlich und lassen sich deshalb mit speziellen elektrischen Lippenstiften bekämpfen. Ab dem ersten Kribbeln soll man das Gerät stündlich für drei Sekunden auf die betroffene Stelle aufsetzen. Kribbelt es weiter, kann man die Behandlung nach zwei Minuten insgesamt fünf Mal pro Stunde wiederholen. Offene Bläschen oder verletzte Haut dürfen damit allerdings nicht behandelt werden. Außerdem muss die Haut frei von Cremes und trocken sein. Um eine Virenübertragung zu vermeiden, sollte der elektrische Stift nur von einer Person verwendet werden.
Tipp: Für ihre Vermehrung brauchen Herpesviren die Aminosäure L-Arginin. Nimmt man deren Gegenspieler L-Lysin ein, kann das die Abheilung unterstützen. L-Lysin ist in verschiedenen Nahrungsergänzungsmitteln (Kapseln oder Kautabletten) enthalten.
Allgemeine Maßnahmen verhindern die Ansteckung
Egal wie man seinen Lippenherpes behandelt: Auf jeden Fall sollte man dafür sorgen, dass man andere nicht infiziert. Denn die Flüssigkeit in den Bläschen ist prall gefüllt mit Viren. Hygiene ist bei einem akuten Lippenherpes deshalb oberstes Gebot. Das bedeutet:
- Hände regelmäßig waschen und desinfizieren.
- Bläschen nicht berühren oder öffnen. Cremes und Gele am besten mit einem Wattestäbchen auftragen.
- Körperkontakt mit Kindern und Schwangeren meiden.
- Läsionen mit einem Herpespatch oder Pflaster abdecken.
- Als Kontaktlinsenträger mit aktivem Lippenherpes lieber eine Brille tragen, um die Viren nicht in die Augen zu verschleppen.
- Nach dem Abheilen Zahnbürsten austauschen.
In manchen Fällen kann man dem wiederkehrenden Lippenherpes vorbeugen. Dazu muss man allerdings die Faktoren kennen, die das Aufblühen triggern. Ist Sonne der Auslöser, hilft Sonnenschutz – vor allem ein Lippenstift mit hohem Lichtschutzfaktor. Auch Kälte und trockene Luft kann HSV aufwecken. Deshalb sollte man im Winter die Lippen gut pflegen und draußen mit einem Schal oder Rollkragen vor eisigen Temperaturen schützen. Bei stressbedingtem Herpes können Entspannungstherapien zu einer besseren Stresskontrolle führen. Infektionen vermeidet man, indem man die empfohlenen Impfungen wahrnimmt und vor allem in der Erkältungszeit die Gebote der Hygiene beachtet.
Tipp: Wenn der Lippenherpes regelmäßig aufblüht, sollte man darüber Buch führen. Dadurch lassen sich die triggernden Faktoren leichter herausfinden.
Virostatika innerlich
In manchen Fällen müssen virostatische Medikamente auch innerlich eingesetzt werden. Dass ist z.B. der Fall, wenn schwere Verläufe drohen – wie bei Patient*innen mit Immunerkrankungen oder bei Neugeborenen. Meist verabreichen die Ärzt*innen den Wirkstoff dann über die Vene. Vor Zahnoperationen oder Schönheitsoperationen im Gesicht empfehlen Ärzt*innen oft die Einnahme von Aciclovir-Tabletten, um das Aufblühen von Läsionen zu verhindern. Bei immungeschwächten Menschen, die häufig Rezidive erleiden, wird zur Vorbeugung manchmal auch zu einer Langzeittherapie mit Valaciclovir oder Aciclovir in Tablettenform geraten.
Quelle: DAZ 2023, 26: 30

