Gesundheit heute
Ichthyosen
Ichthyosen (Fischschuppenkrankheiten): Uneinheitliche Gruppe von Erkrankungen, deren gemeinsames Merkmal Störungen der Verhornungsprozesse der Oberhaut sind. Es kommt, je nach Erkrankung, zu zarten bis groben lammellenförmigen Schuppungen der Haut und eventuell zu Rötungen oder Blasenbildung. Die typische Form der Ichthyosen ist erblich bedingt und heißt Ichthyosis vulgaris, andere entstehen im Zusammenhang mit Fehlbildungen (Comel-Netherton-Syndrom, Refsum-Syndrom), bei Krebserkrankungen oder aus unbekannter Ursache.
Behandelt wird mit Cremes, Bädern, Bestrahlungen und Medikamenten. Häufig bildet sich die Erkrankung nach der Pubertät zumindest teilweise zurück.
Symptome und Leitbeschwerden
Ichthyosis vulgaris
- Feine Schuppung vor allem an den Streckseiten von Armen und Beinen, Beugen in der Regel frei
- Vergröbertes Handlinienmuster an Hand- und Fußflächen
- Mäßiger bis starker Juckreiz.
Die selteneren Ichthyose-Formen zeigen ebenfalls Schuppungen der Haut, je nach Form variieren Ausmaß und Lokalisation.
Wann zum Arzt
In den nächsten Tagen oder Wochen, wenn
- oben genannte Hautauffälligkeiten auftreten.
Die Erkrankung
Krankheitsentstehung
Bei Ichthyosen ist die Verhornung der Haut gestört. Normalerweise bildet sich unsere Haut immer wieder neu: von unten wachsen frische Zellen nach, die oberen Schichten sterben ab und werden fortlaufend und unbemerkt "abgeschuppt". Bei der Ichthyosis ist der natürliche Abschuppungsprozess der Haut behindert, zugleich werden häufig zu viele Zellen produziert, es kommt zu einem regelrechten Stau in der Haut. Dadurch wird die Hornschicht immer dicker, es kann weniger Wasser gebunden werden und die Haut trocknet aus. Es bilden sich Risse, die Haut bricht auf und sieht aus, als sei sie mit mehr oder weniger großen Schuppen bedeckt – deshalb auch die – diskriminierende – Bezeichnung "Fischschuppenkrankheit".
Ursachen und Formen
Ichthyosen sind in den meisten Fällen vererbt und beruhen auf genetischen Veränderungen im Bereich des Haut-Stoffwechsels. Bei diesen vererbten Formen unterscheidet man isolierte Ichthyosen, die nur die Haut betreffen, von den selteneren Ichthyosen im Rahmen von Syndromen, bei denen noch andere Beschwerden wie z. B. neurologische Störungen oder Skelettdeformitäten hinzutreten.
In manchen Fällen ist die Verhornungsstörung auch erworben, dann spricht der Arzt von einer Ichthyosis aquisita. Zu solchen Verhornungsstörungen kommt es z. B. bei Krebserkrankungen (Lymphomen), AIDS oder Schilddrüsenunterfunktionen.
Isolierte Ichthyosis vulgaris
Die häufigste und zugleich mildeste Form einer Ichthyose ist die familiär autosomal dominant vererbte Ichthyosis vulgaris. Etwa 1 von 200–400 Kindern leidet in Deutschland an dieser Erkrankung. Als Säugling sind die Betroffenen unauffällig, die Krankheit tritt erst im Verlauf der Kindheit immer stärker in Erscheinung. Häufig bilden sich die Beschwerden nach der Pubertät zurück. Charakteristisch sind das vergröberte Handlinienmuster der Handinnenflächen und Fußsohlen sowie fein-weißliche Hautschuppungen. Die Krankheitserscheinungen sind im Winter sowie bei trockener Luft besonders ausgeprägt – was beides auch auf die Neurodermitis zutrifft, an der viele Ichthyosis-Patienten gleichzeitig leiden.
Eine seltenere Sonderform der Ichthyosis vulgaris ist die X-chromosomal rezessiv vererbte Form. Hier beginnt die Haut, sich schon in den ersten Lebensmonaten weißlich zu schuppen, später entwickeln sich schwärzliche, haftende Schuppen an Rumpf, Armen und Beinen. Hand- und Fußsohlen sind nicht betroffen. Im Gegensatz zur häufigeren autosomal dominant vererbten Form bildet sich die X-chromosomal vererbte Ichthyosis vulgaris nach der Pubertät nicht zurück. Außerdem ist die Erkrankung oft mit einer Hornhauttrübung und /oder Hodenhochstand assoziiert.
Weitere, sehr seltene isolierte angeborene Ichthyosen führen zu Symptomen völlig unterschiedlichen Ausmaßes. Manche Kinder entwickeln nur leichte Beschwerden ähnlich der Ichthyosis vulgaris, andere sterben schon im Mutterleib oder kommen entstellt mit einem Hornpanzer oder einer zellophanartigen Hülle auf die Welt.
Ichthyosen als Begleiterkrankung
Auch diese Ichthyosen sind sehr selten, Beispiele sind Verhornungsstörungen im Rahmen des Refsum-Syndroms (seltene Stoffwechselstörung mit zahlreichen neurologischen Symptomen), des Sjögren-Larsson-Syndroms (angeborene Fettstoffwechselstörung mit Lähmungen und geistigen Entwicklungsverzögerungen) oder des Comel-Netherton-Syndroms (angeborene Hautkrankheit mit Kleinwuchs und Entwicklungsrückstand).
Diagnosesicherung
Oft kann der Hautarzt die Erkrankung schon am typischen Hautbild erkennen, wegweisend ist auch die Familienanamnese. Eine Hautbiopsie mit feingeweblicher Untersuchung sichert die Diagnose.
Je nach Ichthyosisform veranlasst der Arzt auch spezielle Laboruntersuchungen und/oder eine molekulargenetische Diagnostik. Dabei findet man heraus, welcher Gendefekt genau die Ichthyose verursacht hat.
Differenzialdiagnosen. Bei der Diagnose von Verhornungsstörungen muss der Hautarzt neben der Neurodermitis vor allem die vielen verschiedenen Ichthyose-Formen voneinander abgrenzen.
Behandlung
Die Therapie ist schwierig, langwierig und erfordert Erfahrung vom Hautarzt und sehr viel Geduld und Kooperation vom Patienten. Eine kausale, ursächliche Therapie ist nicht bekannt. Je nach Ausmaß und Beschwerden verordnet der Hautarzt
- intensive Hautpflegemaßnahmen, z. B. durch Salben mit einem 10%igen Anteil an Kochsalz, Harnstoff (z. B. Elacutan® Salbe) und/oder Milchsäure (z. B. Lactisol® Creme)
- Öl- und Salzbäder, eventuell in Kombination mit einer UV-B-Bestrahlung
- Salicylsäurehaltige Präparate (wegen ihrer langfristigen Nebenwirkungen v. a. auf die Niere nur begrenzt einsetzbar)
- Vitamin-A-Säure-Produkte wie Acitretin bei schwerer Ichthyosis, entweder als äußere oder innere Anwendung.
Prognose
Eine komplette Heilung gelingt nur selten, bei der Ichthyosis vulgaris bilden sich die Hauterscheinungen nach der Pubertät jedoch in der Regel teilweise zurück.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
- Meiden Sie Überwärmung und starkes Schwitzen
- Tragen Sie glatt gewebte Stoffe aus Baumwolle, Leinen oder Seide, vermeiden Sie reizende Tierwolle und Kunststoffgewebe
- Benutzen zur Hautpflege keine austrocknenden Seifen, sondern besser hydrophile Körperöle
- Nutzen Sie Ölbäder, entweder Fertigpräparate (z. B. Linola fett Ölbad) oder mischen Sie sich Ihr "Kleopatra-Bad" mit einer Tasse Milch und einem Esslöffel Olivenöl auf eine Badewannenfüllung selbst
- Reiben Sie beim Baden die Haut vorsichtig mit Mikrofasertüchern ab, um die Schuppen abzulösen
- Sprechen Sie mit Ihrem Arzt, ob für Sie Klimaheilverfahren, Reha-Maßnahmen oder Kuren in Frage kommen.
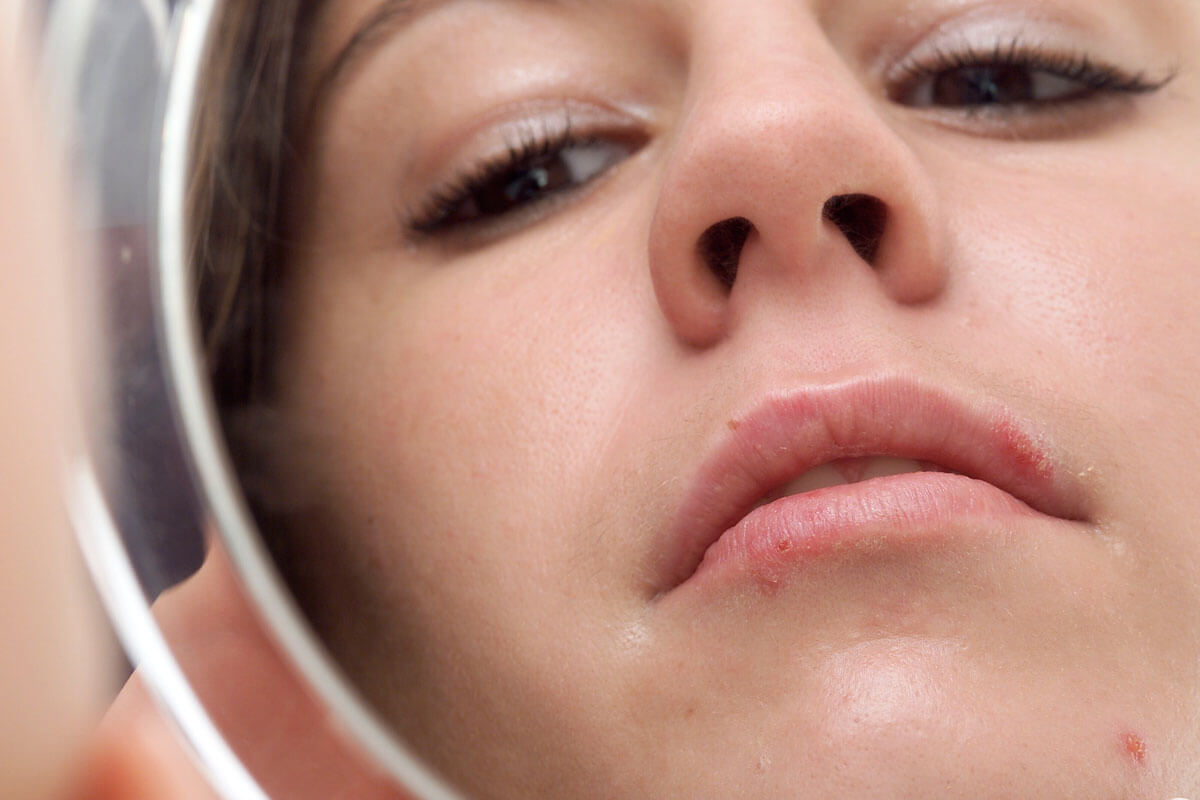
Lippenherpes lässt sich bezwingen
Mit Creme, Patch oder Hitze
Lippenherpes juckt, schmerzt und ist mit seinen gelblichen Krusten alles andere als eine Zierde. Häufig taucht er gerade dann auf, wenn man ihn am allerwenigstens gebrauchen kann. Zum Glück gibt es gegen die üblen Fieberbläschen inzwischen viele Gegenmittel. Wer sie frühzeitig einsetzt, hat gute Chance, den Herpes im Zaum zu halten.
Lebenslange Untermieter
Herpes-simplex-Viren (HSV) sind weit verbreitet. Am häufigsten kommt der Typ HSV-1 vor: Neun von zehn Erwachsenen tragen ihn in sich. Die meisten stecken sich damit schon in der frühen Kindheit an. Das Virus gelangt dabei über Körperflüssigkeiten wie Speichel oder Nasensekrete zunächst auf die Schleimhaut oder wird eingeatmet. Von dort erreicht es dann die Blutbahn. Nach dieser ersten, oft unbemerkten Infektion ziehen sich die Viren in bestimmte Nervenzellen (Ganglienzellen) zurück und bleiben lebenslang im Körper. Werden die „schlafenden“ Viren allerdings durch Stress oder andere Faktoren reaktiviert, wandern sie die Nervenbahnen entlang und lösen Geschwüre und Bläschen an der Haut aus.
Besonders häufig sitzen die Herpesviren in den Ganglienzellen des Nervus trigeminus. Dieser innerviert die Gesichtshaut, die Lippen und die Mundschleimhaut. Werden die Viren reaktiviert, kommt es in diesen Gebieten zu Symptomen. Am allerhäufigsten betroffen sind dabei die Lippen und der Bereich um den Mund herum. Im Volksmund nennt man die dann auftretenden kleinen schmerzhaften Geschwüre Fieberbläschen. Fachleute sprechen von einem Herpes labialis, wenn er an den Lippen oder im Mund sitzt, vom Herpes nasalis, wenn er die Nase befällt.
Fieberbläschen kündigen sich oft durch Brennen, Kribbeln oder Jucken an. Innerhalb weniger Stunden blüht der Herpes auf: Es entwickelt sich ein münzgroßer, geröteter Herd mit kleinen Blasen. Diese sind prall gefüllt mit HSV. Nach wenigen Tagen platzen sie und trocknen schließlich aus. Dabei bilden sich höchst schmerzhafte Krusten. Nach acht bis zehn Tagen ist die Wunde abgeheilt, und die Haut sieht wieder so aus wie vorher. Dummerweise bleibt es meist nicht bei der einen Attacke. Bei vielen Menschen, die das HSV in sich tragen, kommt das Fieberbläschen immer wieder. Oft an der gleichen Stelle, manchmal auch in anderen Bereichen des Mundes oder an der Nase.
In manchen Fällen bleibt es bei der Reaktivierung nicht beim harmlosen Fieberbläschen. Vor allem bei immungeschwächten Patient*innen und Neugeborenen drohen Komplikationen. Das Virus kann sich im gesamten Körper ausbreiten und das zentrale Nervensystem, die Lunge und die Leber infizieren. Atemnot, Fieber und Krampfanfälle sind nur einige der lebensbedrohlichen Folgen.
Hinweis: Manchmal kommt es durch die Reaktivierung von HSV-1 zu einer Augeninfektion. Dabei sind v.a. die Hornhaut und die Bindehaut betroffen. Bemerkbar macht sich der Augenherpes durch Rötung, Schmerzen, Juckreiz und Fremdkörpergefühl im Auge.
Was HSV aus seiner Zelle lockt
Fast alle Menschen sind mit HSV-1 infiziert. Doch nicht alle leiden unter Fieberbläschen. Das liegt daran, dass das Virus reaktiviert werden muss, bevor es aus den Nervenzellen auswandert und an der Haut zu Beschwerden führt. Provokationsfaktoren oder Trigger gibt es zahlreiche:
- UV-Strahlung der Sonne (eine andere Bezeichnung für den Herpes labialis ist auch der „Gletscherbrand“ durch starke UV-Strahlen im Gebirge)
- Fieber und Infektionskrankheiten
- Hormonumstellungen (z.B. bei der Menstruation)
- psychische Faktoren wie Stress, Ekel oder Traumata
Hinweis: Wer sehr häufig oder jeweils sehr lange unter Fieberbläschen leidet, sollte dies ärztlich abklären lassen. Dahinter kann eine Immunschwäche stecken.
Beschwerden mit Cremes und Gelen lindern
Das traditionelle Fieberbläschen ist nicht gefährlich, aber überaus lästig. Zum Glück gibt es inzwischen verschiedene Behandlungsmöglichkeiten. Besonders häufig werden spezielle Cremes eingesetzt.
Antivirale Cremes. Diese Cremes enthalten ein Virostatikum, das die Vermehrung der Viren stoppt. Trägt man sie schon beim ersten Kribbeln auf, bilden sich manchmal erst gar keine Bläschen aus. Ansonsten kann der Wirkstoff helfen, dass das Bläschen schneller abheilt und weniger schmerzt. Die Cremes sollten so früh wie möglich und dann alle drei bis vier Stunden eingesetzt werden. Für das Virostatikum Aciclovir gibt es keine Alterseinschränkung. Penciclovir darf erst ab einem Alter von zwölf Jahren angewendet werden. Aciclovir steht auch in Kombination mit antientzündlichem Hydrokortison zur Verfügung. Die Kombination soll die Symptome schneller lindern und die Wundheilung beschleunigen.
Zink. Zink soll auf Herpesviren ebenfalls einen hemmenden Effekt ausüben. Es wird für die virale Bläschenphase und die Zeit der Heilung empfohlen. Speziell für den Lippenherpes hergestellte Gele mit Zinksulfat-Heptahydrat sind in der Apotheke erhältlich.
Pflanzliche Salben. Melissenöl, Teebaumöl und Pfefferminzöl sind im Labor antiherpetisch wirksam, andere Pflanzeninhaltsstoffe haben desinfizierende Eigenschaften. Für den Lippenherpes gibt es spezielle Mixturen, z. B. Rephaderm mit Rosmarin-, Myrrhen- und Wermutkrautextrakten. Der Mikroalgenaktivstoff Spirulina-platensis-Extrakt (z.B. in Spiralin oder Ilon Lippencreme) soll das Eindringen und Anhaften von HSV in die Hautzellen verhindern. Dadurch kann er im Akutfall verhindern, dass das Bläschen weiter aufblüht. Auch vorbeugend soll Spirulina herpesanfällige Lippen schützen können. Außerdem reduziert der Algenwirkstoff die Krustenbildung und fördert die Abheilung.
Hinweis: Bei den Virostatika kommt es auch auf die Salbengrundlage an. So dringt Studien zufolge Aciclovir besonders gut in die Schleimhaut ein, wenn es mit einem Anteil von 40% Propylenglykol zubereitet ist.
Pflaster und Lippenstift
Statt Cremes lässt sich der Lippenherpes auch mit speziellen Pflastern oder Patches behandeln. Sie fördern durch Hydrokolloide die Wundheilung und reduzieren die Krustenbildung. Dabei sind sie auch ohne Wirkstoff etwa ebenso effektiv wie virostatische Cremes. Die Pflaster haben durchaus Vorteile: Sie schützen vor Infektionen und Weiterverbreitung der Viren. Außerdem lassen sie sich gut überschminken, d.h. das Fieberbläschen fällt weniger stark auf. Die Patches sollen 24 h auf der Läsion verbleiben. Beim Austausch lösen sich die Krusten mit ab – was allerdings recht schmerzhaft sein kann.
Ein weiteres Therapieprinzip ist Hitze. HSV sind wärmeempfindlich und lassen sich deshalb mit speziellen elektrischen Lippenstiften bekämpfen. Ab dem ersten Kribbeln soll man das Gerät stündlich für drei Sekunden auf die betroffene Stelle aufsetzen. Kribbelt es weiter, kann man die Behandlung nach zwei Minuten insgesamt fünf Mal pro Stunde wiederholen. Offene Bläschen oder verletzte Haut dürfen damit allerdings nicht behandelt werden. Außerdem muss die Haut frei von Cremes und trocken sein. Um eine Virenübertragung zu vermeiden, sollte der elektrische Stift nur von einer Person verwendet werden.
Tipp: Für ihre Vermehrung brauchen Herpesviren die Aminosäure L-Arginin. Nimmt man deren Gegenspieler L-Lysin ein, kann das die Abheilung unterstützen. L-Lysin ist in verschiedenen Nahrungsergänzungsmitteln (Kapseln oder Kautabletten) enthalten.
Allgemeine Maßnahmen verhindern die Ansteckung
Egal wie man seinen Lippenherpes behandelt: Auf jeden Fall sollte man dafür sorgen, dass man andere nicht infiziert. Denn die Flüssigkeit in den Bläschen ist prall gefüllt mit Viren. Hygiene ist bei einem akuten Lippenherpes deshalb oberstes Gebot. Das bedeutet:
- Hände regelmäßig waschen und desinfizieren.
- Bläschen nicht berühren oder öffnen. Cremes und Gele am besten mit einem Wattestäbchen auftragen.
- Körperkontakt mit Kindern und Schwangeren meiden.
- Läsionen mit einem Herpespatch oder Pflaster abdecken.
- Als Kontaktlinsenträger mit aktivem Lippenherpes lieber eine Brille tragen, um die Viren nicht in die Augen zu verschleppen.
- Nach dem Abheilen Zahnbürsten austauschen.
In manchen Fällen kann man dem wiederkehrenden Lippenherpes vorbeugen. Dazu muss man allerdings die Faktoren kennen, die das Aufblühen triggern. Ist Sonne der Auslöser, hilft Sonnenschutz – vor allem ein Lippenstift mit hohem Lichtschutzfaktor. Auch Kälte und trockene Luft kann HSV aufwecken. Deshalb sollte man im Winter die Lippen gut pflegen und draußen mit einem Schal oder Rollkragen vor eisigen Temperaturen schützen. Bei stressbedingtem Herpes können Entspannungstherapien zu einer besseren Stresskontrolle führen. Infektionen vermeidet man, indem man die empfohlenen Impfungen wahrnimmt und vor allem in der Erkältungszeit die Gebote der Hygiene beachtet.
Tipp: Wenn der Lippenherpes regelmäßig aufblüht, sollte man darüber Buch führen. Dadurch lassen sich die triggernden Faktoren leichter herausfinden.
Virostatika innerlich
In manchen Fällen müssen virostatische Medikamente auch innerlich eingesetzt werden. Dass ist z.B. der Fall, wenn schwere Verläufe drohen – wie bei Patient*innen mit Immunerkrankungen oder bei Neugeborenen. Meist verabreichen die Ärzt*innen den Wirkstoff dann über die Vene. Vor Zahnoperationen oder Schönheitsoperationen im Gesicht empfehlen Ärzt*innen oft die Einnahme von Aciclovir-Tabletten, um das Aufblühen von Läsionen zu verhindern. Bei immungeschwächten Menschen, die häufig Rezidive erleiden, wird zur Vorbeugung manchmal auch zu einer Langzeittherapie mit Valaciclovir oder Aciclovir in Tablettenform geraten.
Quelle: DAZ 2023, 26: 30

