Gesundheit heute
Aktinische Keratose
Aktinische Keratose (aktinische Präkanzerose, Keratosis actinica, Sonnenschwiele, Sonnenwarze, Lichtwarze): Durch chronische Lichtschädigung verursachte Veränderung der Haut. Typisch sind einzelne oder mehrere rote bis rotbraune Flecken, Knoten und Papeln, vor allem an Hautarealen, die der Sonne ausgesetzt sind (Stirn, Nase, Ohrmuscheln, Wangen und Handrücken). Die aktinische Keratose gilt als Krebsvorstufe, bei der die Entwicklung eines Spinalioms droht.
Die Zahl der aktinischen Keratosen (und damit auch die Zahl der Spinaliome) nimmt in Ländern wie Deutschland unter den hellen Hauttypen stark zu. Risikofaktoren sind v. a. starke Sonnen- bzw. UV-Strahlenbelastung sowie ein höheres Alter. Männer entwickeln doppelt so häufig eine aktinische Keratose wie Frauen.
Zum Entfernen der aktinischen Keratose stehen je nach Befall verschiedene Verfahren zur Verfügung z. B. die lokale Salbentherapie, die Kürettage (Abschabung), die Lasertherapie oder die chirurgische Operation.
Symptome und Leitbeschwerden
- Rötliche bis rotbraune Herde mit größeren Schuppen und einem Durchmesser von wenigen Millimetern bis zu mehreren Zentimetern; zeitweise scheinbar verschwunden, um später wiederzukehren
- Alternativ spitze festhaftende Hornkegel
- V. a. im Gesicht und auf wenig behaarter Kopfhaut
- Im fortgeschrittenen Stadium weißliche Verfärbung durch vermehrte Hornzellen
- Im Spätstadium deutlich erhabene Wucherungen.
Wann zum Arzt
In den nächsten Wochen, wenn
- die oben beschriebenen Hautveränderungen länger als einige Wochen bestehen bleiben oder sogar größer werden.
Die Erkrankung
Die Zahl der aktinischen Keratosen nimmt in Ländern wie Deutschland stark zu. Betroffen sind vor allem hellhäutige Personen und Menschen, die beruflich über eine lange Zeit der Sonne ausgesetzt sind wie beispielsweise Bauarbeiter oder Feldarbeiter. Da die lebenslange Sonnenexposition mit dem Alter ansteigt, steigt die Häufigkeit stark mit dem Lebensalter: Bei den über 60-Jährigen sollen in mehr als 40 % aktinische Keratosen nachweisbar sein, ab dem 70. Lebensjahr sogar in über 50 %.
Die aktinische Keratose gilt als Frühform eines bösartigen Tumors (Carcinoma in situ) an. Durch das Sonnenlicht verändern sich immer mehr Stachelzellen (das sind die Hautzellen, die das schützende Keratin produzieren) und bilden atypische Formen. Wenn diese die Grenzschichten zwischen Ober- und Lederhaut durchbrechen, sind die Kriterien eines Spinalioms erfüllt. Es wird vermutet, dass Humane Papillomviren an der Entartung beteiligt sind.
Klinik
Aktinische Keratosen finden sich v. a. an sonnenexponierten Stellen wie Gesicht und Kopfhaut. Seltener entwickeln sie sich am Dekolleté, im Nacken, am Handrücken oder den Streckseiten der Unterarme. Meist treten die Hautläsionen flächenhaft auf. Sie zeigen sich je nach Typ in verschiedener Ausprägung:
- Der erythematöse Typ besteht zunächst aus kleinen, stets scharf begrenzten entzündlich geröteten Papeln mit rauer, horniger Oberfläche. Er kann über einen Zentimeter groß werden und nach Verletzungen bluten.
- Beim keratotischen Typ stehen Papeln und Plaques mit dicken, weißlich-gelblichen oder auch bräunlichen Hornauflagerungen im Vordergrund. Nehmen die Hornauflagerungen eine Kegelform an, spricht der Arzt auch von einem Cornu cutaneum (Hauthorn).
- Der pigmentierte Typ fällt wiederum durch eine vermehrte bräunliche Pigmentierung auf.
Aktinische Keratosen schmerzen manchmal bei Berührung, in manchen Fällen sogar auch schon bei Sonnenexposition.
Ursachen und Risikofaktoren
Für die Entstehung einer aktinischen Keratose spielen sowohl Auslöser als auch Risikofaktoren eine Rolle. Als Auslöser gelten:
- Strahlung
- Hohe chronische Sonnenexposition, d. h. vor allem die Menge an angesammelten Sonnenstrahlen auf der Haut. Die Hautschäden werden sowohl von UVA- als auch von UVB-Strahlen ausgelöst
- Röntgenstrahlen, Strahlentherapie
- Infrarotstrahlung
- Chemische Karzinogene wie aromatische Kohlenwasserstoffe oder Arsen
- Humane Papilloma-Viren (HPV), wahrscheinlich im Zusammenspiel mit UV-Strahlen.
Die oben genannten Auslöser werden durch folgende Risikofaktoren begünstigt:
- Hellhäutigkeit
- Hohes Alter
- Geschwächte körperliche Abwehr, z. B. durch Immunsuppression nach Organtransplantation
- Vererbte Hauterkankungen wie z. B. Albinismus oder Xeroderma pigmentosa
- Einnahme photosensibilisierender Medikamente.
Diagnosesicherung
Die aktinische Diagnose ist in vielen Fällen eine Blickdiagnose, d. h. der Hautarzt erkennt die Erkrankung an ihren typischen Hauterscheinungen mithilfe der Lupe oder eines tragbaren Handmikroskops (Auflichtmikroskop oder Dermatoskop).
Bei unklaren Befunden entnimmt der Arzt mit einer Kürette eine Probe von verdächtigen Herden. In einigen Fällen, z. B. wenn der Herd sehr klein ist, kann auch eine Probeentnahme per Stanzbiopsie vorgenommen werden. Das Gewebe wird anschließend feingeweblich untersucht.
Differenzialdiagnosen. Basaliom, Spinaliom, Alterswarze und Altersflecken sehen häufig ähnlich aus wie eine aktinische Keratose.
Behandlung
Für die Behandlung der aktinischen Keratose gibt es abtragende Verfahren wie die Operation oder die Lasertherapie, aber auch Wirkstoffe, die man als Salben oder Lösungen auf die betroffene Haut aufträgt. Welche Behandlung vorzuziehen ist hängt vor allem davon ab, ob es sich um einzelne Läsionen handelt oder um ein flächenhaftes Auftreten. Auch das Alter des Patienten, sein Allgemeinzustand und nicht zuletzt der Patientenwunsch spielen bei der Wahl der Therapie eine Rolle.
Folgende Verfahren empfehlen sich für die Behandlung einzelner Läsionen:
- Kürettage. Nach Betäubung des Hautareals schabt der Arzt die Läsion mit feinen, ringförmigen Schneiden oder einem scharfen Löffel ab.
- Kryochirurgie, also die Vereisung mit Stickstoff. Einzelne Läsionen betupft der Arzt mit einem in flüssigen Stickstoff getauchten Wattetupfer, flächige Läsionen werden mit einem speziellen Spray eingesprüht.
- Lasertherapie mit CO2 oder Erbium-Yag-Laser
- Diclofenac-Natrium-Gel (z. B. Solaraze®). Dieses Gel enthält das als Schmerzmittel wirksame Diclofenac in einer 3%igen Dosierung. Warum es aktinische Keratosen zur Rückbildung bringt, ist noch nicht vollständig geklärt. Das Gel wird zweimal täglich über 60–90 Tage auf die Läsionen aufgetragen. Eine Begrenzung der behandelten Fläche ist nicht notwendig. Die Heilungsrate beträgt 50–80 %.
- Imiquimod 5 % (z. B. Aldara®). Dieser Wirkstoff stimuliert die lokale, zellvermittelte Immunantwort und bewirkt vermutlich dadurch das Abheilen der Läsionen. Die Creme wird dreimal wöchentlich über 4 Wochen hinweg aufgetragen, die Behandlungsfläche darf bis 25 cm2 betragen. Die Heilungsrate beträgt 40–93 %.
- 5-Fluorouracil-Creme 0,5%ig plus Salicylsäure 10 % (z. B. Actikerall®). Die Lösung mit dem Zytostatikum 5-Fluorouracil wird einmal täglich bis zum Abheilen der Läsionen aufgetragen (maximal 12 Wochen). Die Behandlung kann mit einer Kürettage kombiniert werden, die Behandlungsfläche darf 25 cm2 nicht übersteigen. Mit 5-Fluorouracil plus Salicylsäure heilen bis zu 98 % der Herde ab.
- Geeignete Verfahren für die Behandlung flächenhafter Herde
- Diclofenac-Natrium-Gel (z. B. Solaraze®). Diese Behandlung ist auch für großflächige Herde geeignet, da die Behandlungsfläche nicht begrenzt werden muss (im Gegensatz zu den anderen oben beschriebenen lokalen Therapien).
- Imiquimod-Creme 3,75%ig (z. B. Zyclara®) Die Creme wird als Intervalltherapie über 2 x 2 Wochen mit einer zweiwöchigen Pause insgesamt 6 Wochen einmal täglich aufgetragen. Die Heilungsrate liegt bei 30–80 %.
- 5-Fluorouracil-Creme 5%ig (z. B. Efudix®). Die Creme wird zweimal täglich über bis zu 4 Wochen aufgetragen. Die Behandlungsfläche darf 500 cm2 betragen. Mit 5-Fluorouracil heilen bis zu 95 % der Herde ab.
- Ingenolmebutat-Gel (z. B. Picato®). Das Gel wird einmal täglich an drei aufeinanderfolgenden Tagen aufgetragen, wobei die Behandlungsfläche 25 cm2 nicht übersteigen soll. Die Abheilungsrate beträgt am Gesicht bis zu 85 %, am Rumpf bis zu 100 %. Ingenol fördert das Wachstum von gutartigen Hauttumoren (Keratoakanthomen). Leider steht es aktuell im Verdacht, auch bösartige Hauttumoren wie das Spinaliom zu begünstigen (Stand 2019). Es soll daher bei Patienten, die schon einmal einen Hautkrebs hatten, nicht angewendet werden.
- Chemische Peelings. Durch Auftragen von Trichloressigsäure werden die oberen Hautschichten abgetragen. Die Abheilungsrate beträgt etwa 30 %.
Sowohl für einzelne Läsionen als auch für flächenhafte ist die fotodynamische Therapie geeignet. Dabei trägt man fotosensibilisierende Wirkstoffe wie 5-Aminolävulinsäure wie z. B. Ameluz® oder 5-Amino-4-oxopentansäure wie z. B. Alacare® oder Metvix® für 3–4 Stunden auf und bestrahlt das Gebiet danach mit Rotlicht für 10–20 Minuten. Alternativ kann als "Bestrahlung" auch eine Tageslichttherapie angewendet werden, d. h. der Patient hält sich nach Auftragen möglichst viel im Freien auf. Die Abheilungsraten der fotodynamischen Therapie betragen etwa 60–90 %.
Prognose
Bei Patienten mit mehr als 5 aktinischen Keratosen beträgt die Wahrscheinlichkeit, in den nächsten 10 Jahren ein Spinaliom (Plattenepithelkarzinom) zu entwickeln, etwa 10 %.
Ihr Apotheker empfiehlt
Prävention
Sonnenschutz. Die Sonnen- bzw. UV-Belastung, v. a. im Gesicht, ist erwiesenermaßen der größte Risikofaktor. Eine ebenso einfache wie effektive Vorsorgemaßnahme ist das Tragen einer Kopfbedeckung in Verbindung mit dem Einsatz von Sonnenschutzcremes.
Nicotinamid. Nach neueren Untersuchungen soll bei Patienten, die schon einmal einen Hautkrebs hatten, die Einnahme von täglich zweimal 500 mg Vitamin B3 (Nicotinamid) das Auftreten aktinischer Keratosen signifikant vermindern.
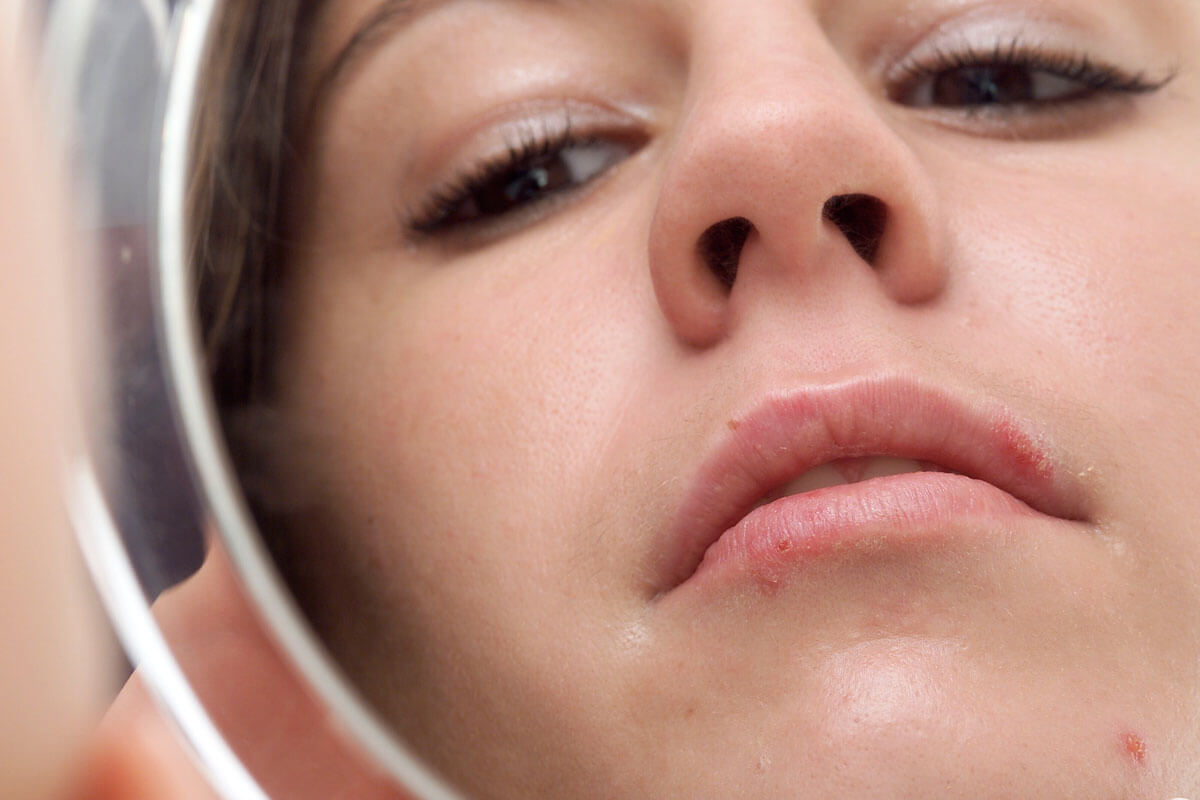
Lippenherpes lässt sich bezwingen
Mit Creme, Patch oder Hitze
Lippenherpes juckt, schmerzt und ist mit seinen gelblichen Krusten alles andere als eine Zierde. Häufig taucht er gerade dann auf, wenn man ihn am allerwenigstens gebrauchen kann. Zum Glück gibt es gegen die üblen Fieberbläschen inzwischen viele Gegenmittel. Wer sie frühzeitig einsetzt, hat gute Chance, den Herpes im Zaum zu halten.
Lebenslange Untermieter
Herpes-simplex-Viren (HSV) sind weit verbreitet. Am häufigsten kommt der Typ HSV-1 vor: Neun von zehn Erwachsenen tragen ihn in sich. Die meisten stecken sich damit schon in der frühen Kindheit an. Das Virus gelangt dabei über Körperflüssigkeiten wie Speichel oder Nasensekrete zunächst auf die Schleimhaut oder wird eingeatmet. Von dort erreicht es dann die Blutbahn. Nach dieser ersten, oft unbemerkten Infektion ziehen sich die Viren in bestimmte Nervenzellen (Ganglienzellen) zurück und bleiben lebenslang im Körper. Werden die „schlafenden“ Viren allerdings durch Stress oder andere Faktoren reaktiviert, wandern sie die Nervenbahnen entlang und lösen Geschwüre und Bläschen an der Haut aus.
Besonders häufig sitzen die Herpesviren in den Ganglienzellen des Nervus trigeminus. Dieser innerviert die Gesichtshaut, die Lippen und die Mundschleimhaut. Werden die Viren reaktiviert, kommt es in diesen Gebieten zu Symptomen. Am allerhäufigsten betroffen sind dabei die Lippen und der Bereich um den Mund herum. Im Volksmund nennt man die dann auftretenden kleinen schmerzhaften Geschwüre Fieberbläschen. Fachleute sprechen von einem Herpes labialis, wenn er an den Lippen oder im Mund sitzt, vom Herpes nasalis, wenn er die Nase befällt.
Fieberbläschen kündigen sich oft durch Brennen, Kribbeln oder Jucken an. Innerhalb weniger Stunden blüht der Herpes auf: Es entwickelt sich ein münzgroßer, geröteter Herd mit kleinen Blasen. Diese sind prall gefüllt mit HSV. Nach wenigen Tagen platzen sie und trocknen schließlich aus. Dabei bilden sich höchst schmerzhafte Krusten. Nach acht bis zehn Tagen ist die Wunde abgeheilt, und die Haut sieht wieder so aus wie vorher. Dummerweise bleibt es meist nicht bei der einen Attacke. Bei vielen Menschen, die das HSV in sich tragen, kommt das Fieberbläschen immer wieder. Oft an der gleichen Stelle, manchmal auch in anderen Bereichen des Mundes oder an der Nase.
In manchen Fällen bleibt es bei der Reaktivierung nicht beim harmlosen Fieberbläschen. Vor allem bei immungeschwächten Patient*innen und Neugeborenen drohen Komplikationen. Das Virus kann sich im gesamten Körper ausbreiten und das zentrale Nervensystem, die Lunge und die Leber infizieren. Atemnot, Fieber und Krampfanfälle sind nur einige der lebensbedrohlichen Folgen.
Hinweis: Manchmal kommt es durch die Reaktivierung von HSV-1 zu einer Augeninfektion. Dabei sind v.a. die Hornhaut und die Bindehaut betroffen. Bemerkbar macht sich der Augenherpes durch Rötung, Schmerzen, Juckreiz und Fremdkörpergefühl im Auge.
Was HSV aus seiner Zelle lockt
Fast alle Menschen sind mit HSV-1 infiziert. Doch nicht alle leiden unter Fieberbläschen. Das liegt daran, dass das Virus reaktiviert werden muss, bevor es aus den Nervenzellen auswandert und an der Haut zu Beschwerden führt. Provokationsfaktoren oder Trigger gibt es zahlreiche:
- UV-Strahlung der Sonne (eine andere Bezeichnung für den Herpes labialis ist auch der „Gletscherbrand“ durch starke UV-Strahlen im Gebirge)
- Fieber und Infektionskrankheiten
- Hormonumstellungen (z.B. bei der Menstruation)
- psychische Faktoren wie Stress, Ekel oder Traumata
Hinweis: Wer sehr häufig oder jeweils sehr lange unter Fieberbläschen leidet, sollte dies ärztlich abklären lassen. Dahinter kann eine Immunschwäche stecken.
Beschwerden mit Cremes und Gelen lindern
Das traditionelle Fieberbläschen ist nicht gefährlich, aber überaus lästig. Zum Glück gibt es inzwischen verschiedene Behandlungsmöglichkeiten. Besonders häufig werden spezielle Cremes eingesetzt.
Antivirale Cremes. Diese Cremes enthalten ein Virostatikum, das die Vermehrung der Viren stoppt. Trägt man sie schon beim ersten Kribbeln auf, bilden sich manchmal erst gar keine Bläschen aus. Ansonsten kann der Wirkstoff helfen, dass das Bläschen schneller abheilt und weniger schmerzt. Die Cremes sollten so früh wie möglich und dann alle drei bis vier Stunden eingesetzt werden. Für das Virostatikum Aciclovir gibt es keine Alterseinschränkung. Penciclovir darf erst ab einem Alter von zwölf Jahren angewendet werden. Aciclovir steht auch in Kombination mit antientzündlichem Hydrokortison zur Verfügung. Die Kombination soll die Symptome schneller lindern und die Wundheilung beschleunigen.
Zink. Zink soll auf Herpesviren ebenfalls einen hemmenden Effekt ausüben. Es wird für die virale Bläschenphase und die Zeit der Heilung empfohlen. Speziell für den Lippenherpes hergestellte Gele mit Zinksulfat-Heptahydrat sind in der Apotheke erhältlich.
Pflanzliche Salben. Melissenöl, Teebaumöl und Pfefferminzöl sind im Labor antiherpetisch wirksam, andere Pflanzeninhaltsstoffe haben desinfizierende Eigenschaften. Für den Lippenherpes gibt es spezielle Mixturen, z. B. Rephaderm mit Rosmarin-, Myrrhen- und Wermutkrautextrakten. Der Mikroalgenaktivstoff Spirulina-platensis-Extrakt (z.B. in Spiralin oder Ilon Lippencreme) soll das Eindringen und Anhaften von HSV in die Hautzellen verhindern. Dadurch kann er im Akutfall verhindern, dass das Bläschen weiter aufblüht. Auch vorbeugend soll Spirulina herpesanfällige Lippen schützen können. Außerdem reduziert der Algenwirkstoff die Krustenbildung und fördert die Abheilung.
Hinweis: Bei den Virostatika kommt es auch auf die Salbengrundlage an. So dringt Studien zufolge Aciclovir besonders gut in die Schleimhaut ein, wenn es mit einem Anteil von 40% Propylenglykol zubereitet ist.
Pflaster und Lippenstift
Statt Cremes lässt sich der Lippenherpes auch mit speziellen Pflastern oder Patches behandeln. Sie fördern durch Hydrokolloide die Wundheilung und reduzieren die Krustenbildung. Dabei sind sie auch ohne Wirkstoff etwa ebenso effektiv wie virostatische Cremes. Die Pflaster haben durchaus Vorteile: Sie schützen vor Infektionen und Weiterverbreitung der Viren. Außerdem lassen sie sich gut überschminken, d.h. das Fieberbläschen fällt weniger stark auf. Die Patches sollen 24 h auf der Läsion verbleiben. Beim Austausch lösen sich die Krusten mit ab – was allerdings recht schmerzhaft sein kann.
Ein weiteres Therapieprinzip ist Hitze. HSV sind wärmeempfindlich und lassen sich deshalb mit speziellen elektrischen Lippenstiften bekämpfen. Ab dem ersten Kribbeln soll man das Gerät stündlich für drei Sekunden auf die betroffene Stelle aufsetzen. Kribbelt es weiter, kann man die Behandlung nach zwei Minuten insgesamt fünf Mal pro Stunde wiederholen. Offene Bläschen oder verletzte Haut dürfen damit allerdings nicht behandelt werden. Außerdem muss die Haut frei von Cremes und trocken sein. Um eine Virenübertragung zu vermeiden, sollte der elektrische Stift nur von einer Person verwendet werden.
Tipp: Für ihre Vermehrung brauchen Herpesviren die Aminosäure L-Arginin. Nimmt man deren Gegenspieler L-Lysin ein, kann das die Abheilung unterstützen. L-Lysin ist in verschiedenen Nahrungsergänzungsmitteln (Kapseln oder Kautabletten) enthalten.
Allgemeine Maßnahmen verhindern die Ansteckung
Egal wie man seinen Lippenherpes behandelt: Auf jeden Fall sollte man dafür sorgen, dass man andere nicht infiziert. Denn die Flüssigkeit in den Bläschen ist prall gefüllt mit Viren. Hygiene ist bei einem akuten Lippenherpes deshalb oberstes Gebot. Das bedeutet:
- Hände regelmäßig waschen und desinfizieren.
- Bläschen nicht berühren oder öffnen. Cremes und Gele am besten mit einem Wattestäbchen auftragen.
- Körperkontakt mit Kindern und Schwangeren meiden.
- Läsionen mit einem Herpespatch oder Pflaster abdecken.
- Als Kontaktlinsenträger mit aktivem Lippenherpes lieber eine Brille tragen, um die Viren nicht in die Augen zu verschleppen.
- Nach dem Abheilen Zahnbürsten austauschen.
In manchen Fällen kann man dem wiederkehrenden Lippenherpes vorbeugen. Dazu muss man allerdings die Faktoren kennen, die das Aufblühen triggern. Ist Sonne der Auslöser, hilft Sonnenschutz – vor allem ein Lippenstift mit hohem Lichtschutzfaktor. Auch Kälte und trockene Luft kann HSV aufwecken. Deshalb sollte man im Winter die Lippen gut pflegen und draußen mit einem Schal oder Rollkragen vor eisigen Temperaturen schützen. Bei stressbedingtem Herpes können Entspannungstherapien zu einer besseren Stresskontrolle führen. Infektionen vermeidet man, indem man die empfohlenen Impfungen wahrnimmt und vor allem in der Erkältungszeit die Gebote der Hygiene beachtet.
Tipp: Wenn der Lippenherpes regelmäßig aufblüht, sollte man darüber Buch führen. Dadurch lassen sich die triggernden Faktoren leichter herausfinden.
Virostatika innerlich
In manchen Fällen müssen virostatische Medikamente auch innerlich eingesetzt werden. Dass ist z.B. der Fall, wenn schwere Verläufe drohen – wie bei Patient*innen mit Immunerkrankungen oder bei Neugeborenen. Meist verabreichen die Ärzt*innen den Wirkstoff dann über die Vene. Vor Zahnoperationen oder Schönheitsoperationen im Gesicht empfehlen Ärzt*innen oft die Einnahme von Aciclovir-Tabletten, um das Aufblühen von Läsionen zu verhindern. Bei immungeschwächten Menschen, die häufig Rezidive erleiden, wird zur Vorbeugung manchmal auch zu einer Langzeittherapie mit Valaciclovir oder Aciclovir in Tablettenform geraten.
Quelle: DAZ 2023, 26: 30

