Gesundheit heute
Arzneimittelexanthem
Arznei[mittel]exanthem: Hautausschlag und Schleimhautentzündung als Arzneimittelnebenwirkung, am häufigsten ausgelöst durch Antibiotika aus der Gruppe der Penicilline (z. B. Ampicillinexanthem). Daneben können auch andere Antibiotika, Herz- und Blutdruckmedikamente, Schmerzmittel, Antiepileptika, Schilddrüsenmedikamente und andere Wirkstoffe ein Arznei[mittel]exanthem verursachen.
Nach Absetzen des verdächtigen Medikaments ist die Symptomatik meist innerhalb von 1–2 Wochen rückläufig. Die Hauterscheinungen selbst werden je nach Ausmaß mit kühlenden Umschlägen, juckreizstillenden Antihistaminika und/oder Kortison behandelt.
Symptome und Leitbeschwerden
- (Meist) juckender Ausschlag, der typischerweise 7–12 Tage, bei wiederholtem Behandlungszyklus 2 Tage nach Einnahmebeginn auftritt.
- Oft kleinfleckig und leicht erhaben, ähnlich wie bei Masern oder Scharlach
- Selten netzförmig, großfleckig, mit Quaddeln, Blasen, kleinen Hautblutungen oder ausgedehnten Rötungen.
Wann zum Arzt
Am gleichen Tag, wenn
- im Zusammenhang mit der Einnahme von Tabletten oben genannte Hauterscheinungen auftreten.
Die Erkrankung
Die Haut ist das Organ, das am häufigsten von unerwünschten Arzneimittelwirkungen betroffen ist. So erleiden z. B. bis zu 10 % aller Patienten, die das Antibiotikum Ampicillin einnehmen, einen Hautausschlag. Bei anderen Arzneimitteln ist die Rate deutlich niedriger. In den meisten Fällen ist die Nebenwirkung auf den eigentlichen Wirkstoff des Arzneimittels zurückzuführen, gelegentlich jedoch auch auf Hilfsstoffe wie Füllmittel, Konservierungs-, Geschmacks- oder Farbstoffe.
Krankheitsentstehung
Ursache des Hautausschlags beim Arzneimittelexanthem ist eine allergische oder eine pseudoallergische Reaktion.
- Die allergische Reaktion wird entweder systemisch (im ganzen Körper) nach innerlicher Einnahme, z. B. durch Tabletten oder Spritzen ausgelöst, oder lokal als Kontaktallergie nach Auftragen auf die Haut oder die Schleimhaut. Sie ist eine Allergie vom verzögerten Typ und zeigt sich erst mehrere Stunden bis Tage nach Behandlungsbeginn mit einem neuen Medikament. In manchen Fällen tritt sie erst Wochen später oder sogar erst nach dem Absetzen des Medikaments auf. Erst bei weiteren Behandlungszyklen kommt es auch hier zu früheren Hautreaktionen, oft bereits nach 6–48 Stunden.
- Die pseudoallergische Reaktion (Pseudoallergie) entsteht dadurch, dass die Medikamenteneinnahme zur Freisetzung von körpereigenen Stoffen wie Histamin führt, die ihrerseits Hautausschläge hervorrufen. Dabei werden die Mastzellen im Gegensatz zu einer echten Allergie unspezifisch, d. h. ohne ein Allergen aktiviert. Die pseudoallergische Reaktion tritt deshalb im Gegensatz zur echten Allergie bereits nach erstmaliger Einnahme eines Arzneimittels auf und benötigt keine Sensibilisierung.
Formen und Verlauf
- Die häufigste Arzneimittelinduzierte Hautreaktion ist das sogenannte makulopapulöse Arzneimittelexanthem. Dieses ist sehr vielgestaltig, kann den ganzen Körper oder Rumpf betreffen oder sich auf eine kleine Stelle beschränken. Juckreiz ist häufig vorhanden, jedoch nicht zwingend. Auch das Auftreten des Exanthems variiert sehr stark. Es tritt üblicherweise 4–14 Tage nach der ersten Zufuhr des Medikaments auf, bei wiederholter Gabe verkürzt sich die Reaktionszeit auf 1–4 Tage. Meist bilden sich die Beschwerden nach Absetzen des auslösenden Arzneimittels vollständig zurück, gelegentlich finden sich jedoch als Restzustand vorübergehend schiefergraue Hautverfärbungen.
- Die akute generalisierte Pustulose tritt 1–12 Tage nach Einnahme eines Medikaments auf und klingt nach 5–7 Tagen ab. Häufige Auslöser sind Antipilzmittel wie Terbinafin, Antibiotika, aber auch Paracetamol, Allopurinol oder Sulfasalazin. Der Ausschlag beginnt meist im Gesicht und an den Gelenkbeugen, es kommt zu Rötungen, Pusteln und Schuppungen. Die Schleimhäute sind selten betroffen. Fieber und Abgeschlagenheit sind typisch, im Blut sind die weißen Blutkörperchen erhöht. Die Erkrankung wird meist mit Kortison therapiert, kann aber auch spontan abheilen.
- Beim fixen Arzneimittelexanthem (fixen Arzneimittelexanthem) entwickeln sich 30 Minuten bis zu 8 Stunden nach Medikamenteneinnahme in Gelenknähe oder auf Schleimhäuten einzelne oder mehrere münzgroße rötliche Flecken. Die Flecken bleiben häufig nach Absetzen des auslösenden Medikaments (z. B. Barbiturate oder Antibiotika wie Tetrazykline) für Monate bis Jahre bestehen, oft entwickeln sie auch eine dunkelbraune Färbung (Hyperpigmentierung). Kortisonhaltige Salben beschleunigen die Abheilung.
- Das [medikamentöse] Lyell-Syndrom (oder Toxische epidermale Nekrolyse TEN) ist die Maximalvariante einer arzneimittelbedingten Hautreaktion, die 4 bis 28 Tage nach Einnahme von Medikamenten im Rahmen eines harmlosen Infekts auftritt. Frauen sind deutlich häufiger betroffen als Männer, das Durchschnittsalter der Patienten liegt bei 60–70 Jahren. Typisch sind schmerzhafte Blasen und hohes Fieber, neben Haut und Schleimhäuten sind meist auch die Bindehäute beteiligt. Zu den lebensbedrohlichen Komplikationen gehören der Kreislaufschock aufgrund von Flüssigkeitsverlusten, bakterielle Hautinfektionen, Sepsis und Lungenentzündungen.
- Eine fototoxische Reaktion nach Medikamenteneinnahme führt erst nach Sonnenbestrahlung (auch durch Fensterglas) zu einem Arznei[mittel]exanthem, das meist auf den dem Licht ausgesetzten Hautbereich beschränkt ist.
Diagnosesicherung
Die Diagnose ist einfach, wenn der Ausschlag typisch und der Betroffene ansonsten gesund ist und nur ein Medikament im fraglichen Abstand zum Auftreten des Ausschlags eingenommen wurde.
Viele Arznei[mittel]exantheme treten aber bei Patienten mit chronischen Mehrfacherkrankungen auf, die verschiedene Medikamente einnehmen. In diesem Fall sind aufwendige Laboruntersuchungen und Hauttests erforderlich, um die Diagnose zu stellen.
Relativ einfach ist der Reexpositionsversuch durchzuführen, bei dem das fragliche Medikament erneut gegeben und ein Wiederauftreten des Ausschlags abgewartet wird. Dieser Versuch kann allerdings erst 3 Wochen nach Abklingen der Hautveränderungen erfolgen.
Differenzialdiagnosen. Verwechslungsgefahr besteht mit den Hauterscheinungen bei viralen oder bakteriellen Infekten, ausgeprägten pustulösen Formen der Schuppenflechte und auch Lichtdermatosen.
Behandlung
Der erste und wichtigste Behandlungsschritt besteht darin, das auslösende Medikament wegzulassen und auf ein Präparat aus einer anderen Wirkstoffgruppe umzustellen.
In leichten Fällen reicht es eventuell, die Beschwerden durch kühlende Umschläge, Auftragen von juckreizstillenden Lotionen, Gels und Cremes (z. B. Anaesthesulf®-Lotio, Fenistil® Gel) oder Einnahme von Antihistaminika (z. B. Cetirizin) zu lindern.
Kortison ist das Mittel der Wahl bei stärkeren Reaktionen, meist in Form von Lotionen und Cremes, in schweren Fällen auch in Form von Tabletten oder intravenös.
Die lebensbedrohliche Form des Arzneimittelexanthems, das Lyell-Syndrom, benötigt meist eine intensivmedizinische Behandlung.
Prognose
Nach Absetzen des auslösenden Medikaments heilen die Hauterscheinungen in der Regel gut ab.
Beim Lyell-Syndrom ist die Prognose dagegen ernst, 20–25 % der Betroffenen sterben daran.
Ihr Apotheker empfiehlt
Was sie selbst tun können
Aufpassen bei neuen Medikamenten. Seien Sie aufmerksam, wenn Sie neue Medikamente einnehmen! Suchen Sie Ihren Arzt auf, wenn Sie einen juckenden Ausschlag wie oben beschrieben oder andere neuartige Hauterscheinungen bemerken.
Arzt informieren. Wenn Sie schon einmal mit einem Ausschlag auf ein Medikament reagiert haben, teilen Sie dies Ihrem Arzt vor einer neuen Arzneimittelverordnung mit.
Allergiepass immer mitnehmen. Ist eine Arzneimittelallergie nachgewiesen, stellt der Arzt einen Allergiepass aus, in den er die unverträglichen Medikamente einträgt. Tragen Sie diesen Pass immer bei sich.
Komplementärmedizin
Da das Arznei[mittel]exanthem nach naturheilkundlicher Betrachtungsweise der Nesselsucht ähnelt, finden sich die therapeutischen Möglichkeiten der Komplementärmedizin an entsprechender Stelle.
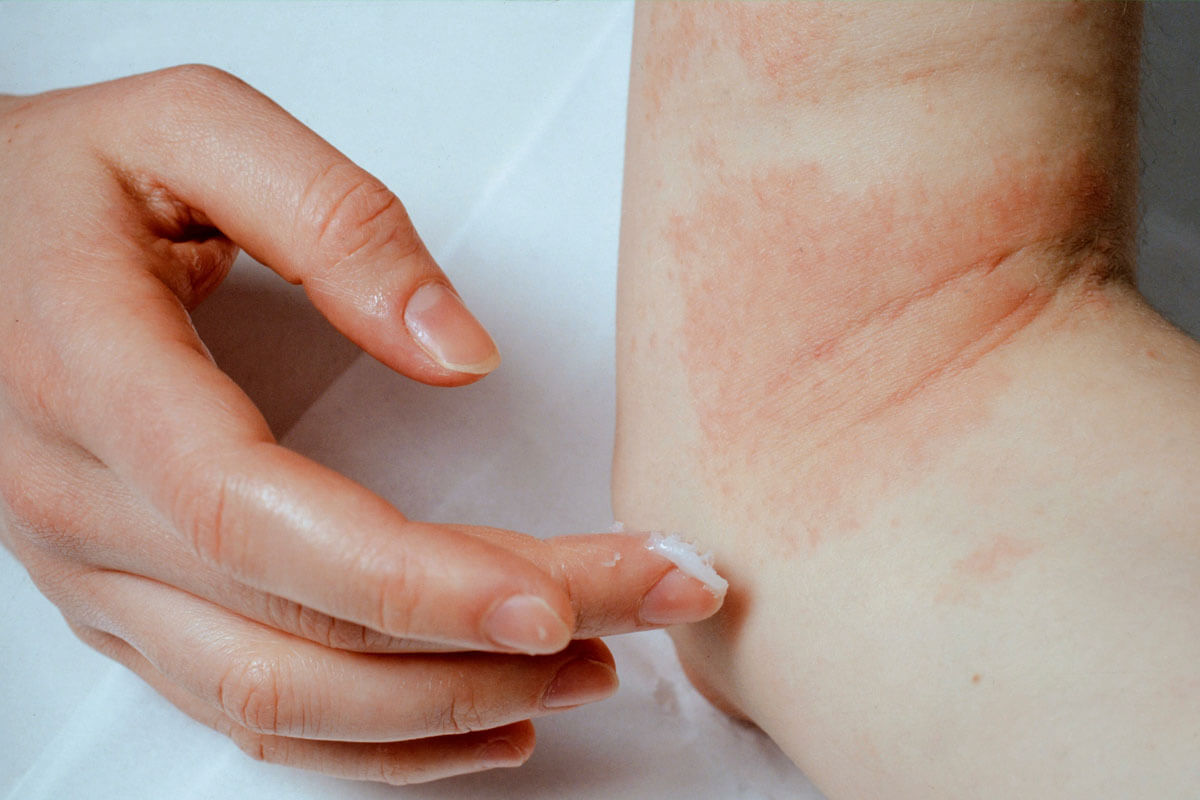
Harnstoffhaltige Cremes machen trockene Haut weich und geschmeidig.
Wieviel Urea ist gesund für die Haut?
Tausendsassa Harnstoff
Harnstoff ist ein gutes Mittel, um die Haut feucht zu halten. Doch wieviel von dem Wirkstoff sollte in Cremes enthalten sein? Und welche Zubereitungsform wirkt am besten?
Abfallprodukt mit Vorzügen
Harnstoff oder Urea ist ein Abbauprodukt des Stoffwechsels. Er wird nicht nur über den Urin, sondern auch über den Schweiß ausgeschieden und lagert sich in den oberen Schichten der Haut ab. Als sogenannter Moisturizer bindet Harnstoff Wasser und schützt die Haut so vor dem Austrocknen. Doch Harnstoff wirkt nicht nur feuchtigkeitsregulierend. Er begünstigt auch die Abschuppung der abgestorbenen Hautzellen - und er verbessert die Hautbarriere.
Etwa 7% der menschlichen Hornschicht besteht aus Harnstoff. Bei Neurodermitis ist der Harnstoffgehalt der Haut um bis zu 70% reduziert. Auch gesunde Haut kann unter Harnstoffmangel leiden: zum Beispiel wenn sie durch Heizungsluft oder zu häufiges Waschen ausgetrocknet wird. In der Folge wird die Haut spröde und rissig, manchmal juckt sie auch.
Ab 10% Harnstoff kann´s brenzlig werden
Zum Glück kann man der Haut über Pflegeprodukte leicht Harnstoff zuführen. Gängige Präparate enthalten etwa 3 bis 10 % davon. Bis zu diesen Konzentrationen wird der Harnstoff in der Regel gut vertragen. Ab einer Konzentration von 10% stellt sich - vor allem bei leicht irritierter oder entzündeter Haut - oft ein unangenehmes Brennen ein. Konzentrationen von 30% lösen die Hornhaut ab und sind nur in speziellen Situationen wie beispielsweise bei Nagelpilz anzuraten.
Harnstoff-Konzentration bis zu 10% reichen für die Hautpflege gut aus. Dabei genügt oft bereits ein geringer Wirkstoffgehalt: In einer Studie an Erwachsenen wurden Verträglichkeit und Wirksamkeit von 5%igen und 10%igen Harnstoff-Produkten verglichen. Nach sechswöchiger Anwendung führten beide Konzentrationen zu einer deutlichen Besserung des Hautzustands. Die Teilnehmenden bevorzugten allerdings die niedrigere Dosierung.
Wasser-in-Öl wirkt länger und tiefer
Doch die Wirkung von Urea-Präparaten hängt nicht nur von der Konzentration des Harnstoffs ab. Entscheidend ist, ob es sich um eine Öl-in-Wasser-Emulsion (O/W) oder eine Wasser-in-Öl-Emulsion (W/O) handelt. Letztere hat aufgrund der langsamen, gleichmäßigen Tiefenwirkung Vorteile, sagen Expert*innen.
Quelle: ptaheute

