Gesundheit heute
Nesselsucht
Nesselsucht (Nesselfieber, Quaddelsucht, Urtikaria): Hauterkrankung mit stark juckenden Quaddeln am ganzen Körper bzw. Schwellungen an Gesicht, Lippen und Schleimhäuten. Die Quaddeln und Schwellungen entstehen binnen Minuten und bilden sich nach Stunden bis Tagen auch ohne Behandlung wieder zurück (akute Nesselsucht). Typischerweise kratzen sich die Betroffenen nicht, sondern versuchen, die Beschwerden durch Reiben zu lindern.
Ursache der Quaddeln ist die Ausschüttung körpereigener Botenstoffe wie Histamin, ausgelöst durch Nahrungsmittelzusatzstoffe, Medikamente oder Insektenstiche. Manchmal entsteht die Nesselsucht auch im Rahmen von grippalen Infekten, oft bleibt der eigentliche Auslöser jedoch unbekannt.
Etwa 25 % der Bevölkerung leiden mindestens einmal im Leben an Nesselsucht, Kinder viel häufiger als Erwachsene. In 90 % der Fälle bleibt die Krankheit auf ein einmaliges, nur wenige Stunden anhaltendes Ereignis beschränkt. Wenn sie immer wieder auftritt oder über mehr als 6 Wochen, spricht man von chronischer Nesselsucht.
Behandelt wird die Nesselsucht mit kühlenden Salben und juckreizstillenden Antihistaminika, sind Schleimhäute betroffen auch mit Kortison. Daneben müssen bekannte Auslöser gemieden werden.
Symptome und Leitbeschwerden
- Binnen Minuten auftretende, weißliche bis hellrote, beetartige Erhebungen der Haut mit geröteter Umgebung
- Starker Juckreiz (ähnlich wie nach Brennnesselkontakt), eventuell mit Brennen oder Schmerzen
- Hautausschlag klingt binnen Stunden von selbst wieder ab (akute Nesselsucht)
- Manchmal zusätzlich Magen-Darm-Beschwerden (insbesondere Durchfall), Atemnot, Kopf- und/oder Gelenkschmerzen.
Wann zum Arzt
In den nächsten Tagen, wenn
- die Hautveränderungen häufiger auftreten und/oder über Tage bestehen bleiben.
Sofort den Notarzt rufen, wenn
- Atemnot und/oder Kreislaufprobleme auftreten
- Gesicht oder andere Körperregionen extreme Schwellungen entwickeln.
Die Erkrankung
Krankheitsentstehung
Der Hautausschlag bei Nesselsucht ähnelt der Reaktion nach einem Brennnesselkontakt, woher sich auch der medizinische Name Urtikaria (lateinisch für Brennnessel) ableitet. Die Beschwerden werden fast immer durch eine örtliche Freisetzung des Botenstoffs Histamin aus den Mastzellen der Haut ausgelöst. Histamin erweitert die Gefäße und macht sie durchlässiger, was sowohl zu Quaddeln als auch zu Juckreiz führt.
Ursachen und Risikofaktoren
Es gibt viele Signale, die die Mastzellen der Haut dazu bringen, Histamin auszuschütten. Unter den bekannten Auslösern sind Medikamente und Nahrungsmittel, wie zum Beispiel
- penicillinhaltige Antibiotika
- Acetylsalicylsäure (z. B. in Aspirin®)
- Geschmacks-, Konservierungs- und Farbstoffe in Lebensmitteln
- Inhaltsstoffe von Nüssen oder Soja
- spezielle Eiweiße, etwa in Milch, Fisch, Muscheln und Krustentieren.
Außer Medikamenten und Nahrungsmitteln, die zu einer Histaminausschüttung führen, gibt es noch andere Mechanismen, die eine Nesselsucht auslösen. Bei der Histaminintoleranz kommt es z. B. nach Aufnahme histaminreicher Nahrungsmittel wie reifem Käse, Rotwein oder geräucherten Produkten zu den typischen Symptomen. Hintergrund ist ein ungenügender Abbau des zugeführten Histamins, das dann zu Quaddeln und Juckreiz in der Haut führt.
Bei der Kontakturtikaria löst dagegen ein direkter Hautkontakt mit Brennnesseln, Quallen oder Schalen von Zitrusfrüchten (ameisensäurehaltige Substanzen) eine Nesselsucht aus.
Weitere Auslöser sind starke physikalische Reize (sogenannte physikalische Urtikaria), z. B. Druck auf die Haut, Sonnenlicht, starke Kälte oder extreme Temperaturschwankungen.
Außerdem tritt Nesselsucht als Begleiterscheinung verschiedener Erkrankungen auf, etwa bei Lupus erythematodes, Hepatitis, eitrigen Infektionen oder Erkältungskrankheiten bei Kindern. In manchen Fällen führt sogar extreme körperliche Anstrengung oder emotionale Erregung zur Bildung von kleinen linsengroßen Quaddeln.
Trotz der vielen bekannten Auslöser bleibt bei mehr als der Hälfte aller Patienten mit akuter oder chronischer Nesselsucht die Ursache für die Hauterscheinungen unklar.
Verlauf
Die Nesselsucht ist durch den Juckreiz zwar quälend, aber in aller Regel harmlos.
Komplikationen
Eine gefährliche Sonderform ist das Quincke-Ödem (Angioödem), bei dem nicht nur die oberen Hautschichten, sondern auch die Unterhaut betroffen ist. In der Folge schwellen die Augenlider, Lippen oder Genitalien heftig an. Sind die Atemwege – v. a. der Kehlkopf – betroffen, droht eine lebensbedrohliche Atemnot.
Starke Schwellungen, die leicht mit allergischen Reaktionen, z. B. auf Insektenstiche, verwechselt werden, sind auch ein Hinweis auf die seltene Erbkrankheit HAE (Hereditäres Angioödem). Meist sind Gesicht, Hals, Arme, Beine, Magen-Darm-Trakt, Geschlechtsorgane und Gesäß betroffen. Auslöser ist ein erblich bedingter Mangel oder eine Minderfunktion des C1-Esterase-Inhibitors. Dadurch wird vermehrt das Gewebshormon Bradykinin freigesetzt. In der Folge werden die Gefäßwände durchlässiger. Es kommt zu Schwellungen, die bei Auftreten im Luftröhrenbereich tödlich sein können (Larynxödeme).
Diagnosesicherung
Die Nesselsucht ist anhand der typischen Hautveränderungen zu erkennen. Tritt sie wiederholt auf oder bleibt sie über längere Zeit bestehen, wird nach möglichen Auslösern gesucht.
Neben Allergietests können auch Kälte-, Wärme- und Drucktests, ein Differenzialblutbild, Messungen von Immunglobulinen sowie Stuhl- und Urinuntersuchungen Hinweise auf die allergieauslösenden Faktoren liefern. Werden Nahrungsmittel oder -zusatzstoffe als Auslöser vermutet, helfen spezielle Suchdiäten und orale Provokationstests.
Differenzialdiagnosen. Juckreiz, Quaddeln und Rötungen der Haut finden sich auch beim Arzneimittelexanthem, bei Insektenstichen oder beim bullösen Pemphigoid.
Behandlung
Ist ein Auslöser der Quaddeln gefunden, muss dieser gemieden werden. Juckreiz, Quaddeln und Komplikationen werden je nach Ausmaß mit kühlenden Umschlägen oder Medikamenten behandelt.
Akute Nesselsucht
Bei milden Formen helfen kühlende Umschläge sowie juckreizstillende Salben und Cremes (siehe "Ihr Apotheker empfiehlt"). Bei starkem Juckreiz kommen auch nicht müde machende Antihistaminika in Tablettenform wie Desloratadin (z. B. Aerius®) oder Levocetirizin (z. B. Xusal®) zum Einsatz, die das Histamin und damit die Quaddelbildung und den Juckreiz mehr oder minder unterdrücken. Alternativ verordnen manche Ärzte auch Mastzellstabilisatoren wie Cromoglicinsäure oder Leukotrienantagonisten wie z. B. Montelukast®.
Bei Luftnot, Lippenschwellung, Kreislaufschwäche und ausgedehntem Befall weist der Arzt den Patienten als Notfall in die Klinik ein. Dort spritzt der Arzt Antihistaminika und/oder Kortison, eventuell auch Adrenalin intravenös. Reicht dies nicht aus, ist eine künstliche Beatmung bzw. ein Luftröhrenschnitt als Notfallmaßnahme und/oder eine Behandlung des Kreislaufschocks notwendig. Liegt ein C1-Inhibitor-Mangel vor, bekommt der Patient ein C1-Inhibitor-Konzentrat intravenös oder einen Bradykinin-B2-Rezeptorantagonisten (z. B. Icatibant®) subkutan gespritzt.
Chronische Nesselsucht
Bei der chronischen Nesselsucht reichen äußerliche Therapiemaßnahmen wie juckreizstillende und kühlende Umschläge, Salben und Lotionen häufig nicht aus. Deshalb verordnet der Arzt meist Tabletten, und zwar zunächst Antihistaminika. Damit die Mastzellen dauerhaft unterdrückt werden, ist es wichtig, die Antihistaminika regelmäßig (das heißt nicht nur beim Auftreten von Beschwerden) einzunehmen.
Sollten sich die Symptome der Nesselsucht unter der Basistherapie nicht bessern, hilft die zusätzliche Gabe von Omalizumab (z. B. Xolair®). Hierbei handelt es um einen monoklonalen Antikörper, der für die Therapie von allergischem Asthma zugelassen ist und alle 4 Wochen unter die Haut gespritzt wird. Seine genaue Wirkung ist unklar, die Experten gehen davon aus, dass Omalizumab IgE "wegfängt" und dadurch die Reaktion der Mastzellen vermindert. Häufige Nebenwirkungen von Omalizumab sind Bauchschmerzen, Kopfschmerzen, Übelkeit oder Durchfall, außerdem kann es zu allergischen Reaktionen kommen. Die meisten Patienten sprechen bereits vor der zweiten Behandlung und meist vollständig auf die Therapie an, bei einigen Patienten sind mehrere Injektionen nötig.
Tritt im Zeitraum von sechs Monaten keine Besserung ein oder sind die Beschwerden für den Patienten unerträglich, empfehlen die Ärzte eine Therapie mit Ciclosporin. Dieser Wirkstoff unterdrückt das Immunsystem. Er hat zur Behandlung der Nesselsucht keine Zulassung, die Therapie erfolgt also off-label.
Prognose
Die akute Nesselsucht verschwindet häufig von selbst, ist sie behandlungsbedürftig, bessert sie sich durch Gabe von Medikamenten meist schnell. Nur weniger als 1 % der Fälle geht in eine chronische Nesselsucht über.
Auch bei der chronischen Nesselsucht schwächen sich die Beschwerden nach jahrelangem Meiden des Auslösers oft ab, zumindest wenn ein Auslöser bekannt ist.
Milde Formen der chronischen Nesselsucht, bei der sich kein Auslöser finden lässt, heilen meist innerhalb von 24 Monaten ab. Wenn nicht, drohen jedoch jahrelange Schübe der Erkrankung.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
Kältepackungen. Leichte Formen der Nesselsucht sind binnen weniger Stunden auch ohne Therapie rückläufig. Gegen den starken Juckreiz helfen kühlende Umschläge, Kältepackungen (Coolpacks®) oder kalte Duschen.
Tabletten, Lotionen und Salben. Eine gute Wirkung zeigen Tabletten (z. B. Loraderm®) sowie Lotionen mit schmerzbetäubenden Wirkstoffen (z. B. Anaesthesulf®-Lotio). Die gerne eingesetzten auch antihistaminikahaltigen Salben, Gele (z. B. Fenistil® Gel) wirken oft nur wenig. Alternative sind Cremes oder Emulsionen mit 0,5–2 % Hydrocortison wie z. B. Linolacort®.
Komplementärmedizin
Bei akuten Schüben von Nesselsucht sind naturheilkundliche Therapien nicht indiziert, da die Gefahr eines anaphylaktischen (allergischen) Schocks besteht. Die Ursachen müssen medizinisch abgeklärt werden. Da bei chronischen Formen jedoch häufig zunächst keine eindeutige Ursache für die Hautreaktion gefunden wird, ist hier der Einsatz komplementärmedizinischer Methoden sinnvoll, die Neigung zur Quaddelbildung lässt mitunter nach. Bei der chronischen Nesselsucht können u. a. Ernährungsumstellung (Allergietest!), Akupunktur, juckreizlindernde Kompressen, Bäder, Pflanzenheilkunde sowie die Klimatherapie helfen.
Hydrotherapie. Neben Kneippschen Güssen (Wechselbädern) sind auch Bäder mit Kamillenzusatz, Schachtelhalm oder Kleie günstig. Auch schwefel- und ölhaltige Bäder sowie Bäder in Salzwasser (1 Esslöffel auf 1 l Wasser) können helfen. Den Juckreiz lindern feucht-kalte Kompressen mit 1%igem Mentholspiritus.
Klimatherapie. Bei knapp der Hälfte der Betroffenen stellt sich eine Besserung der Symptome nach einem Kuraufenthalt an der Ostseeküste oder in hochalpinen Regionen ein.
Akupunktur. Mithilfe der Akupunktur lässt sich bei chronischer Nesselsucht in manchen Fällen die Medikamentengabe reduzieren.
Pflanzenheilkunde. Aus den Heilpflanzen Hamamelis, Eichenrinde, Kamille, Zistrose, Ringelblume oder schwarzem Tee (ohne Aroma) lassen sich Aufgüsse für Kompressen zubereiten, die etwa 20 Minuten lang aufgelegt werden. Bei Nesselsucht, die durch Kälte, Nässe oder Druck entsteht, hat sich sowohl innerlich als auch äußerlich der Bittersüßstängel (Cefabene®, als Salbe, Tropfen oder Tabletten erhältlich) bewährt, er wird aufgrund seiner entzündungshemmenden, antiallergischen Eigenschaften auch als pflanzliches Kortison bezeichnet.
Homöopathie. Die Homöopathie empfiehlt bei starkem Brennschmerz und Verschlechterung durch Wärme Urtica urens oder Apis mellifica, bei Quaddelbildung aufgrund intensiver Sonneneinstrahlung oder Klimawechsel Natrium chloratum.
Lichttherapie. Vereinzelt wird von Erfolgen nach Bestrahlungen mit der Höhensonne sowie UVA1-Therapien berichtet. Hitze wie auch Sonneneinstrahlung können die Nesselsucht aber auch auslösen.
Weiterführende Informationen
- www.urtikaria.net – Internetseite des urticaria network e. V., Berlin: Forum, Selbsthilfetipps, Selbsttests und weitere Infos rund um die Nesselsucht.
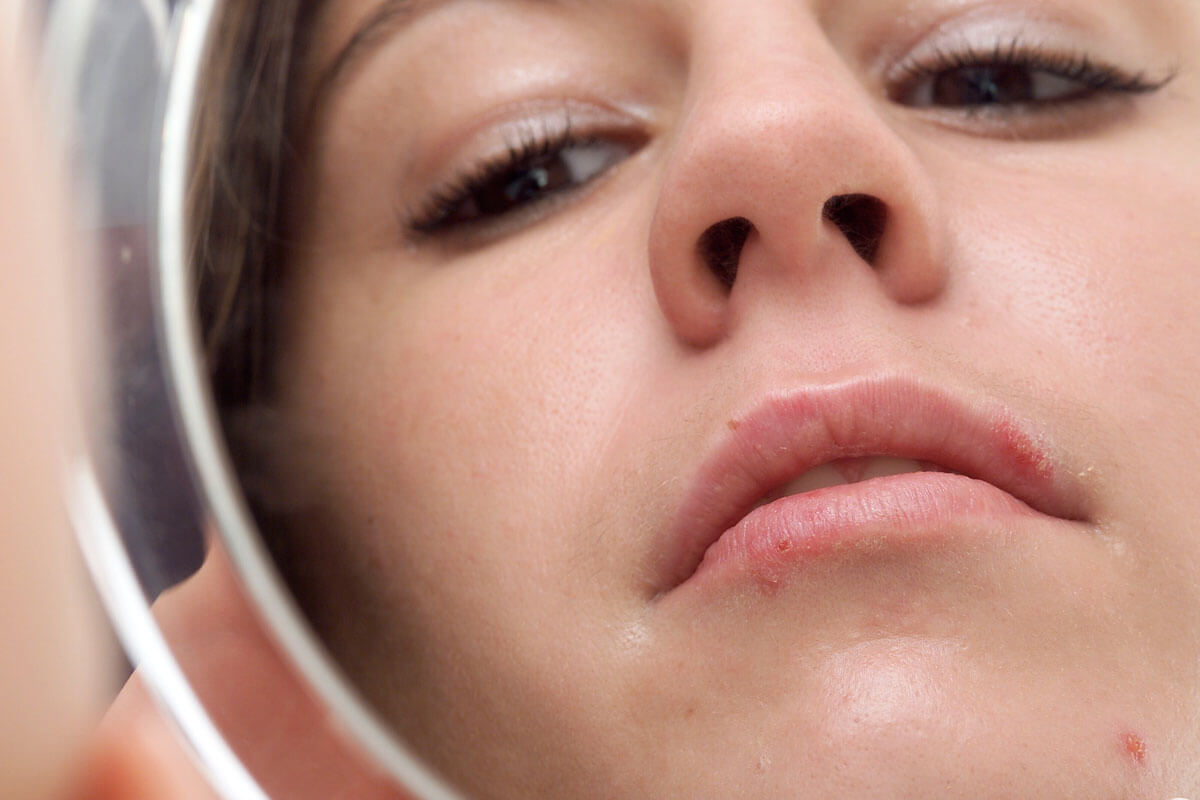
Lippenherpes lässt sich bezwingen
Mit Creme, Patch oder Hitze
Lippenherpes juckt, schmerzt und ist mit seinen gelblichen Krusten alles andere als eine Zierde. Häufig taucht er gerade dann auf, wenn man ihn am allerwenigstens gebrauchen kann. Zum Glück gibt es gegen die üblen Fieberbläschen inzwischen viele Gegenmittel. Wer sie frühzeitig einsetzt, hat gute Chance, den Herpes im Zaum zu halten.
Lebenslange Untermieter
Herpes-simplex-Viren (HSV) sind weit verbreitet. Am häufigsten kommt der Typ HSV-1 vor: Neun von zehn Erwachsenen tragen ihn in sich. Die meisten stecken sich damit schon in der frühen Kindheit an. Das Virus gelangt dabei über Körperflüssigkeiten wie Speichel oder Nasensekrete zunächst auf die Schleimhaut oder wird eingeatmet. Von dort erreicht es dann die Blutbahn. Nach dieser ersten, oft unbemerkten Infektion ziehen sich die Viren in bestimmte Nervenzellen (Ganglienzellen) zurück und bleiben lebenslang im Körper. Werden die „schlafenden“ Viren allerdings durch Stress oder andere Faktoren reaktiviert, wandern sie die Nervenbahnen entlang und lösen Geschwüre und Bläschen an der Haut aus.
Besonders häufig sitzen die Herpesviren in den Ganglienzellen des Nervus trigeminus. Dieser innerviert die Gesichtshaut, die Lippen und die Mundschleimhaut. Werden die Viren reaktiviert, kommt es in diesen Gebieten zu Symptomen. Am allerhäufigsten betroffen sind dabei die Lippen und der Bereich um den Mund herum. Im Volksmund nennt man die dann auftretenden kleinen schmerzhaften Geschwüre Fieberbläschen. Fachleute sprechen von einem Herpes labialis, wenn er an den Lippen oder im Mund sitzt, vom Herpes nasalis, wenn er die Nase befällt.
Fieberbläschen kündigen sich oft durch Brennen, Kribbeln oder Jucken an. Innerhalb weniger Stunden blüht der Herpes auf: Es entwickelt sich ein münzgroßer, geröteter Herd mit kleinen Blasen. Diese sind prall gefüllt mit HSV. Nach wenigen Tagen platzen sie und trocknen schließlich aus. Dabei bilden sich höchst schmerzhafte Krusten. Nach acht bis zehn Tagen ist die Wunde abgeheilt, und die Haut sieht wieder so aus wie vorher. Dummerweise bleibt es meist nicht bei der einen Attacke. Bei vielen Menschen, die das HSV in sich tragen, kommt das Fieberbläschen immer wieder. Oft an der gleichen Stelle, manchmal auch in anderen Bereichen des Mundes oder an der Nase.
In manchen Fällen bleibt es bei der Reaktivierung nicht beim harmlosen Fieberbläschen. Vor allem bei immungeschwächten Patient*innen und Neugeborenen drohen Komplikationen. Das Virus kann sich im gesamten Körper ausbreiten und das zentrale Nervensystem, die Lunge und die Leber infizieren. Atemnot, Fieber und Krampfanfälle sind nur einige der lebensbedrohlichen Folgen.
Hinweis: Manchmal kommt es durch die Reaktivierung von HSV-1 zu einer Augeninfektion. Dabei sind v.a. die Hornhaut und die Bindehaut betroffen. Bemerkbar macht sich der Augenherpes durch Rötung, Schmerzen, Juckreiz und Fremdkörpergefühl im Auge.
Was HSV aus seiner Zelle lockt
Fast alle Menschen sind mit HSV-1 infiziert. Doch nicht alle leiden unter Fieberbläschen. Das liegt daran, dass das Virus reaktiviert werden muss, bevor es aus den Nervenzellen auswandert und an der Haut zu Beschwerden führt. Provokationsfaktoren oder Trigger gibt es zahlreiche:
- UV-Strahlung der Sonne (eine andere Bezeichnung für den Herpes labialis ist auch der „Gletscherbrand“ durch starke UV-Strahlen im Gebirge)
- Fieber und Infektionskrankheiten
- Hormonumstellungen (z.B. bei der Menstruation)
- psychische Faktoren wie Stress, Ekel oder Traumata
Hinweis: Wer sehr häufig oder jeweils sehr lange unter Fieberbläschen leidet, sollte dies ärztlich abklären lassen. Dahinter kann eine Immunschwäche stecken.
Beschwerden mit Cremes und Gelen lindern
Das traditionelle Fieberbläschen ist nicht gefährlich, aber überaus lästig. Zum Glück gibt es inzwischen verschiedene Behandlungsmöglichkeiten. Besonders häufig werden spezielle Cremes eingesetzt.
Antivirale Cremes. Diese Cremes enthalten ein Virostatikum, das die Vermehrung der Viren stoppt. Trägt man sie schon beim ersten Kribbeln auf, bilden sich manchmal erst gar keine Bläschen aus. Ansonsten kann der Wirkstoff helfen, dass das Bläschen schneller abheilt und weniger schmerzt. Die Cremes sollten so früh wie möglich und dann alle drei bis vier Stunden eingesetzt werden. Für das Virostatikum Aciclovir gibt es keine Alterseinschränkung. Penciclovir darf erst ab einem Alter von zwölf Jahren angewendet werden. Aciclovir steht auch in Kombination mit antientzündlichem Hydrokortison zur Verfügung. Die Kombination soll die Symptome schneller lindern und die Wundheilung beschleunigen.
Zink. Zink soll auf Herpesviren ebenfalls einen hemmenden Effekt ausüben. Es wird für die virale Bläschenphase und die Zeit der Heilung empfohlen. Speziell für den Lippenherpes hergestellte Gele mit Zinksulfat-Heptahydrat sind in der Apotheke erhältlich.
Pflanzliche Salben. Melissenöl, Teebaumöl und Pfefferminzöl sind im Labor antiherpetisch wirksam, andere Pflanzeninhaltsstoffe haben desinfizierende Eigenschaften. Für den Lippenherpes gibt es spezielle Mixturen, z. B. Rephaderm mit Rosmarin-, Myrrhen- und Wermutkrautextrakten. Der Mikroalgenaktivstoff Spirulina-platensis-Extrakt (z.B. in Spiralin oder Ilon Lippencreme) soll das Eindringen und Anhaften von HSV in die Hautzellen verhindern. Dadurch kann er im Akutfall verhindern, dass das Bläschen weiter aufblüht. Auch vorbeugend soll Spirulina herpesanfällige Lippen schützen können. Außerdem reduziert der Algenwirkstoff die Krustenbildung und fördert die Abheilung.
Hinweis: Bei den Virostatika kommt es auch auf die Salbengrundlage an. So dringt Studien zufolge Aciclovir besonders gut in die Schleimhaut ein, wenn es mit einem Anteil von 40% Propylenglykol zubereitet ist.
Pflaster und Lippenstift
Statt Cremes lässt sich der Lippenherpes auch mit speziellen Pflastern oder Patches behandeln. Sie fördern durch Hydrokolloide die Wundheilung und reduzieren die Krustenbildung. Dabei sind sie auch ohne Wirkstoff etwa ebenso effektiv wie virostatische Cremes. Die Pflaster haben durchaus Vorteile: Sie schützen vor Infektionen und Weiterverbreitung der Viren. Außerdem lassen sie sich gut überschminken, d.h. das Fieberbläschen fällt weniger stark auf. Die Patches sollen 24 h auf der Läsion verbleiben. Beim Austausch lösen sich die Krusten mit ab – was allerdings recht schmerzhaft sein kann.
Ein weiteres Therapieprinzip ist Hitze. HSV sind wärmeempfindlich und lassen sich deshalb mit speziellen elektrischen Lippenstiften bekämpfen. Ab dem ersten Kribbeln soll man das Gerät stündlich für drei Sekunden auf die betroffene Stelle aufsetzen. Kribbelt es weiter, kann man die Behandlung nach zwei Minuten insgesamt fünf Mal pro Stunde wiederholen. Offene Bläschen oder verletzte Haut dürfen damit allerdings nicht behandelt werden. Außerdem muss die Haut frei von Cremes und trocken sein. Um eine Virenübertragung zu vermeiden, sollte der elektrische Stift nur von einer Person verwendet werden.
Tipp: Für ihre Vermehrung brauchen Herpesviren die Aminosäure L-Arginin. Nimmt man deren Gegenspieler L-Lysin ein, kann das die Abheilung unterstützen. L-Lysin ist in verschiedenen Nahrungsergänzungsmitteln (Kapseln oder Kautabletten) enthalten.
Allgemeine Maßnahmen verhindern die Ansteckung
Egal wie man seinen Lippenherpes behandelt: Auf jeden Fall sollte man dafür sorgen, dass man andere nicht infiziert. Denn die Flüssigkeit in den Bläschen ist prall gefüllt mit Viren. Hygiene ist bei einem akuten Lippenherpes deshalb oberstes Gebot. Das bedeutet:
- Hände regelmäßig waschen und desinfizieren.
- Bläschen nicht berühren oder öffnen. Cremes und Gele am besten mit einem Wattestäbchen auftragen.
- Körperkontakt mit Kindern und Schwangeren meiden.
- Läsionen mit einem Herpespatch oder Pflaster abdecken.
- Als Kontaktlinsenträger mit aktivem Lippenherpes lieber eine Brille tragen, um die Viren nicht in die Augen zu verschleppen.
- Nach dem Abheilen Zahnbürsten austauschen.
In manchen Fällen kann man dem wiederkehrenden Lippenherpes vorbeugen. Dazu muss man allerdings die Faktoren kennen, die das Aufblühen triggern. Ist Sonne der Auslöser, hilft Sonnenschutz – vor allem ein Lippenstift mit hohem Lichtschutzfaktor. Auch Kälte und trockene Luft kann HSV aufwecken. Deshalb sollte man im Winter die Lippen gut pflegen und draußen mit einem Schal oder Rollkragen vor eisigen Temperaturen schützen. Bei stressbedingtem Herpes können Entspannungstherapien zu einer besseren Stresskontrolle führen. Infektionen vermeidet man, indem man die empfohlenen Impfungen wahrnimmt und vor allem in der Erkältungszeit die Gebote der Hygiene beachtet.
Tipp: Wenn der Lippenherpes regelmäßig aufblüht, sollte man darüber Buch führen. Dadurch lassen sich die triggernden Faktoren leichter herausfinden.
Virostatika innerlich
In manchen Fällen müssen virostatische Medikamente auch innerlich eingesetzt werden. Dass ist z.B. der Fall, wenn schwere Verläufe drohen – wie bei Patient*innen mit Immunerkrankungen oder bei Neugeborenen. Meist verabreichen die Ärzt*innen den Wirkstoff dann über die Vene. Vor Zahnoperationen oder Schönheitsoperationen im Gesicht empfehlen Ärzt*innen oft die Einnahme von Aciclovir-Tabletten, um das Aufblühen von Läsionen zu verhindern. Bei immungeschwächten Menschen, die häufig Rezidive erleiden, wird zur Vorbeugung manchmal auch zu einer Langzeittherapie mit Valaciclovir oder Aciclovir in Tablettenform geraten.
Quelle: DAZ 2023, 26: 30

