Gesundheit heute
Hypophysenvorderlappen-Unterfunktion
Hypophysenvorderlappen-Unterfunktion (HVL-Insuffizienz, Hypopituitarismus): Teilweises oder völliges Versagen der Ausschüttung der Steuerhormone des Hypophysenvorderlappens. Diese Unterfunktion tritt bei Tumoren des Hypophysenvorderlappens oder als Folge von Schädel-Hirn-Verletzungen auf. Die Erkrankung ist durch die Gabe von Hormonen gut behandelbar, unbehandelt aber lebensgefährlich.
Die Erkrankung
Die Beschwerden setzen meist nur schleichend ein. Zuerst bemerkt der Betroffene die Effekte fehlender Sexualhormonfunktionen beispielsweise am Rückgang der Schambehaarung, Kleinerwerden der Brüste (bei Frauen) oder Hoden (bei Männern). Sodann kommt es zu Allgemeinbeschwerden wie Blässe, Müdigkeit und Leistungsminderung sowie bei Kindern zu einem Stopp des Körperwachstums. Ganz zuletzt fallen die Hormone der Nebennierenrinde aus.
Stellt die Hypophyse die Hormonfreisetzung vollständig ein, kommt es zu einem hypophysären Koma mit Atem- und Kreislaufstörungen, Unterkühlung, Unterzucker und Bewusstlosigkeit.
Die Prognose ist in der Regel gut, wenn frühzeitig sämtliche fehlenden Hormone ersetzt werden und die Therapie gut überwacht wird.
Das macht der Arzt
Die Diagnose einer Hypophysenvorderlappenunterfunktion wird durch hormonelle Stimulationstests gestellt. Im nächsten Schritt wird nach den Ursachen (z. B. einem Tumor) mittels CT, Kernspin und augenärztlicher Untersuchung gesucht.
Wenn möglich, wird die Ursache beseitigt, z. B. durch operative Tumorentfernung. Die ausgefallenen Hormone müssen lebenslang ersetzt werden (Hormonersatztherapie).
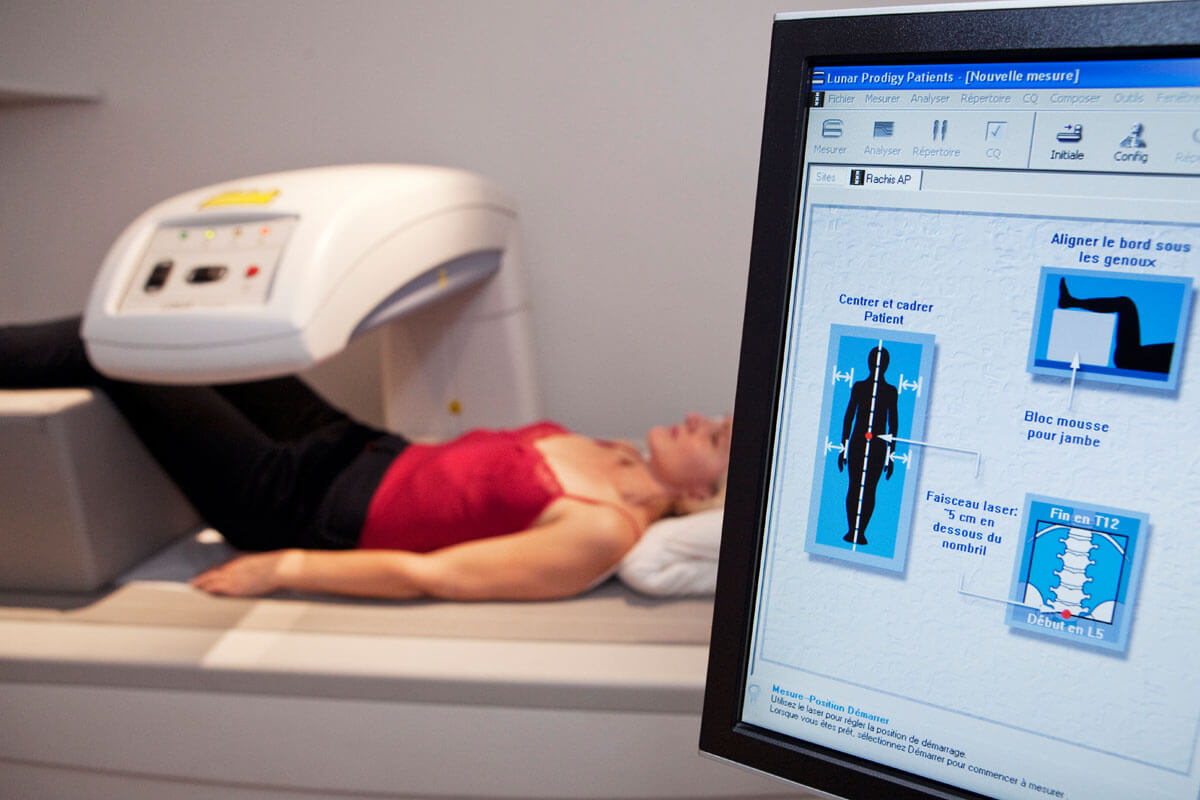
Bei chronisch-entzündlichen Darmerkrankungen sollte frühzeitg die Knochendichte geprüft werden.
Crohn und Colitis bedrohen Knochen
Knochendichte früh verringert
Patient*innen mit chronisch-entzündlichen Darmerkrankungen müssen gut auf ihre Knochen aufpassen. Sie haben oft schon zu Beginn der Erkrankung eine erniedrigte Knochendichte.
Darmentzündung nagt am Knochen
Chronisch entzündliche Darmerkrankungen wie die Colitis ulcerosa oder der Morbus Crohn gehen häufig mit anderen Störungen einher. So kann es vermehrt zu rheumatischen Beschwerden, aber auch zu Entzündungen der Augen kommen. Besonders oft werden jedoch die Knochen in Mitleidenschaft gezogen, wie eine dänische Arbeitsgruppe nachgewiesen hat.
Die Forschenden haben dafür untersucht, wie es bei Patient*innen mit neu aufgetretener chronisch-entzündlicher Darmerkrankung mit der Knochendichte aussieht. Über 300 Betroffene nahmen an der Studie teil und unterzogen sich einer Knochendichtemessung. Bei 17 % der Colitis-Patient*innen wurde eine Osteoporose entdeckt, 27 % litten unter der Vorstufe davon, einer Osteopenie. In der Crohn-Gruppe hatten gut 5% eine Osteoporose und fast 20% eine Osteopenie.
Risiko unabhängig von Medikamenten erhöht
Das Risiko für eine Osteopenie war nach den Berechnungen um 86% erhöht, das für eine handfeste Osteoporose um 42%– unabhängig vom Alter. Mit den eingenommenen Medikamenten oder dem Schweregrad der Darmerkrankung stand die Knochendichte in keinem Zusammenhang.
Jede vierte Patient*in mit einer neu diagnostizierten chronisch-entzündlichen Darmerkrankung hatte damit eine zu geringere Knochendichte, fasst die Arbeitsgruppe die Ergebnisse zusammen. Dies ist umso bedenklicher, als dass diese Erkrankungen oft mit Kortison behandelt werden – ein Wirkstoff, der ebenfalls an den Knochen nagt.
Frühzeitig Knochendichte prüfen
Fachleute raten deshalb, CED-Patient*innen schon zu Beginn ihrer Erkrankung auf Osteoporose zu prüfen und gegebenenfalls eine knochenschützende Therapie einzuleiten.
Quelle: Ärzteblatt

