Gesundheit heute
Schuppenflechte
Häufigkeit: 3
Schuppenflechte (Psoriasis vulgaris): Chronische, meist schubweise auftretende Hautkrankheit mit starker Schuppenbildung. Häufig zeigen sich auch krankhafte Nagelveränderungen. Als Ursache wird eine erbliche Autoimmunerkrankung angenommen, die bei bakteriellen Infekten, Stress, Einnahme bestimmter Medikamente oder anderen Auslösern zum Ausbruch kommt und zu einer massiv beschleunigten Zellerneuerung in der Oberhaut führt. An einer Schuppenflechte leiden etwa 2–3 % der Bevölkerung.
Die Erkrankung verläuft individuell verschieden. Bei etwa einem Viertel der Betroffenen tritt die Schuppenflechte nur einmalig auf, bei anderen wechseln sich Krankheitsschübe und belastungsfreie Phasen ab. Die Schuppenflechte ist nicht heilbar, lässt sich aber recht gut behandeln. Bei schwerer Ausprägung leiden Betroffene oft sehr unter ihrem äußeren Erscheinungsbild. Wichtig zu wissen ist auch, dass die Erkrankung für die Mitmenschen nicht ansteckend ist.
Symptome und Leitbeschwerden
- Scharf begrenzte, gerötete Herde mit silbrig-grauen Schuppen, v. a. an den Streckseiten der Arme und Beine (Ellenbogen, Knie), den Handinnenflächen und Fußsohlen, den Nägeln und am behaarten Kopf
- Krank aussehende Nägel
- Manchmal Juckreiz.
Wann in die Arztpraxis
In den nächsten Tagen, wenn
- sich die Haut plötzlich deutlich sichtbar wie oben beschrieben schuppt.
Heute noch, wenn
- Eiterpusteln auftreten.
Die Erkrankung
Krankheitsentstehung
Schuppenflechte ist eine genetische Erkrankung, d. h. die Veranlagung dafür wird vererbt. Das bedeutet aber nicht, dass auch jeder mit einer entsprechenden Erbanlage daran erkrankt. Wenn die Krankheit aber ausbricht, dann richtet sich das körpereigene Immunsystem, insbesondere die T-Lymphozyten, gegen die Zellen der Oberhaut. Dadurch kommt es in der Oberhaut zu einer Entzündung. Der Körper reagiert darauf mit der Produktion vieler neuer Hautzellen (beschleunigte Zellproliferation) – obwohl sich eigentlich noch genug Hautzellen im betroffenen Areal befinden. Während eine Oberhautzelle in gesunder Haut innerhalb von etwa 30 Tagen von der Keimschicht zur Hautoberfläche wandert, ist dieser Vorgang bei der Schuppenflechte auf etwa 4–8 Tage verkürzt. Die Haut verdickt sich und beginnt sich stark zu schuppen. Folge ist die typische Anhäufung silbrig-weißer Schuppen auf scharf begrenzten, runden, leicht erhabenen, rötlichen Flecken. Solche Schuppenherde werden auch Plaques genannt. Insgesamt ist die Haut trocken und neigt zu schmerzhaften Rissen.
Klinik und Verlauf
Die eine Schuppenflechte gibt es nicht – vielmehr verläuft sie bei den Betroffenen individuell sehr unterschiedlich. Besonders häufig tritt sie zum ersten Mal während der Pubertät oder im Alter zwischen 40 und 50 Jahren auf. Erkennen lässt sie sich an den typischen Schuppenherden, die meistens münz- bis handtellergroß sind, manchmal auch deutlich kleiner. Sie können sowohl als einzelne, scharf begrenzte Flecken auftreten als auch großflächig zusammenfließen (konfluieren) und ganze Körperpartien bedecken. Typischerweise sind die Herde an beiden Körperhälften symmetrisch ausgeprägt. Häufig besteht Juckreiz. Bei etwa der Hälfte der Patient*innen kommen krankhafte Nagelveränderungen in Form von gelblichen Verfärbungen (Ölflecknägel), grübchenförmigen Einsenkungen (Tüpfelnägel) oder schlimmstenfalls zerbröckelnde Krümelnägeln hinzu.
Zwei Drittel der Betroffenen zeigen einen chronischen Verlauf mit immer wiederkehrenden Schüben. Die Krankheitsschübe treten v. a. in der Herbst- und Winterzeit auf, wenn die Haut durch trockene Heizungsluft und widrige Wetterverhältnisse belastet ist. In den Sommermonaten kommt es dagegen häufig zu einer Besserung.
Begünstigende Faktoren
Trotz der genetischen Veranlagung bricht die Krankheit nicht immer aus. Oft wird sie durch bestimmte Faktoren getriggert, zum Beispiel durch Stress, Infekte oder Grunderkrankungen wie Diabetes oder eine Infektion. Auch andere Einflüsse können akute Schübe auslösen oder einen bestehenden Schub verschlimmern, etwa
- physikalische Faktoren wie exzessives Sonnenbaden, Druck oder Verletzungen
- chemische Reize wie Kosmetika oder Lösungsmittel
- Medikamente wie Betablocker, ACE-Hemmer, Lithium, Malariamittel oder Rheumamittel
- Genussmittel wie Alkohol und Nikotin.
Komplikationen
Als Komplikation der Schuppenflechte tritt bei mindestens 5 % der Betroffenen eine Psoriasis-Arthrose (Psoriasis arthropathica) auf, also eine schmerzhafte Entzündung von Gelenken insbesondere an Fingern und Zehen, Knie- und Hüftgelenken, In ausgeprägter Form droht sogar eine Gelenkverformung. Besonders gefährdet sind Patient*innen mit einer Psoriasis inversa, die v. a. die Analfalte, die Genitalregion, den Bauchnabel, die Handflächen, die Fußsohlen und die Nägel befällt. Weitere, äußerst seltene, aber schwere Sonderformen sind die psoriatische Erythrodermie, bei der die gesamte Haut gerötet und mit Schuppen bedeckt ist, und die Psoriasis pustulosa (0,5–2,5 %), die mit der Bildung von Eiterpusteln einhergeht und bei einem Befall des gesamten Körpers tödlich verlaufen kann.
Auch besteht bei Patient*innen mit Schuppenflechte ein höheres Risiko für Herz-Kreislauf-Erkrankungen. Wissenschaftler*innen ermittelten ein gegenüber Gesunden um 10 bis 30 Prozent erhöhtes Risiko, einen Herzinfarkt oder Schlaganfall zu erleiden oder daran zu sterben. Dabei ist die Gefahr umso größer, je schwerer die Symptome der Schuppenflechte ausgeprägt sind. Patient*innen mit einer Schuppenflechte entwickeln zudem häufiger einen Morbus Crohn oder eine Zöliakie.
Diagnosesicherung
Die Krankengeschichte und die typischen Hautveränderungen reichen meist aus, um die Diagnose zu stellen. Die Schuppenflechte zeigt einige charakteristische Phänomene, die die Hautärzt*in provozieren kann:
- Kerzenfleckphänomen. Hier wird die Schuppenschicht bei leichtem Kratzen heller und lässt sich gut entfernen, ähnlich wie bei einem Kerzenwachsfleck.
- Phänomen des letzten Häutchens. Werden Schuppen entfernt, erscheint ein glänzendes letztes Häutchen, nach weiterem Kratzen zeigen sich winzige punktförmige Blutungen (blutiger Tau, Auspitz-Zeichen).
Zweifelt die Hautärzt*in dennoch an der Diagnose, entnimmt sie unter örtlicher Betäubung eine kleine Hautprobe (Biopsie).
PASI-Index. Das Ausmaß der Schuppenflechte wird mit dem Psoriasis Area and Severity Index (PASI) ermittelt. Dabei beurteilt die Ärzt*in die Herde in Bezug auf Rötung, Schuppung, Hautdicke, Ausdehnung und Körperregion. Insgesamt sind 0 bis 72 Punkte möglich, bei ≤ 10 Punkten handelt es sich um eine leichte Form, bei > 10 Punkten um eine mittelschwere bis schwere Schuppenflechte. Der PASI dient nicht nur der Therapieplanung – regelmäßig gemessen, lässt sich mit seiner Hilfe auch der Verlauf und das Ansprechen der Schuppenflechte auf die Behandlung beurteilen.
Differenzialdiagnose. Die unbehandelte, typische Schuppenflechte lässt sich kaum mit einer anderen Hauterkrankung verwechseln. Schwieriger ist es mit den Sonderformen wie z. B. der Psoriasis arthropathica. Bilden sich hier nur wenige Schuppen, wird die Erkrankung oft als Arthritis anderen Ursprungs fehlgedeutet.
Behandlung
Zur Behandlung der Schuppenflechte steht eine Vielzahl von Wirkstoffen und Verfahren zur Verfügung, die je nach Ausprägung der Hauterscheinungen eingesetzt werden. Neben der Basistherapie wird bei leichtem Verlauf (PASI ≤ 10 Punkte) die äußerliche, lokale Behandlung mit Cremes und Salben empfohlen, bei mittelschwerer bis schwerer Verlaufsform kommen physikalische Maßnahmen und die innere Therapie mit Medikamenten hinzu.
Basistherapie
Bei allen Schweregraden der Erkrankung gilt es, die Schuppen abzulösen und die verdickte Haut aufzuweichen. Dazu empfiehlt sich beispielsweise 5%ige Salicylvaseline oder 10%ige Harnstoffsalbe. Auch verschiedene Ölmischungen helfen beim Schuppenlösen und Aufweichen der Haut.
Äußerliche Behandlung
Sind die Schuppen abgelöst, beginnt die eigentliche Therapie der Schuppenflechte mit äußerlich anzuwendenden Mitteln.
- Vitamin-D-Abkömmlinge. Vitamin D3 verlangsamt die beschleunigte Hautneubildung und dämmt chronisch-wiederkehrende Herde ähnlich gut ein wie ein mittelstarkes Kortisonpräparat. Im Gegensatz zu Kortison ist es besser verträglich, häufigste Nebenwirkungen sind vorübergehende Hautreizungen. Vitamin-D-Abkömmlinge sollen nicht mit Salicylsäure kombiniert werden, da es sonst zu einer Wirkminderung kommt. Häufig verwendete Vertreter sind Tacalcitol, Calcitriol oder Calcipotriol.
- Calcineurin-Inhibitoren. Diese Wirkstoffe modulieren das Immunsystem und wirken auf die schuppigen Herde ähnlich gut wie mittelstarkes Kortison. Ihr Vorteil ist, dass sie auch in empfindlichen Hautbereichen wie Gesicht und Genitalbereich angewendet werden dürfen. Nebenwirkungen sind Hautbrennen und manchmal Hautinfektionen. Zur Verfügung stehen die Wirkstoffe Tacrolimus und Pimecrolimus. Beide sind jedoch noch nicht für die Schuppenflechte zugelassen, ihr Einsatz erfolgt deshalb Off-Label.
- Vitamin-A-Abkömmlinge. Mit dem lokal wirksamen Retinoid Tazaroten sollen 70 Prozent der hartnäckigen Schuppenherde abheilen. Allerdings treten oft lästige Nebenwirkungen wie Hautbrennen und Juckreiz auf. Tazaroten wird in Deutschland, der Schweiz und Österreich nicht mehr vertrieben und ist nur über die internationale Apotheke erhältlich . In der Schwangerschaft darf es nicht eingenommen werden, weil es als Retinoid das ungeborene Kind schädigt.
- Kortison. Kortison wirkt stark antientzündlich und hemmt zudem die überschießende Zellteilung. Wirkstoffe wie Betamethason bringen deshalb die Schuppenherde häufig gut zum Abheilen. Allerdings macht Kortison bei längerer Anwendung die Haut dünner und dadurch verletzlicher. Im Gesicht, am Hals und an den Genitalien soll Kortison deshalb nicht aufgetragen werden. Zur Anwendung am behaarten Kopf und an miterkrankten Finger- oder Zehennägeln ist es aber gut einsetzbar, da diese Stellen weniger empfindlich sind. Ist eine Behandlung über einen längeren Zeitraum erforderlich, geschieht dies abwechselnd mit einem wirkstofffreien Basispräparat. Eine längerfristige Kortisonbehandlung muss ausschleichend beendet werden. Das heißt, dass die Dosis allmählich reduziert wird, oder die Patient*in zunächst auf ein schwächeres Kortison wechselt. Anderenfalls treten die Hautveränderungen sonst an gleicher Stelle verstärkt wieder auf (Rebound-Phänomen). Nicht verwendet werden darf Kortison in Schwangerschaft und Stillzeit.
- Dithranol. Dieses Präparat wird in hoher Konzentration nur als "Minutentherapie" verabreicht, bleibt also nur für 1–20 Minuten auf der Haut. Bei der klassischen Therapie ist die Konzentration niedriger, weshalb es halb- oder ganztägig aufgebracht wird. Dithranol ist dafür bekannt, dass es die Haut wie auch Kleidung bei Kontakt intensiv braun verfärbt. Als fertige Creme oder Salbe ist Dithranol in Deutschland nicht mehr im Handel. Verschreibt die Ärzt*in diesen Wirkstoff, muss die Salbe mit dem Wirkstoff individuell in der Apotheke angerührt werden.
- Teer. Teerpräparate haben sich seit über 100 Jahren bei der Behandlung der Psoriasis bewährt. In letzter Zeit sind sie jedoch wegen ihrer möglicherweise krebsfördernden Wirkung in Verruf geraten. Einige "unverdächtige" Präparate sind manchmal noch in Gebrauch. Sie zeigen eine gute Wirkung auf die Entzündungsaktivität und den begleitenden Juckreiz. Auf rote, nässende Stellen dürfen sie nicht aufgetragen werden. Außerdem sind sie für Schwangere, Stillende und Säuglinge verboten.
Physikalische Therapie
PUVA-Therapie. Hierbei wird die Haut durch den Wirkstoff Psoralen gegenüber UVA-Licht empfindlicher gemacht und anschließend bestrahlt (PUVA = Psolaren + UVA). In Tablettenform, als Badezusatz oder Creme verabreicht, hemmt Psoralen unter dem Einfluss der UV-Strahlen die Bildung von Hautzellen. Die PUVA-Therapie erfolgt im Anfangsstadium viermal, später zwei- bis dreimal wöchentlich. Als Nebenwirkungen können Juckreiz, Übelkeit und Hautrötung auftreten. Bei Schwangeren, Stillenden und Menschen mit einem erhöhten Hautkrebsrisiko ist die PUVA kontraindiziert. Außerdem sollte sie immer durch fachlich geschultes Personal erfolgen, da es einige Formen und Stadien der Schuppenflechte gibt, bei denen die Lichttherapie nicht geeignet ist.
Balneophototherapie. Ähnlich gute Erfolge wie die PUVA-Therapie erzielt die Balneophototherapie, eine Kombination aus medizinischen Bädern und UV-B-Strahlung. Sowohl pflanzliche als auch mineralische Zusätze wie Kohlensäure, Schwefel oder Sole sorgen für die Therapiewirkung der Bäder. Während oder direkt nach dem zwanzigminütigen Bad wird die Patient*in mit UV-B bestrahlt. Ideal sind 3 bis 5 Behandlungen in der Woche. Die Therapie ist Kassenleistung, bezahlt wird eine Serie mit 35 Behandlungen, wobei nach sechs Monaten eine neue Behandlungsserie begonnen werden darf. Der Bundesverband der Deutschen Dermatologen führt eine Liste mit Hautärzt*innen, die die Therapie anwenden (Link unter "Weiterführende Informationen").
Selektive UVB-Therapie bzw. Schmalband-UVB-Bestrahlung. Diese Bestrahlung mit UVB-Licht ist auch als Heimbehandlung möglich und vergleichbar effektiv wie im Therapiezentrum.
Heliotherapie. Bei dieser Lichttherapie kommt natürliches Sonnenlicht zum Einsatz, wirksam ist der UV-B-Anteil. Sie wird ohne Lichtschutz durchgeführt, weswegen besonders darauf geachtet werden sollte, Sonnenbrand zu vermeiden.
Totes-Meer-Therapie. Eine Kur am Toten Meer wirkt wie eine "natürliche" Balneophototherapie. Neben der "Lichttherapie" durch den Aufenthalt in der prallen Sonne (der sich täglich von wenigen Minuten bis zu Stunden steigern soll) steht zwei- bis dreimal täglich ein Bad im salzhaltigen Toten Meer an. Von einem so durchgeführten vierwöchigen Kur-Aufenthalt profitieren viele Betroffene.
Systemische Therapie mit Medikamenten
Ab einem PASI von 10 und beim Vorliegen einer Psoriasis-Arthritis empfehlen die Ärzt*innen die systemische Therapie der Schuppenflechte. Die dazu eingesetzten Medikamente sind hochwirksam, bergen aber auch zahlreiche, z. T. erhebliche Nebenwirkungen. Deshalb wird eine Behandlung damit häufig in Spezialambulanzen durchgeführt, die an Universitätskliniken angeschlossen sind. Regelmäßige Therapiekontrollen und die Überwachung von Blutdruck, Blutbild, Leber- und Nierenfunktion sind bei den meisten Wirkstoffen unerlässlich. Da viele der Wirkstoffe in der Schwangerschaft verboten sind, ist bei Frauen im gebärfähigen Alter vor der Therapie eine Schwangerschaft auszuschließen und auf eine sichere Verhütungsmethode während und zum Teil bis Wochen nach der Behandlung zu achten.
First-Line-Therapie. Diese Medikamente gelten als Wirkstoffe der ersten Wahl bei mittelschwerer bis schwerer Schuppenflechte.
- Acitretin. Das Retinoid Acitretin hemmt das Wachstum der Horn-bildenden Hautzellen, ist entzündungshemmend und greift in den Immunhaushalt ein.
- Ciclosporin. Dieser Calcineurin-Blocker wirkt auf das Immunsystem und damit stark entzündungshemmend. Da erhebliche Nebenwirkungen wie Hypertrichose, Nierenschädigung und ein erhöhtes Risiko für Krebserkrankungen drohen, setzen die Ärzt*innen Ciclosporin vornehmlich kurzfristig ein.
- Fumarsäureester. Auch Fumarsäureester wirken auf das Immunsystem und damit antientzündlich. Als wichtige Nebenwirkung gelten Blutbildveränderungen und Nierenschädigung. Vor der eigentlichen Therapie ist eine vorsichtige Verträglichkeitsanpassung mit niedrig dosiertem Wirkstoff erforderlich.
- Methotrexat. Methotrexat ist ein Folsäureantagonist, der auch bei schwerem Rheuma eingesetzt wird. Unter dem wöchentlich subkutan verabreichten hochwirksamen Medikament drohen erhebliche Nebenwirkungen, es wirkt toxisch auf Leber, Niere und Knochenmark.
- Adalimumab. Dieser TNF-alpha-Antagonist kann neben anderen schweren unerwünschten Wirkungen auch eine Tuberkulose reaktivieren, daneben ist unter der Therapie das Risiko für schwere Infektionen erhöht. Adalimumab wird subkutan injiziert.
- Sekulimumab. Sekulimumab wirkt antientzündlich, indem es Interleukin-17 hemmt. Als typische Nebenwirkungen gelten Pilzinfektionen, Durchfall und das Aufflackern chronisch-entzündlicher Darmerkrankungen wie Morbus Crohn und Colitis ulcerosa.
Second-Line-Therapie. Greifen die First-Line-Wirkstoffe nicht oder dürfen sie nicht gegeben werden (z. B. weil eine chronische Infektion vorliegt), empfehlen die Leitlinien den Einsatz folgender Second-Line-Wirkstoffe:
- Apremilast. Apremilast ist ein 2015 zugelassener Phosphodiesterase-IV-Hemmstoff, der das Hautbild auch bei schwierigen Fällen deutlich bessert. Gefährlich sind die Auswirkungen des Medikaments auf die Psyche. Manche Behandelten entwickeln Suizidgedanken und suizidales Verhalten, vor allem, wenn sie in der Vergangenheit bereits an psychiatrischen Beschwerden litten. Bei auftretenden Stimmungsschwankungen muss deswegen immer die behandelnde Ärzt*in informiert werden.
- Etanercept. Der TNF-alpha-Hemmstoff wirkt stark antientzündlich und dämmt dadurch auch ausgeprägte Herde ein. Er wird ein- bis zweimal die Woche unter die Haut gespritzt. Als Nebenwirkungen drohen schwere Infektionen. Manchmal bildet das Immunsystem nach der Verabreichung auch Antikörper gegen den Wirkstoff oder körpereigene Strukturen. Außerdem gibt es Hinweise, dass unter dem Wirkstoff vermehrt Lymphome auftreten.
- Infliximab. Dieser TNF-alpha-Antagonist wird alle 2 Wochen (später mit längeren Intervallen) als Infusion verabreicht. Unter der Therapie besteht ein erhöhtes Risiko für schwere Infektionen und bösartige Erkrankungen wie Lymphome, Leukämien oder Gebärmutterhalskrebs.
- Ustekinumab. Der Antikörper gegen Interleukin 12 und 23 wird unter die Haut gespritzt. Als unerwünschte Wirkungen drohen Übelkeit und Durchfall, Juckreiz und Quaddeln. Außerdem ist das Risiko für Infektionen erhöht.
Prognose
Die Schuppenflechte ist eine chronische Erkrankung, die in Schüben unterschiedlicher Schwere und in unterschiedlich langen Intervallen auftritt. Leichtere Formen lassen sich gut mit den genannten Maßnahmen behandeln. Bei schwerer Schuppenflechte ist die Lebensqualität der Betroffenen oft stark beeinträchtigt, weshalb viele Erkrankte auch schwere Depressionen entwickeln.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Hautpflege. Bei Schuppenflechte ist eine gewissenhafte Reinigung und Pflege der Haut besonders wichtig, um die Hautschuppen sanft zu entfernen, der Haut Feuchtigkeit zuzuführen und sie vor Rissen und Reizungen zu schützen. Häufig werden zur Pflege Präparate mit Harnstoff (Urea) empfohlen, da diese gut in die äußeren Hautschichten eindringen und dort Feuchtigkeit binden. Ob Salben, Cremes oder Lotionen eingesetzt werden, kommt auf das individuelle Hautgefühl an. Bei der Wahl der Reinigungs- und Pflegeprodukte sollten sich Betroffene von der Hautärzt*in oder in der Apotheke beraten lassen.
Sommer nutzen. Meist bessert sich die Schuppenflechte in den Sommermonaten. Zu beachten ist jedoch, dass sich schrittweise an die Sonne gewöhnt werden muss und Sonnenbrände unbedingt zu vermeiden sind.
Aufenthalt am Meer. Seeluft und das Baden im Meer sollen ebenfalls einen günstigen Einfluss auf die Schuppenflechte haben. Wer nicht ans Meer kann, kann es sich durch Vollbäder mit Salz vom Toten Meer in die heimische Badewanne holen.
Kleidung. Schuppenherde treten häufig dort auf, wo Kleidung auf der Haut kratzt und reibt. Weiche, nicht scheuernde Kleidung hilft deshalb, die Ausbreitung der Erkrankung einzudämmen.
Ernährung. Jede Schuppenflechte ist anders – dementsprechend gibt es auch nicht die eine richtige Ernährung für Erkrankte. Wichtig ist, sich selbst gut zu beobachten, z. B. auch mithilfe eines Ernährungstagebuches. So lässt sich gut herausfinden, ob bestimmte Lebensmittel einen Schub auslösen. Insbesondere Alkohol sollten Betroffene generell nur mit Vorsicht genießen – nicht selten folgt ein akuter Schub nach ausgiebigem Alkoholkonsum.
Entspannen. Auch Stress und psychische Probleme können Krankheitsschübe verstärken oder sogar auslösen. Entspannung und Stressabbau sind daher wichtige Bestandteile der Selbstbehandlung. Neben ausreichend Schlaf und reichlich Bewegung an der frischen Luft empfiehlt sich auch das Erlernen eines Entspannungsverfahrens. Wer regelmäßig übt, kann auch abschalten, wenn die Lebensumstände einmal etwas turbulenter sind.
Hilfe suchen. Die Schuppenflechte ist eine sehr belastende Erkrankung. Aufgrund der offen sichtbaren Hauterscheinungen werden die Betroffenen häufig stigmatisiert. Unterstützung bieten Selbsthilfegruppen, bei denen man sich mit Leidensgenossen austauschen und Rat kann, z. B. der Deutsche Psoriasis Bund oder das Psoriasis-Netz.
Depressionen behandeln. Ist der Leidensdruck sehr hoch, entwickeln viele Betroffene Depressionen oder andere psychische Probleme. Eine Psychotherapie kann helfen, die Erkrankung anzunehmen und dadurch erträglicher zu machen.
Komplementärmedizin
Die Komplementärmedizin sieht die Psoriasis als Folge einer Stoffwechselentgleisung und bietet entsprechende Therapieansätze an.
Hydrotherapie. Insbesondere Bäder mit den Zusätzen von Sole oder Schwefel sind aufgrund ihrer schuppenlösenden Wirkung empfehlenswert. Milch-Molke-Bäder lindern den Juckreiz, feuchte Umschläge mit Brennnesseltee dämpfen die Entzündung. Dass auch Sauna-Besuche die Beschwerden bessern können, wird ihrer durchblutungsfördernden und schweißtreibenden Wirkung zugeschrieben.
Pflanzenheilkunde. Um den Stoffwechsel zu normalisieren, bieten sich Teemischungen aus Sennesblättern, Kümmel, Kamillenblüten und Bittersüß oder alternativ aus Bittersüß, Brennnesselblättern, Löwenzahnwurzel, Sennesblättern, Fenchel und Sandsegge an, die über 4 Wochen zweimal täglich getrunken werden sollten. Äußerlich haben sich die Pflanzenwirkstoffe der Aloe vera sowie der Mahonie, einer Berberitzenart, in Form von Salbe bewährt.
Akupunktur. Die Therapie mit Akupunktur wird unterschiedlich bewertet, mitunter kann der Juckreiz unterbunden werden. Akupunktiert werden darf nur in schubfreien Intervallen mit dem Ziel, diese Intervalle zu verlängern.
Weiterführende Informationen
- Internetseite des Vereins www.Psoriasis-Netz.de, Berlin: Von Selbsthilfegruppen betriebenes Informationsportal mit umfangreichen Informationen zur Schuppenflechte und deren Behandlung.
- www.psoriasis-bund.de – Deutscher Psoriasis-Bund e. V., Hamburg: Informationen und Kontakt zu Selbsthilfegruppen.
- Aktuelle Liste der Dermatologen, die die Balneophototherapie anbieten
- www.psonet.de - Webseite mit einer Liste von Ärzten und Kliniken mit hoher Expertise zur Schuppenflechte.
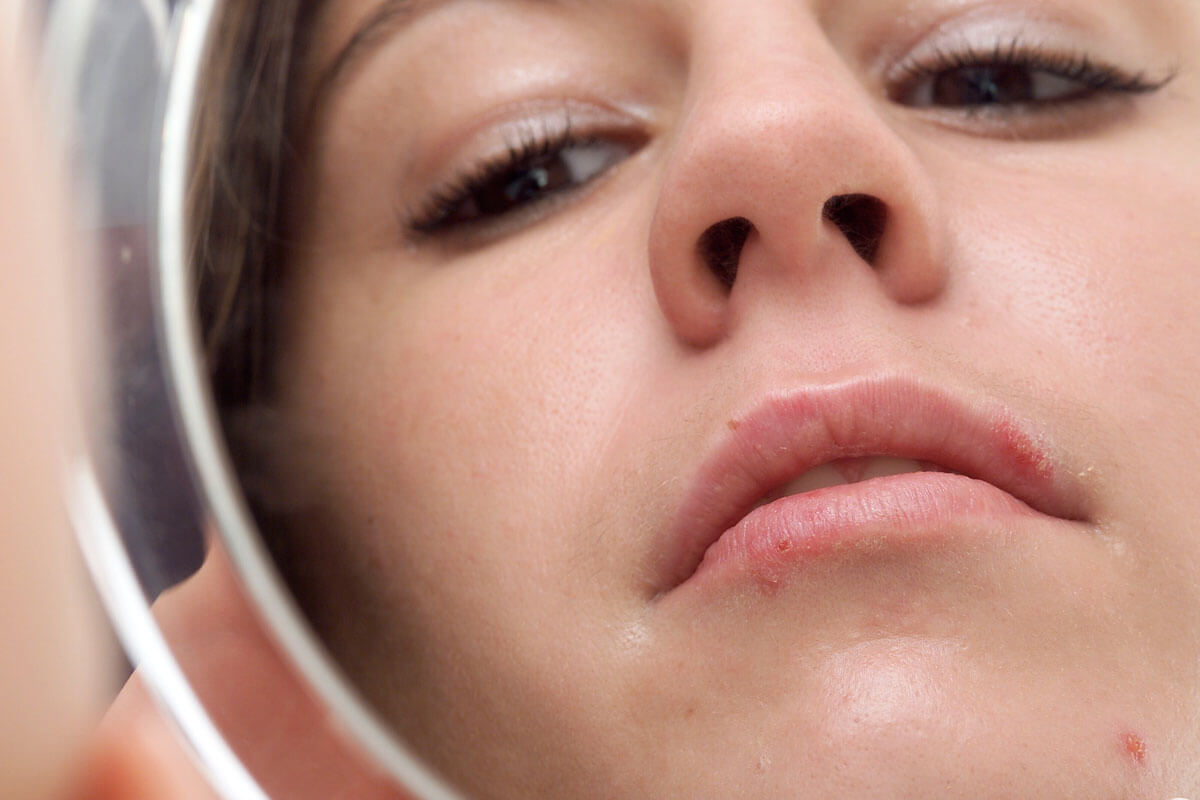
Lippenherpes lässt sich bezwingen
Mit Creme, Patch oder Hitze
Lippenherpes juckt, schmerzt und ist mit seinen gelblichen Krusten alles andere als eine Zierde. Häufig taucht er gerade dann auf, wenn man ihn am allerwenigstens gebrauchen kann. Zum Glück gibt es gegen die üblen Fieberbläschen inzwischen viele Gegenmittel. Wer sie frühzeitig einsetzt, hat gute Chance, den Herpes im Zaum zu halten.
Lebenslange Untermieter
Herpes-simplex-Viren (HSV) sind weit verbreitet. Am häufigsten kommt der Typ HSV-1 vor: Neun von zehn Erwachsenen tragen ihn in sich. Die meisten stecken sich damit schon in der frühen Kindheit an. Das Virus gelangt dabei über Körperflüssigkeiten wie Speichel oder Nasensekrete zunächst auf die Schleimhaut oder wird eingeatmet. Von dort erreicht es dann die Blutbahn. Nach dieser ersten, oft unbemerkten Infektion ziehen sich die Viren in bestimmte Nervenzellen (Ganglienzellen) zurück und bleiben lebenslang im Körper. Werden die „schlafenden“ Viren allerdings durch Stress oder andere Faktoren reaktiviert, wandern sie die Nervenbahnen entlang und lösen Geschwüre und Bläschen an der Haut aus.
Besonders häufig sitzen die Herpesviren in den Ganglienzellen des Nervus trigeminus. Dieser innerviert die Gesichtshaut, die Lippen und die Mundschleimhaut. Werden die Viren reaktiviert, kommt es in diesen Gebieten zu Symptomen. Am allerhäufigsten betroffen sind dabei die Lippen und der Bereich um den Mund herum. Im Volksmund nennt man die dann auftretenden kleinen schmerzhaften Geschwüre Fieberbläschen. Fachleute sprechen von einem Herpes labialis, wenn er an den Lippen oder im Mund sitzt, vom Herpes nasalis, wenn er die Nase befällt.
Fieberbläschen kündigen sich oft durch Brennen, Kribbeln oder Jucken an. Innerhalb weniger Stunden blüht der Herpes auf: Es entwickelt sich ein münzgroßer, geröteter Herd mit kleinen Blasen. Diese sind prall gefüllt mit HSV. Nach wenigen Tagen platzen sie und trocknen schließlich aus. Dabei bilden sich höchst schmerzhafte Krusten. Nach acht bis zehn Tagen ist die Wunde abgeheilt, und die Haut sieht wieder so aus wie vorher. Dummerweise bleibt es meist nicht bei der einen Attacke. Bei vielen Menschen, die das HSV in sich tragen, kommt das Fieberbläschen immer wieder. Oft an der gleichen Stelle, manchmal auch in anderen Bereichen des Mundes oder an der Nase.
In manchen Fällen bleibt es bei der Reaktivierung nicht beim harmlosen Fieberbläschen. Vor allem bei immungeschwächten Patient*innen und Neugeborenen drohen Komplikationen. Das Virus kann sich im gesamten Körper ausbreiten und das zentrale Nervensystem, die Lunge und die Leber infizieren. Atemnot, Fieber und Krampfanfälle sind nur einige der lebensbedrohlichen Folgen.
Hinweis: Manchmal kommt es durch die Reaktivierung von HSV-1 zu einer Augeninfektion. Dabei sind v.a. die Hornhaut und die Bindehaut betroffen. Bemerkbar macht sich der Augenherpes durch Rötung, Schmerzen, Juckreiz und Fremdkörpergefühl im Auge.
Was HSV aus seiner Zelle lockt
Fast alle Menschen sind mit HSV-1 infiziert. Doch nicht alle leiden unter Fieberbläschen. Das liegt daran, dass das Virus reaktiviert werden muss, bevor es aus den Nervenzellen auswandert und an der Haut zu Beschwerden führt. Provokationsfaktoren oder Trigger gibt es zahlreiche:
- UV-Strahlung der Sonne (eine andere Bezeichnung für den Herpes labialis ist auch der „Gletscherbrand“ durch starke UV-Strahlen im Gebirge)
- Fieber und Infektionskrankheiten
- Hormonumstellungen (z.B. bei der Menstruation)
- psychische Faktoren wie Stress, Ekel oder Traumata
Hinweis: Wer sehr häufig oder jeweils sehr lange unter Fieberbläschen leidet, sollte dies ärztlich abklären lassen. Dahinter kann eine Immunschwäche stecken.
Beschwerden mit Cremes und Gelen lindern
Das traditionelle Fieberbläschen ist nicht gefährlich, aber überaus lästig. Zum Glück gibt es inzwischen verschiedene Behandlungsmöglichkeiten. Besonders häufig werden spezielle Cremes eingesetzt.
Antivirale Cremes. Diese Cremes enthalten ein Virostatikum, das die Vermehrung der Viren stoppt. Trägt man sie schon beim ersten Kribbeln auf, bilden sich manchmal erst gar keine Bläschen aus. Ansonsten kann der Wirkstoff helfen, dass das Bläschen schneller abheilt und weniger schmerzt. Die Cremes sollten so früh wie möglich und dann alle drei bis vier Stunden eingesetzt werden. Für das Virostatikum Aciclovir gibt es keine Alterseinschränkung. Penciclovir darf erst ab einem Alter von zwölf Jahren angewendet werden. Aciclovir steht auch in Kombination mit antientzündlichem Hydrokortison zur Verfügung. Die Kombination soll die Symptome schneller lindern und die Wundheilung beschleunigen.
Zink. Zink soll auf Herpesviren ebenfalls einen hemmenden Effekt ausüben. Es wird für die virale Bläschenphase und die Zeit der Heilung empfohlen. Speziell für den Lippenherpes hergestellte Gele mit Zinksulfat-Heptahydrat sind in der Apotheke erhältlich.
Pflanzliche Salben. Melissenöl, Teebaumöl und Pfefferminzöl sind im Labor antiherpetisch wirksam, andere Pflanzeninhaltsstoffe haben desinfizierende Eigenschaften. Für den Lippenherpes gibt es spezielle Mixturen, z. B. Rephaderm mit Rosmarin-, Myrrhen- und Wermutkrautextrakten. Der Mikroalgenaktivstoff Spirulina-platensis-Extrakt (z.B. in Spiralin oder Ilon Lippencreme) soll das Eindringen und Anhaften von HSV in die Hautzellen verhindern. Dadurch kann er im Akutfall verhindern, dass das Bläschen weiter aufblüht. Auch vorbeugend soll Spirulina herpesanfällige Lippen schützen können. Außerdem reduziert der Algenwirkstoff die Krustenbildung und fördert die Abheilung.
Hinweis: Bei den Virostatika kommt es auch auf die Salbengrundlage an. So dringt Studien zufolge Aciclovir besonders gut in die Schleimhaut ein, wenn es mit einem Anteil von 40% Propylenglykol zubereitet ist.
Pflaster und Lippenstift
Statt Cremes lässt sich der Lippenherpes auch mit speziellen Pflastern oder Patches behandeln. Sie fördern durch Hydrokolloide die Wundheilung und reduzieren die Krustenbildung. Dabei sind sie auch ohne Wirkstoff etwa ebenso effektiv wie virostatische Cremes. Die Pflaster haben durchaus Vorteile: Sie schützen vor Infektionen und Weiterverbreitung der Viren. Außerdem lassen sie sich gut überschminken, d.h. das Fieberbläschen fällt weniger stark auf. Die Patches sollen 24 h auf der Läsion verbleiben. Beim Austausch lösen sich die Krusten mit ab – was allerdings recht schmerzhaft sein kann.
Ein weiteres Therapieprinzip ist Hitze. HSV sind wärmeempfindlich und lassen sich deshalb mit speziellen elektrischen Lippenstiften bekämpfen. Ab dem ersten Kribbeln soll man das Gerät stündlich für drei Sekunden auf die betroffene Stelle aufsetzen. Kribbelt es weiter, kann man die Behandlung nach zwei Minuten insgesamt fünf Mal pro Stunde wiederholen. Offene Bläschen oder verletzte Haut dürfen damit allerdings nicht behandelt werden. Außerdem muss die Haut frei von Cremes und trocken sein. Um eine Virenübertragung zu vermeiden, sollte der elektrische Stift nur von einer Person verwendet werden.
Tipp: Für ihre Vermehrung brauchen Herpesviren die Aminosäure L-Arginin. Nimmt man deren Gegenspieler L-Lysin ein, kann das die Abheilung unterstützen. L-Lysin ist in verschiedenen Nahrungsergänzungsmitteln (Kapseln oder Kautabletten) enthalten.
Allgemeine Maßnahmen verhindern die Ansteckung
Egal wie man seinen Lippenherpes behandelt: Auf jeden Fall sollte man dafür sorgen, dass man andere nicht infiziert. Denn die Flüssigkeit in den Bläschen ist prall gefüllt mit Viren. Hygiene ist bei einem akuten Lippenherpes deshalb oberstes Gebot. Das bedeutet:
- Hände regelmäßig waschen und desinfizieren.
- Bläschen nicht berühren oder öffnen. Cremes und Gele am besten mit einem Wattestäbchen auftragen.
- Körperkontakt mit Kindern und Schwangeren meiden.
- Läsionen mit einem Herpespatch oder Pflaster abdecken.
- Als Kontaktlinsenträger mit aktivem Lippenherpes lieber eine Brille tragen, um die Viren nicht in die Augen zu verschleppen.
- Nach dem Abheilen Zahnbürsten austauschen.
In manchen Fällen kann man dem wiederkehrenden Lippenherpes vorbeugen. Dazu muss man allerdings die Faktoren kennen, die das Aufblühen triggern. Ist Sonne der Auslöser, hilft Sonnenschutz – vor allem ein Lippenstift mit hohem Lichtschutzfaktor. Auch Kälte und trockene Luft kann HSV aufwecken. Deshalb sollte man im Winter die Lippen gut pflegen und draußen mit einem Schal oder Rollkragen vor eisigen Temperaturen schützen. Bei stressbedingtem Herpes können Entspannungstherapien zu einer besseren Stresskontrolle führen. Infektionen vermeidet man, indem man die empfohlenen Impfungen wahrnimmt und vor allem in der Erkältungszeit die Gebote der Hygiene beachtet.
Tipp: Wenn der Lippenherpes regelmäßig aufblüht, sollte man darüber Buch führen. Dadurch lassen sich die triggernden Faktoren leichter herausfinden.
Virostatika innerlich
In manchen Fällen müssen virostatische Medikamente auch innerlich eingesetzt werden. Dass ist z.B. der Fall, wenn schwere Verläufe drohen – wie bei Patient*innen mit Immunerkrankungen oder bei Neugeborenen. Meist verabreichen die Ärzt*innen den Wirkstoff dann über die Vene. Vor Zahnoperationen oder Schönheitsoperationen im Gesicht empfehlen Ärzt*innen oft die Einnahme von Aciclovir-Tabletten, um das Aufblühen von Läsionen zu verhindern. Bei immungeschwächten Menschen, die häufig Rezidive erleiden, wird zur Vorbeugung manchmal auch zu einer Langzeittherapie mit Valaciclovir oder Aciclovir in Tablettenform geraten.
Quelle: DAZ 2023, 26: 30

