Gesundheit heute
Zahnfüllungen und Inlays
Da Löcher im Zahnschmelz nicht verheilen, müssen sie mit einer künstlichen Füllung oder einem Inlay dicht verschlossen werden. Während plastische Füllungen als formbares Material (z. B. als Paste) in das Loch gefüllt werden und dort aushärten, werden Inlays anhand eines Abdrucks passend angefertigt und dann als festes Stück eingesetzt. Wenn die Inlays bei der Anprobe in der Praxis passen, ätzt der Zahnarzt den Rand der Bohrung an und klebt die Inlays fest.
An das Füllmaterial werden in beiden Fällen hohe Anforderungen gestellt: Es soll möglichst lange halten, dicht abschließen, darf nicht chemisch reagieren, sollte günstig herzustellen sein und eine ähnliche Farbe wie die Zähne haben. Jedes Füllmaterial hat seine Vor- und Nachteile – und nicht alle werden von den Krankenkassen bezahlt.
Amalgam
Amalgam war und ist weltweit das beliebteste Füllungsmaterial.
Amalgam besteht aus Quecksilber und einer Mischung fein gemahlener Metalle, hauptsächlich Silber, Kupfer und Zinn. Das Quecksilber und die Metalllegierung werden in etwa im Verhältnis 1:1 zu einer zähen Paste verrührt. Diese wird in das Zahnloch eingefüllt, fest gestopft und in die passende Form gebracht. Nach etwa 24 Stunden wird die ausgehärtete Füllung poliert.
Amalgam ist preiswert, einfach herzustellen und ermöglicht große und dauerhafte Füllungen. Gegen Amalgam spricht jedoch die dunkel-silberne Farbe. Zudem geriet es in den 1970er Jahren als gesundheitsgefährdend in Verruf. Betroffene berichteten von schleichenden Quecksilbervergiftungen durch Amalgam und rieten dringend zu einer Amalgamsanierung, d. h. den Ersatz aller Amalgamfüllungen durch andere Materialien.
Wissenschaftler sprechen das Amalgam heute jedoch frei: In der bisher längsten und aussagekräftigsten Studie befragte das Zentrum für naturheilkundliche Forschung an der TU München mehr als 5000 Menschen, die ihre Amalgamfüllungen entfernen ließen. Die Forscher fanden keinerlei Zusammenhang zwischen der Zahl der Amalgamfüllungen und den Beschwerden der Patienten. Dass es vielen Betroffenen nach der Sanierung besser ging als vorher, dürfte vor allem auf psychische Effekte zurückgehen. Fakt ist also, dass:
- Wesentlich mehr Quecksilber über die Nahrung ins Blut gelangt als über Amalgamfüllungen
- Vor allem beim Einsetzen und Entfernen der Füllung Quecksilber frei wird
- Eine intakte, polierte Amalgamfüllung praktisch kein Quecksilber abgibt. In Einzelfällen kommt es im Mund zur Elektrolyse zwischen sich berührenden Füllungen aus verschiedenen Metallen bzw. Legierungen, dabei löst das edlere Metall das weniger edle allmählich auf. Goldinlays sollten also nicht in direkter Nachbarschaft von Amalgamfüllungen angebracht werden.
Unter Beachtung dieser Regel und bei fachgerechter Verarbeitung hat Amalgam auch heute noch seine Berechtigung, denn kein anderes plastisches Füllmaterial kann in punkto Haltbarkeit mit Amalgam mithalten (15 bis über 25 Jahre sind durchaus möglich). Aus wissenschaftlicher Sicht ist die Angst vor der „Quecksilberbombe" Amalgam übertrieben. Nur bei Kindern, Schwangeren, Nierenkranken und einer (sehr seltenen) Amalgamallergie verzichtet der Zahnarzt auf Amalgam. Die Kosten für Amalgamfüllungen werden komplett von der Krankenkasse übernommen.
Amalgamsanierung. Manche Ärzte bieten ein umfangreiches Paket zur Amalgamsanierung mit sofortiger Entfernung aller Amalgamfüllungen und anschließender Quecksilberausleitung an. Saniert wird dabei in jedem Fall eines: das Konto des Arztes. Für die Gesundheit ist es am besten, intakte Amalgamfüllungen an Ort und Stelle zu lassen und sie Schritt für Schritt – immer wenn eine alte Füllung ersetzt werden muss – durch ein anderes Material auszutauschen. Bei der Entfernung einer Amalgamfüllung wird mit einer besonders aufwendigen Absaugtechnik oder sogar unter völliger Isolierung (Kofferdam) des Zahnes gearbeitet. Die Entfernung wird, wie immer, unter Wasserkühlung vorgenommen. Als praktischer Nebeneffekt verhindert das Wasser die Entstehung von Quecksilberdämpfen. Wenn alle Amalgamreste vollständig entfernt sind, füllt der Arzt das Loch mit einem alternativen Material.
Das Ausleiten von Quecksilber (Quecksilbermobilisierung) ist unter Medizinern ebenfalls umstritten. Dabei nimmt der Betroffene Stoffe ein, die eine hohe Bindungsfähigkeit an Quecksilber haben (z. B. Selen). Teilweise scheiden Patienten danach tatsächlich größere Quecksilbermengen aus, zugleich werden aber auch andere nützliche Metallverbindungen ausgeleitet, die dem Körper nachher fehlen. Zudem erreichen die verwendeten Medikamente das Quecksilber gerade dort nicht, wo es am wichtigsten wäre: im Gehirn.
Komposit
Kompositfüllungen (Komposits) haben in den letzten Jahren die früher verwendeten Kunststofffüllungen abgelöst. Das Basismaterial ist in der Regel Acryl, ergänzt um Füllstoffe wie Glas-, Keramik- oder Quarzteilchen. Es gibt eine fast unüberschaubare Produktvielfalt mit unterschiedlichen, aber doch sehr ähnlichen Eigenschaften. Kompositfüllungen haben eine zahnähnliche Farbe, sind vom Zahn also kaum zu unterscheiden, und leiten Wärme ähnlich wie natürliches Zahnmaterial. Ihre Verarbeitung erfordert große Sorgfalt und ist teilweise recht kompliziert. An Frontzähnen übernimmt die Kasse die Kosten, im Seitenzahnbereich müssen Patienten die Kosten selber tragen. Eine Kompositfüllung hält etwa 8–12 Jahre.
Vor der Füllung ätzt der Zahnarzt den Rand des Bohrlochs mit hochkonzentrierter Phosphorsäure vorsichtig an. Dann trägt er einen Haftvermittler (Bonding) auf, bevor er die Kompositfüllung Schicht für Schicht (genauer gesagt in kleinen, senkrecht angeordneten Portionen) in das Loch einfüllt. Mit der ersten Schicht wird zusätzlich ein dünnflüssiger Kunststoff eingebracht, der sich besonders gut an die Zahnoberfläche anpasst. Jede Kompositschicht (bestehend aus Monomeren) wird mit blauem Licht ausgehärtet (polymerisiert) und kann sofort danach weiter bearbeitet werden. Der schichtweise Aufbau ist notwendig, um die Schrumpfung des Komposits bei der Aushärtung zu minimieren.
Mit Komposits lassen sich kleine bis mittelgroße Füllungen sehr schön herstellen. Bei großen Löchern stoßen Komposits an ihre Grenzen, denn sie sind sehr hart und schrumpfen beim Aushärten. Dies kann zu Spannungen und Schmerzen bis hin zu Zahnfrakturen führen. Inzwischen mehrt sich ähnlich wie beim Amalgam die Kritik an Kompositfüllungen: Sie setzen Monomere und kurzkettige Kunststoffmoleküle frei, bei denen nicht bekannt ist, wie sie im Körper wirken. Manche Menschen zeigen deutliche allergische Reaktionen auf den verwendeten Kunststoff, sodass die Füllung wieder entfernt werden muss.
Keramik
Für eine Keramikfüllung wird ein Abdruck des betroffenen Zahns genommen und im zahntechnischen Labor eine fertige Füllung hergestellt. Dieses Keramikinlay (Porzellaninlay) setzt der Zahnarzt dann mit einem speziellen Kleber (dem dünnflüssigen Komposit ähnlich) in den Zahn ein. Keramik ist zahnfarben, gut verträglich und schrumpft praktisch nicht, d. h. Keramikinlays passen gut und eignen sich auch zur Sanierung großer Defekte. Ihre Hauptnachteile sind die hohen Herstellungskosten, die lange Zeitspanne (eine Woche), bis das Inlay fertig ist und die aufwendige Formgestaltung der Füllung: Um eine passende Form für ein Inlay zu schaffen, muss unter Umständen viel gesundes Zahnmaterial entfernt werden. Wenn Keramikinlays nicht perfekt geformt sind und z. B. zu hoch herausstehen, können sie gegenüberliegende Zähne beschädigen, da Keramik härter als der natürliche Zahnschmelz ist. Ein Keramikinlay hält etwa zehn Jahre.
Direkte Keramikfüllungen. Eine direkte Keramikfüllung (Cerec-Inlay) hat die gleichen Materialeigenschaften wie ein normales Keramikinlay, bei ihr entfallen jedoch die Wartezeit für die Herstellung des Inlays und ein erneuter Zahnarztbesuch – dafür passen direkte Keramikfüllungen oft nicht ganz so exakt wie herkömmlich hergestellte. Cerec-Inlays werden mithilfe eines digitalen Zahnabdrucks direkt in der Praxis aus einem Keramikblock gefräst und vom Zahnarzt noch in derselben Sitzung in den Zahn eingeklebt. Insgesamt muss der Patient ein bis zwei Stunden auf dem Behandlungsstuhl sitzen, da der digitale Abdruck relativ aufwendig ist.
Gold
Goldinlays werden ebenfalls schon sehr lange hergestellt, routinemäßig seit etwa 100 Jahren. Gold gilt als beste Alternative zu Amalgam. Es hält ähnlich lange, hat aber mit Amalgam auch den Nachteil gemeinsam, dass seine auffällige Farbe im sichtbaren Zahnbereich stört. Überraschenderweise sind Allergien auf Gold häufiger als auf Amalgam, dennoch gilt Gold als gut verträglich.
Wie bei der Keramikfüllung müssen auch bei Goldinlays bestimmte Regeln bei der Formgestaltung eingehalten werden, der Zahnarzt bohrt daher immer auch etwas gesunde Zahnsubstanz weg. Dann nimmt er einen Abdruck, mit dessen Hilfe der Zahntechniker ein passendes Inlay gießt. Die Kosten schwanken je nach Goldpreis.
Weiterführende Informationen
- Bundesinstitut für Arzneimittel und Medizinprodukte: Amalgame in der zahnärztlichen Therapie. BfArM Informationsschrift 1, 2003. Kostenlose Informationsbroschüre, enthält umfangreiche Nutzen-Risiko-Bewertung des Amalgams. Bestellung und Download unter www.bfarm.de.
- Stiftung Warentest (Hrsg.) : Zähne – Vorsorge, Behandlung, Kosten. Verein für Konsumenteninformation, 2005. Ratgeber rund um Zähne und Zahnbehandlungen. Sehr empfehlenswert.
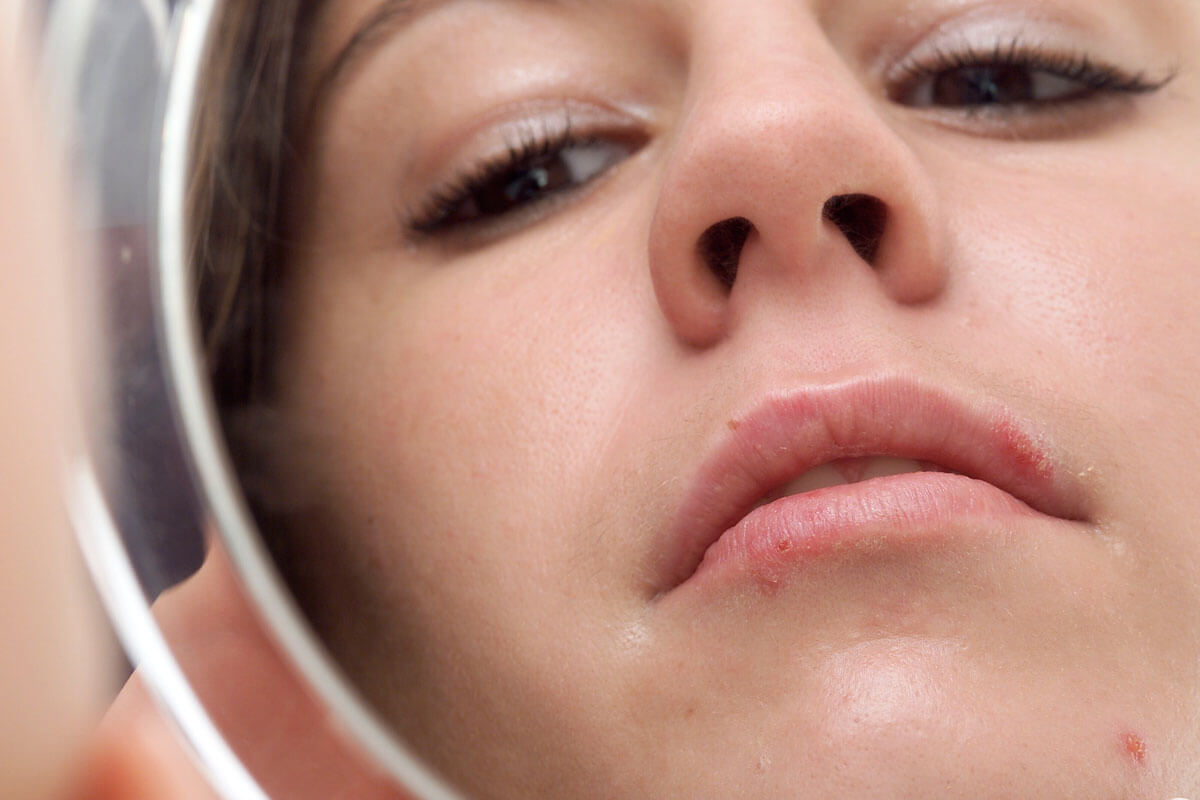
Lippenherpes lässt sich bezwingen
Mit Creme, Patch oder Hitze
Lippenherpes juckt, schmerzt und ist mit seinen gelblichen Krusten alles andere als eine Zierde. Häufig taucht er gerade dann auf, wenn man ihn am allerwenigstens gebrauchen kann. Zum Glück gibt es gegen die üblen Fieberbläschen inzwischen viele Gegenmittel. Wer sie frühzeitig einsetzt, hat gute Chance, den Herpes im Zaum zu halten.
Lebenslange Untermieter
Herpes-simplex-Viren (HSV) sind weit verbreitet. Am häufigsten kommt der Typ HSV-1 vor: Neun von zehn Erwachsenen tragen ihn in sich. Die meisten stecken sich damit schon in der frühen Kindheit an. Das Virus gelangt dabei über Körperflüssigkeiten wie Speichel oder Nasensekrete zunächst auf die Schleimhaut oder wird eingeatmet. Von dort erreicht es dann die Blutbahn. Nach dieser ersten, oft unbemerkten Infektion ziehen sich die Viren in bestimmte Nervenzellen (Ganglienzellen) zurück und bleiben lebenslang im Körper. Werden die „schlafenden“ Viren allerdings durch Stress oder andere Faktoren reaktiviert, wandern sie die Nervenbahnen entlang und lösen Geschwüre und Bläschen an der Haut aus.
Besonders häufig sitzen die Herpesviren in den Ganglienzellen des Nervus trigeminus. Dieser innerviert die Gesichtshaut, die Lippen und die Mundschleimhaut. Werden die Viren reaktiviert, kommt es in diesen Gebieten zu Symptomen. Am allerhäufigsten betroffen sind dabei die Lippen und der Bereich um den Mund herum. Im Volksmund nennt man die dann auftretenden kleinen schmerzhaften Geschwüre Fieberbläschen. Fachleute sprechen von einem Herpes labialis, wenn er an den Lippen oder im Mund sitzt, vom Herpes nasalis, wenn er die Nase befällt.
Fieberbläschen kündigen sich oft durch Brennen, Kribbeln oder Jucken an. Innerhalb weniger Stunden blüht der Herpes auf: Es entwickelt sich ein münzgroßer, geröteter Herd mit kleinen Blasen. Diese sind prall gefüllt mit HSV. Nach wenigen Tagen platzen sie und trocknen schließlich aus. Dabei bilden sich höchst schmerzhafte Krusten. Nach acht bis zehn Tagen ist die Wunde abgeheilt, und die Haut sieht wieder so aus wie vorher. Dummerweise bleibt es meist nicht bei der einen Attacke. Bei vielen Menschen, die das HSV in sich tragen, kommt das Fieberbläschen immer wieder. Oft an der gleichen Stelle, manchmal auch in anderen Bereichen des Mundes oder an der Nase.
In manchen Fällen bleibt es bei der Reaktivierung nicht beim harmlosen Fieberbläschen. Vor allem bei immungeschwächten Patient*innen und Neugeborenen drohen Komplikationen. Das Virus kann sich im gesamten Körper ausbreiten und das zentrale Nervensystem, die Lunge und die Leber infizieren. Atemnot, Fieber und Krampfanfälle sind nur einige der lebensbedrohlichen Folgen.
Hinweis: Manchmal kommt es durch die Reaktivierung von HSV-1 zu einer Augeninfektion. Dabei sind v.a. die Hornhaut und die Bindehaut betroffen. Bemerkbar macht sich der Augenherpes durch Rötung, Schmerzen, Juckreiz und Fremdkörpergefühl im Auge.
Was HSV aus seiner Zelle lockt
Fast alle Menschen sind mit HSV-1 infiziert. Doch nicht alle leiden unter Fieberbläschen. Das liegt daran, dass das Virus reaktiviert werden muss, bevor es aus den Nervenzellen auswandert und an der Haut zu Beschwerden führt. Provokationsfaktoren oder Trigger gibt es zahlreiche:
- UV-Strahlung der Sonne (eine andere Bezeichnung für den Herpes labialis ist auch der „Gletscherbrand“ durch starke UV-Strahlen im Gebirge)
- Fieber und Infektionskrankheiten
- Hormonumstellungen (z.B. bei der Menstruation)
- psychische Faktoren wie Stress, Ekel oder Traumata
Hinweis: Wer sehr häufig oder jeweils sehr lange unter Fieberbläschen leidet, sollte dies ärztlich abklären lassen. Dahinter kann eine Immunschwäche stecken.
Beschwerden mit Cremes und Gelen lindern
Das traditionelle Fieberbläschen ist nicht gefährlich, aber überaus lästig. Zum Glück gibt es inzwischen verschiedene Behandlungsmöglichkeiten. Besonders häufig werden spezielle Cremes eingesetzt.
Antivirale Cremes. Diese Cremes enthalten ein Virostatikum, das die Vermehrung der Viren stoppt. Trägt man sie schon beim ersten Kribbeln auf, bilden sich manchmal erst gar keine Bläschen aus. Ansonsten kann der Wirkstoff helfen, dass das Bläschen schneller abheilt und weniger schmerzt. Die Cremes sollten so früh wie möglich und dann alle drei bis vier Stunden eingesetzt werden. Für das Virostatikum Aciclovir gibt es keine Alterseinschränkung. Penciclovir darf erst ab einem Alter von zwölf Jahren angewendet werden. Aciclovir steht auch in Kombination mit antientzündlichem Hydrokortison zur Verfügung. Die Kombination soll die Symptome schneller lindern und die Wundheilung beschleunigen.
Zink. Zink soll auf Herpesviren ebenfalls einen hemmenden Effekt ausüben. Es wird für die virale Bläschenphase und die Zeit der Heilung empfohlen. Speziell für den Lippenherpes hergestellte Gele mit Zinksulfat-Heptahydrat sind in der Apotheke erhältlich.
Pflanzliche Salben. Melissenöl, Teebaumöl und Pfefferminzöl sind im Labor antiherpetisch wirksam, andere Pflanzeninhaltsstoffe haben desinfizierende Eigenschaften. Für den Lippenherpes gibt es spezielle Mixturen, z. B. Rephaderm mit Rosmarin-, Myrrhen- und Wermutkrautextrakten. Der Mikroalgenaktivstoff Spirulina-platensis-Extrakt (z.B. in Spiralin oder Ilon Lippencreme) soll das Eindringen und Anhaften von HSV in die Hautzellen verhindern. Dadurch kann er im Akutfall verhindern, dass das Bläschen weiter aufblüht. Auch vorbeugend soll Spirulina herpesanfällige Lippen schützen können. Außerdem reduziert der Algenwirkstoff die Krustenbildung und fördert die Abheilung.
Hinweis: Bei den Virostatika kommt es auch auf die Salbengrundlage an. So dringt Studien zufolge Aciclovir besonders gut in die Schleimhaut ein, wenn es mit einem Anteil von 40% Propylenglykol zubereitet ist.
Pflaster und Lippenstift
Statt Cremes lässt sich der Lippenherpes auch mit speziellen Pflastern oder Patches behandeln. Sie fördern durch Hydrokolloide die Wundheilung und reduzieren die Krustenbildung. Dabei sind sie auch ohne Wirkstoff etwa ebenso effektiv wie virostatische Cremes. Die Pflaster haben durchaus Vorteile: Sie schützen vor Infektionen und Weiterverbreitung der Viren. Außerdem lassen sie sich gut überschminken, d.h. das Fieberbläschen fällt weniger stark auf. Die Patches sollen 24 h auf der Läsion verbleiben. Beim Austausch lösen sich die Krusten mit ab – was allerdings recht schmerzhaft sein kann.
Ein weiteres Therapieprinzip ist Hitze. HSV sind wärmeempfindlich und lassen sich deshalb mit speziellen elektrischen Lippenstiften bekämpfen. Ab dem ersten Kribbeln soll man das Gerät stündlich für drei Sekunden auf die betroffene Stelle aufsetzen. Kribbelt es weiter, kann man die Behandlung nach zwei Minuten insgesamt fünf Mal pro Stunde wiederholen. Offene Bläschen oder verletzte Haut dürfen damit allerdings nicht behandelt werden. Außerdem muss die Haut frei von Cremes und trocken sein. Um eine Virenübertragung zu vermeiden, sollte der elektrische Stift nur von einer Person verwendet werden.
Tipp: Für ihre Vermehrung brauchen Herpesviren die Aminosäure L-Arginin. Nimmt man deren Gegenspieler L-Lysin ein, kann das die Abheilung unterstützen. L-Lysin ist in verschiedenen Nahrungsergänzungsmitteln (Kapseln oder Kautabletten) enthalten.
Allgemeine Maßnahmen verhindern die Ansteckung
Egal wie man seinen Lippenherpes behandelt: Auf jeden Fall sollte man dafür sorgen, dass man andere nicht infiziert. Denn die Flüssigkeit in den Bläschen ist prall gefüllt mit Viren. Hygiene ist bei einem akuten Lippenherpes deshalb oberstes Gebot. Das bedeutet:
- Hände regelmäßig waschen und desinfizieren.
- Bläschen nicht berühren oder öffnen. Cremes und Gele am besten mit einem Wattestäbchen auftragen.
- Körperkontakt mit Kindern und Schwangeren meiden.
- Läsionen mit einem Herpespatch oder Pflaster abdecken.
- Als Kontaktlinsenträger mit aktivem Lippenherpes lieber eine Brille tragen, um die Viren nicht in die Augen zu verschleppen.
- Nach dem Abheilen Zahnbürsten austauschen.
In manchen Fällen kann man dem wiederkehrenden Lippenherpes vorbeugen. Dazu muss man allerdings die Faktoren kennen, die das Aufblühen triggern. Ist Sonne der Auslöser, hilft Sonnenschutz – vor allem ein Lippenstift mit hohem Lichtschutzfaktor. Auch Kälte und trockene Luft kann HSV aufwecken. Deshalb sollte man im Winter die Lippen gut pflegen und draußen mit einem Schal oder Rollkragen vor eisigen Temperaturen schützen. Bei stressbedingtem Herpes können Entspannungstherapien zu einer besseren Stresskontrolle führen. Infektionen vermeidet man, indem man die empfohlenen Impfungen wahrnimmt und vor allem in der Erkältungszeit die Gebote der Hygiene beachtet.
Tipp: Wenn der Lippenherpes regelmäßig aufblüht, sollte man darüber Buch führen. Dadurch lassen sich die triggernden Faktoren leichter herausfinden.
Virostatika innerlich
In manchen Fällen müssen virostatische Medikamente auch innerlich eingesetzt werden. Dass ist z.B. der Fall, wenn schwere Verläufe drohen – wie bei Patient*innen mit Immunerkrankungen oder bei Neugeborenen. Meist verabreichen die Ärzt*innen den Wirkstoff dann über die Vene. Vor Zahnoperationen oder Schönheitsoperationen im Gesicht empfehlen Ärzt*innen oft die Einnahme von Aciclovir-Tabletten, um das Aufblühen von Läsionen zu verhindern. Bei immungeschwächten Menschen, die häufig Rezidive erleiden, wird zur Vorbeugung manchmal auch zu einer Langzeittherapie mit Valaciclovir oder Aciclovir in Tablettenform geraten.
Quelle: DAZ 2023, 26: 30

