Gesundheit heute
Schleimbeutelentzündung an der Schulter
Schleimbeutelentzündung an der Schulter: Entzündung von mindestens einem der vier Schleimbeutel an der Schulter, die dort Puffer zwischen Gelenken, Sehnen, Bändern und Muskeln bilden. Typisch sind starke, bewegungsabhängige Schmerzen und Schmerzen beim Liegen auf der betroffenen Schulter. Schleimbeutelentzündungen entstehen vor allem bei Überlastung, aber auch durch altersbedingte Verschleißerscheinungen.
Wichtigstes Behandlungsprinzip ist das sofortige Ruhigstellen der Schulter. Außerdem helfen Kühlen und entzündungshemmende Schmerzmittel, manchmal spritzt die Ärzt*in auch Kortison in den Schleimbeutel. Bringen diese Maßnahmen keinen Erfolg, muss der Schleimbeutel operativ entfernt werden.
Symptome und Leitbeschwerden
- Starke Schmerzen in der Schulter, vor allem beim seitlichen Anheben des Arms
- Schmerzen beim Liegen auf der betroffenen Schulter
- Manchmal Rötung und Schwellung
- Schonhaltung.
Wann in die Arztpraxis
Am nächsten Tag, wenn
- starke Schmerzen an der Schulter auftreten, die beim Liegen oder Bewegen stören.
Die Erkrankung
An der Schulter befinden sich vier Bindegewebssäcke, die eine flüssige Gelenkschmiere enthalten. Diese Schleimbeutel (Bursae) sind nach ihrer Lokalisation benannt:
- Bursa subacromialis (unter dem Acromion, dem Schulterdach)
- Bursa subdeltoidea (zwischen M. deltoideus und Schultergelenkkapsel)
- Bursa subcoracoidea (unter dem Rabenschnabelfortsatz)
- Bursa subtendinea musculi subscapularis (zwischen der Ansatzsehne des M. subscapulrais und der Schultergelenkkapsel).
Sie dienen als Puffer zwischen Gelenken, Sehnen, Bändern und Muskeln, verteilen den Druck und ermöglichen einen reibungslosen Bewegungsablauf.
Wird ein Schleimbeutel überbelastet oder entzündet sich aus anderen Gründen, bildet er vermehrt Flüssigkeit – er schwillt an und übt schmerzhaften Druck auf die Nachbarstrukturen aus. Auch die Entzündungsreaktion selbst ist schmerzhaft.
Ursachen
Als Auslöser für Schleimbeutelentzündungen an der Schulter gelten
- Überlastung durch wiederholte und/oder dauerhafte Überkopfbewegungen, z. B. bei Wurfsportarten (Speerwerfen, Handball), Klettern oder Schwimmen, aber auch bei handwerklichen Tätigkeiten wie Trockenbau und Elektroarbeiten. Überlastung ist besonders häufig die Ursache für eine Bursitis subacromialis oder eine Bursitis subdeltoidea
- Altersbedingte Verschleißerscheinungen. Das Gewebe nutzt sich altersbedingt ab, es kommt auch oft zu störenden (Mikro-)Kalkablagerungen
- Kalkschulter: Die Bursitis subacromialis ist eine häufige Begleiterscheinung der Kalkschulter. Gelangen Teile des Mikrokalks in einen Schleimbeutel (vor allem in die Bursa subacromialis), kommt es zu einer reaktiven Entzündung
- Grunderkrankungen wie Rheuma, Schultergelenkarthrose oder Gicht
- Infektionen, bei denen Erreger in den Schleimbeutel eindringen. z. B. durch Hautverletzungen, Knochenbrüche oder nicht sachgemäße Gelenkspiegelungen.
Komplikationen
Bei der Bursitis subacromialis springt die Entzündung manchmal auf die Sehne des Übergrätenmuskels (M. supraspinatus) über. Es kommt zum Kraftverlust beim Anheben des Armes zur Seite.
Die Entzündung der Bursa subacromialis ist nicht nur eine mögliche Folge, sondern auch eine der Ursachen für ein Impingement-Syndrom.
Bleibt eine Schleimbeutelentzündung unbehandelt, droht durch nachfolgende, entzündungsbedingte Verklebungen eine Schultersteife (Frozen Shoulder).
Diagnosesicherung
Die Ärzt*in stellt Fragen zu den Schmerzen, z. B. wo sie sich befinden, ob sie mit bestimmten Bewegungen verbunden sind, seit wann sie bestehen und wie häufig sie auftreten. Bei der körperlichen Untersuchung tastet sie die Schulter vorsichtig ab, um schmerzhafte Druckpunkte zu finden. Manchmal macht sie auch Funktionstests, z. B. lässt sie die Patient*in den Arm seitlich anheben, um zu sehen, wann der Schmerz auftaucht und wie stark die Bewegungseinschränkung ist.
Häufig schließt die Ärzt*in eine Ultraschalluntersuchung der Schulter an. Damit kann sie z. B. einen Schleimbeutelerguss oder Entzündungsherde erkennen. Auch im MRT lassen sich Weichteilveränderungen gut nachweisen, meist ist diese aufwendige Untersuchung jedoch nicht erforderlich. In vielen Fällen veranlasst die Ärzt*in auch ein Röntgenbild der Schulter. Darin lassen sich zwar nicht die Schleimbeutel darstellen, aber andere verdächtige Strukturen, z. B. Kalkablagerungen oder Knochenzubildungen, erkennen.
Differenzialdiagnosen. Sehr ähnliche Schmerzen verursacht das Impingementsyndrom (dessen Auslöser auch eine Schleimbeutelentzündung sein kann) und die Kalkschulter (die häufig mit einer Schleimbeutelentzündung vergesellschaftet ist).
Behandlung
Erstmaßnahmen bei der meist sehr schmerzhaften Schleimbeutelentzündung an der Schulter sind Ruhigstellen und Kühlen. Zusätzlich sind Schmerzmittel erforderlich, in der Regel mit entzündungshemmenden Wirkstoffen (NSAR) wie Diclofenac (z. B. Voltaren® oder Diclac®) oder Ibuprofen (z. B. Ibu® oder Brufen®). Die Wirkstoffe werden entweder als Tabletten oder auch als Gel sowie Salbe verabreicht.
Kortisonspritze. Bei sehr starken Schmerzen spritzt die Ärzt*in Kortison direkt in den Schleimbeutel, um Schmerzen und Entzündung zurückzudrängen. Allerdings sollte man damit zurückhaltend sein, da Kortison die Gelenkstrukturen schädigen kann. Aktuellen Studien zufolge leidet besonders der Knorpel unter wiederholten Kortisoninjektionen. Daneben bergen Injektionen auch immer die Gefahr einer Infektion oder einer Blutung.
Operation. Die operative Entfernung des entzündeten Schleimbeutels erwägt die Ärzt*in, wenn die konservativen Maßnahmen nicht greifen und die Schmerzen nicht beherrschbar sind oder eine bakterielle Entzündung vorliegt. Der Eingriff erfolgt minimal-invasiv, mögliche Risiken sind eine Störung der Wundheilung oder auch Infektionen.
Strahlentherapie. Als Alternative zur Operation gilt die Strahlentherapie, bei der der betroffene Schulterbereich mit niedrig dosierten Röntgenstrahlen bestrahlt wird. Durch deren entzündungshemmende Wirkung lassen sich die Schmerzen häufig gut reduzieren.
Prognose
Wird die Schulter sofort geschont und ruhiggestellt, heilt die Schleimbeutelentzündung oft innerhalb von zwei Wochen ab. Je später man jedoch mit einer Therapie beginnt, desto länger ist die Heilungsdauer und desto häufiger kommt es zu Komplikationen. Bei schweren Strukturveränderungen bessert sich die Schleimbeutelentzündung nicht von selbst, sodass der Schleimbeutel entfernt werden muss.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Kalt oder warm? In der Akutsituation helfen Coolpacks gegen die Schmerzen. Handelt es sich um ein langfristiges Geschehen, bringt oft Wärme mehr, da sie die Durchblutung und dadurch die Heilung fördert. Außerdem entspannt Wärme die durch die entzündlichen Schmerzen verspannte und zusätzlich schmerzhafte Muskulatur.
Quarkwickel. Sie sind in der Akutphase hilfreich, weil sie die Schulter kühlen und dadurch Schwellungen vermindern und das Schmerzempfinden herabsetzen. Zudem sind sie leicht selbst herzustellen: 150–250 g kühler Magerquark wird auf die Mitte eines Küchenhandtuchs gestrichen und die Tuchseiten darüber gefaltet. Den fertigen Wickel legt man möglichst faltenfrei auf die Schulter und deckt ihn mit einem Außentuch ab. Quarkwickel müssen erneuert werden, sobald sie sich auf Körpertemperatur erwärmt haben, also in etwa jede Viertelstunde.
Komplementärmedizin
Akupunktur. Manchen Patient*innen hilft die Akupunktur, wobei ein positiver Nachweis bei der Schleimbeutelentzündung nicht wissenschaftlich belegt ist.
Kinesiotapes. Ebenfalls wissenschaftlich nicht nachgewiesen ist die Wirkung von elastischen Tapeverbänden, den Kinesiotapes. Wer es aber auf einen Versuch ankommen lassen will, sollte sich in der Apotheke über das korrekte Anbringen informieren.
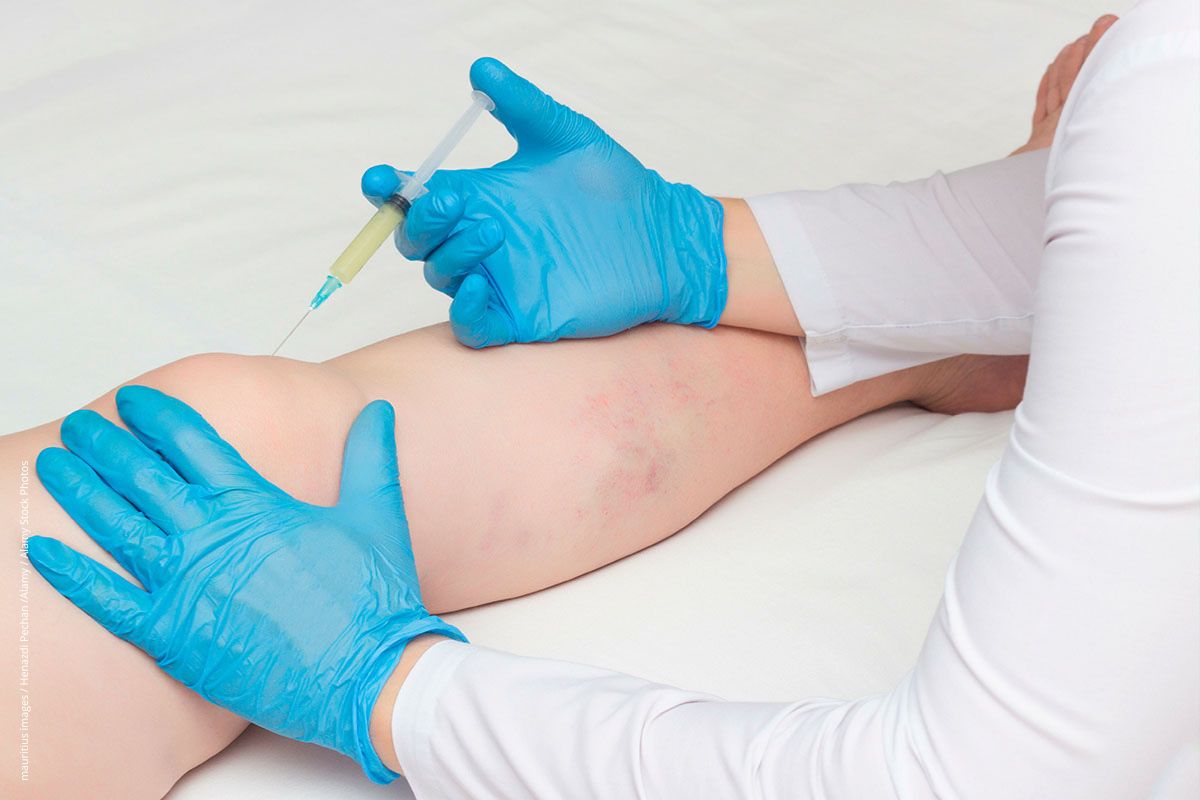
Ob Gelenkspritzen den Arthroseschmerz lindern, ist für einige Substanzen fraglich.
Gelenkspritze bringt wenig
Schmerzende Knie- oder Hüftarthrose
Gegen die Arthrose ist offenbar kein Kraut gewachsen: Die oft empfohlene Spritze ins Gelenk ist selten effektiv, egal ob Hyaluronsäure oder plättchenreiches Plasma injiziert wird.
Jede zweite Frau im Alter betroffen
Arthrose ist eine Volkskrankheit, die vor allem im Alter auftritt. Von den Frauen über 65 Jahren leidet fast jede zweite daran, bei den Männern jeder dritte. Am häufigsten sind Hände, Knie und Hüfte betroffen. Zu den medikamentösen Behandlungsmöglichkeiten neben der Einnahme von Schmerzmitteln gehört auch das Einreiben der Gelenke mit entzündungs- und schmerzhemmenden Gelen. Reicht dies nicht aus, werden oft Spritzen ins Gelenk empfohlen, z. B. mit Kortison, Hyaluronsäure oder plättchenreichem Plasma.
Nur Kortison hilft gegen Schmerzen
Doch wie gut wirken die Gelenkspritzen gegen Arthrose? Das hat nun ein internationales Team von Expert*innen anhand der Daten von mehr als 50 hochwertigen Studien mit Tausenden Betroffenen untersucht. Injiziert wurden Hyaluronsäure, Kortison oder autologe Therapien wie plättchenreiches Plasma bzw. Stammzellen.
Die Ergebnisse in puncto Schmerzlinderung waren mehr als enttäuschend: Einzig das Kortison Triamcinolon erreichte eine klinisch bedeutsame Schmerzlinderung nach zwei und sechs Wochen; längerfristig nahm der Effekt jedoch zunehmend ab. Hyaluronsäure erwies sich sowohl nach zwei als auch nach sechs Wochen als nahezu wirkungslos, ähnlich sah es bei der Verabreichung von plättchenreichem Plasma oder Stammzellen aus.
Gelenkfunktion nicht verbessert
In 19 der analysierten Studien ging es auch um die Besserung der Gelenkfunktion. Hier waren die Ergebnisse noch entmutigender: Kein einziger der injizierten Wirkstoffe konnte die Beweglichkeit der arthrotischen Gelenke verbessern.
Die Forschenden widmeten sich auch der Verträglichkeit der jeweiligen Gelenkspritzen. Es zeigte sich, dass vor allem die Injektion von Hyaluronsäure ein deutlich erhöhtes Risiko für schwere Nebenwirkungen hatte. Unter Hyaluronsäure gab es zudem vermehrt Therapieabbrüche. Wie es damit bei den anderen Therapien aussah, konnte aufgrund der Daten nicht bewertet werden.
Placeboeffekt bei Hyaluronsäure und RPR?
Befürworter der Gelenkspritzen mit Hyaluronsäure oder autologen Therapien geben immer wieder an, dass ihre Produkte wirken. Die Ergebnisse dieser Metaanalyse hochwertiger Studien widersprechen dieser Annahme, betonen die Studienautor*innen. Sie vermuten, dass eventuelle Verbesserung nach solchen Gelenkspritzen auf einen Placeboeffekt zurück gehen.
Quellen: RKI, Ärztezeitung

